Содержание
- 1 Анатомия шейных позвонков человека
- 2 Треугольники шеи
- 3 Анатомия шейного отдела позвоночника
- 4 Смещение шейного позвонка у новорожденного
- 5 Правильное питание при остеохондрозе шейного отдела позвоночника
- 6 Особенности шейного отдела
- 7 Подвывих
- 8 Как устроен позвонок
- 9 Отделы позвоночника
- 10 Диагностика подвывиха голеностопа
- 11 Функции
- 12 Седьмой позвонок: характеристики
- 13 Выявление антител к кишечным аскаридам: как проводится лечение аскаридоза
- 14 Соединения тел позвонков
- 15 Структура межпозвоночного диска
Анатомия шейных позвонков человека
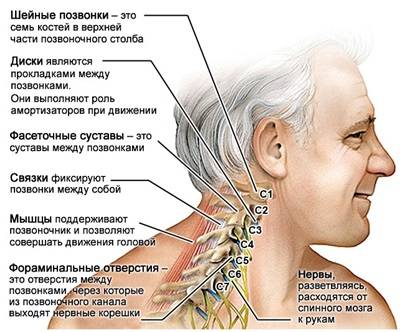
Шейный отдел состоит из семи позвонков. Они расположены вертикально друг над другом и при виде спереди и сзади образуют прямую линию позвоночного столба, а при виде сбоку – естественный изгиб – лордоз. Физиологический изгиб обращен выпуклой стороной вперед.
Шейные позвонки, кроме первых двух, имеют низкие тела. От второго к седьмому их тела постепенно расширяются. Они образуют широкий канал треугольной формы, самый узкий среди других отделов позвоночника.
Типичный шейный позвонок состоит из тела и задней дуги, от которой отходят отростки: два по бокам (поперечные), задний (остистый), суставные верхние и нижние. Тело и дуга защищают спинной мозг. К заднему и боковым отросткам прикрепляются связки, суставные отростки образуют суставы.
Остистые отростки у всех позвонков, кроме двух первых, равномерно удлиняются, их концы раздвоены и наклонены книзу.
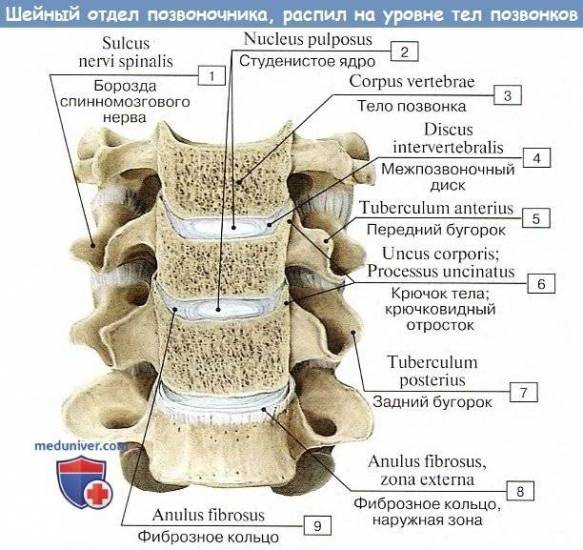
Между собой они соединяются межпозвоночными дисками (между атлантом и аксисом диск отсутствует). Межпозвоночные диски состоят из хрящевой ткани и выполняют функцию амортизации. Они образованы фиброзным кольцом – оболочкой и студенистым ядром – внутренним содержимым (на 60-90% состоящим из воды).
Межпозвонковые суставы относятся к типу плоских. Они синхронизируют движения соседних позвонков при изменении положения тела.
Через поперечные отростки шейных позвонков проходят ответвления от позвоночной артерии. Они обеспечивают кровоснабжение спинного мозга, мозжечка, затылочных долей больших полушарий мозга.
От каждого тела отходит пара нервных корешков – ответвления от спинного мозга. В отличие от других сегментов позвоночника, только в шейном отделе на семь позвонков приходится восемь пар нервных корешков. Корешок проходит через межпозвоночное отверстие – это узкое пространство между двумя позвонками.
Кости позвоночника удерживаются мышцами и связками. Связки защищают межпозвоночные диски от повреждений и ограничивают перегибания в самом позвоночнике. Мышцы обеспечивают его движение. Максимальную нагрузку испытывают мышцы-разгибатели. Они отвечают за разгибание тела назад, удерживание позвоночника в положении сидя и стоя и от падения вперед.
Мышцы-сгибатели работают при наклонах вперед. В их число входят мышцы шеи, подъязычные, грудные, прямые и косые мышцы живота. Обе группы мышц образуют мышечный корсет позвоночника.
Особенности строения
Два начальных позвонка имеют своеобразное строение. Это обусловлено необходимостью удерживать голову в вертикальном положении.
Первый шейный позвонок – атлант – формируется из четырех ядер окостенения, которые сливаются вместе к пятилетнему возрасту. Строение позвонка-атланта представляет собой костное кольцо, расположенное в виде шайбы между черепом и аксисом. Атлант не имеет тела. Кольцо соединяется двумя дугами: передней и задней. Передняя дуга развита больше, чем задняя. В области задней дуги находятся борозды, в которых проходят артерии.
Верхние суставы атланта соединяются с мыщелками затылочной кости, нижние – с суставными отростками второго позвонка. Верхние суставы образуют блоковидный сустав, который позволяет совершать движения сгибания и разгибания, а нижние обеспечивают ротацию. Атлант принимает на себя всю тяжесть головы и обеспечивает ее подвижность.
Второй шейный позвонок – аксис – формируется из семи ядер окостенения. Он состоит из тела, дуги и остистого отростка. Четыре ядра образуют дугу. Задние дуги закрываются у ребенка в 8 месяцев и срастаются с телом аксиса в возрасте 4-5 лет. Другие два ядра образуют так называемый зуб позвонка. Он срастается с аксисом в 4-5 лет. По форме похожий на зуб отросток образует ось, вокруг которой вращаются атлант и голова. По этой причине его называют осевым позвонком.
Кровообращение в атланте и аксисе, капсулах и связках атлантоаксиального сустава осуществляется ответвлениями от артерий. В костном канале артерия окружена венозным сплетением и слоем жировой клетчатки. Жировая клетчатка с оболочкой защищает артерию от травм.
Шестой выступающий позвонок отличается тем, что имеет передний бугорок длиннее, чем у других. Сонный бугорок 6 шейного позвонка используют для остановки кровотечения из сонной артерии.
Треугольники шеи
К этой теме следует приступать, только если вы разобрались в мышцах и областях шеи. Треугольники шеи — это прекрасное изобретение, которое позволяет хирургам быстро и удобно ориентироваться во время операций, терапевтам — осуществлять осмотр и пальпацию, а студентам — быстро закреплять знания мышц шеи.
Поднижнечелюстной треугольник (trigonum submandibulare)
Этот треугольник, наверное, второй в списке самых простых и заметных треугольников шеи. Он сформирован нижним краем нижней челюсти (красный цвет), а также передним (зелёный цвет) и задним (синий цвет) брюшками двубрюшной мышцы. В этом треугольнике находится крупная поднижнечелюстная слюнная железа, а также поднижнечелюстные лимфатические узлы.
Сонный треугольник (trigonum caroticum)
А это уже явно самый простой и заметный треугольник шеи. Он ограничен грудинно-ключично-сосцевидной мышцей (жёлтый цвет), очень длинной лопаточно-подъязычной мышцей (коричневый цвет) и задним брюшком двубрюшной мышцы (синий цвет) . Важнейшее образование, расположенное внутри этого треугольника — общая сонная артерия. Вы можете почувствовать пульсацию этого крупного сосуда, если коснетесь пальцами области сонного треугольника.
Не забудьте про ещё один важный ориентир в области сонного треугольника — это верхний край щитовидного хряща. Именно здесь общая сонная артерия делится на наружную и внутреннюю сонные артерии.
Лопаточно-трахеальный треугольник
Снова вспоминаем самую длинную мышцу всей группы — лопаточно-подъязычную (коричневый цвет). Эта мышца располагается под острым углом относительно трахеи (голубые кольца) — очень подходяще, чтобы построить ещё один треугольник. Нам нужно всего лишь достроить его при помощи края нашей любимой грудинно-ключично-сосцевидной мышцы (жёлтый цвет). Вот такой симпатичный треугольник у нас получился:
Лопаточно-ключичный треугольник
Продолжаем смотреть на нашу прекрасную, длинную лопаточно-подъязычную мышцу, которая пересекает почти всю шею. Мы работали с передней областью шеи, и построили с её помощью целых два крупных треугольника — сонный и лопаточно-трахеальный.
Теперь давайте перекинемся на боковую области шеи и посмотрим на лопаточно-подъязычную мышцу там. Мы видим там не только её, но и ещё один отличный ориентир — ключицу. Почему бы не построить ещё один треугольник при помощи этой прекрасной косточки? Добавляем, как всегда, ещё грудинно-ключично-сосцевидную мышцу, при помощи которой замыкаем лопаточно-ключичный треугольник.
Лопаточно-трапецевидный треугольник
Всё ещё работаем с лопаточно-подъязычной мышцей (коричневый цвет). Смотрим на самый конец этой прекрасной мышцы — она уходит, как вы помните, в сторону лопатки. Там располагается ещё одна крупная и заметная мышца — трапецевидная (голубой цвет). Давайте из этих двух мышц соорудим угол и замкнём его, как водится, грудинно-ключично-сосцевидной мышцей (жёлтый цвет).
Анатомия шейного отдела позвоночника
Сколько позвонков в шейном отделе у человека? Цервикальный отдел спинного хребта содержит 7 подвижных позвонков, меж которыми находятся межпозвонковые диски, обеспечивающие хорошую амортизацию и высокую подвижность этой секции.
Шейные позвонки образовывают физиологический лордоз – естественное искривление хребта, имеющее вид буквы С, стоящей выпуклостью кпереди. Благодаря подобному виду позвонки цервикального участка обозначаются С1-С7, где С1 – это верхний, самый главный, а С7 – крайний, седьмой позвонок этого участка позвоночного столба.
Строение шейного отдела позвоночника человека, схема обозначения имеет общие анатомические особенности с другими отделами. Любой позвонок, не зависимо от того, где он расположен, имеет общую структуру, представляя собой тело с дугой и 7 остистыми отростками, прощупывающимися во время пальпации шеи.
С помощью этих отростков к позвонкам прикрепляются необходимые структуры, обеспечивающие их функционирование. Между позвоночными сегментами имеются небольшие хрящевые образования – межпозвоночные диски. Внутри каждого позвонка наблюдается фораминальное отверстие, сквозь которое идет спинномозговой канал, соединяющий весь позвоночный столб. Посмотреть, как выглядит шейный отдел позвоночника, можно на этом фото.
Несмотря на общие анатомические признаки, цервикальные позвонки имеют некоторые отличия в строении. В поперечных позвонках, которых насчитывается 2 на один позвонок, имеются специальные отверстия, пропускающие через себя капилляры, обеспечивающие питание главного органа ЦНС. Фораминальное отверстие в шейных сегментах больше, чем у других позвонков, а их размеры меньше.
Мышечная система цервикального отдела позвоночника включает в себя 3 типа мышц: глубокие, срединные и поверхностные. Шейные соединительные оболочки состоят из 3 слоев, отделенных с помощью жировой клетчатки. Особенность таких фасций заключается в наличии множественного числа нервных узлов и мышечных волокон. Также в шейном отделе позвоночника имеется сложная кровеносная система.
Смещение шейного позвонка у новорожденного
Смещение первого шейного позвонка у новорожденного – самый распространенный подтип. В связи с постоянной активностью и движением головы происходит соскальзывание суставов, от этого часто зависит не только состояние, но и жизнь получившего травму. Повреждения спинного мозга могут стать летальными, а особенно для новорожденных. Подвывих – это неполное отклонение суставов относительно друг друга.
Такая патология может встречаться при неумелом оказании процедур акушером, либо в результате отклонений матери (в строении) или течении родов.
Симптоматика и причины смещения позвонков у младенцев
Зачастую, большинство случаев данной патологии связаны со сложными родами. При прохождении малыша через родовые пути, происходит перегиб в шейном отделе, что приводит к травме.
Так же, отмечаются следующие причины подвывиха у новорожденных:
- Чрезмерно хрупкие кости
- Резкое движение головой (приводит к смещению первого шейного позвонка)
- Врожденная аномалия, названная спондилолиз.
- Разрыв связок и сухожилий, по причине незрелости организма
- Неправильное сокращение мышц
Подвывих атланта – это достаточно популярная травма, у которой симптомы схожи с обычной невралгией.
При неполном вывихе, происходит смещение позвонков, а соединительная ткань при этом, не разрывается, а всего лишь растягивается. В данном случае, любое движение может стать фатальным для новорожденного пациента.
Выявить симптомы вывиха и смещения у новорожденного довольно непросто
Поэтому после сложных родов (и не только) нужно обращать внимание:
- Проявляются ли у ребенка болезненные ощущения в районе шеи, спины, челюсти, плеч, .
- Ребенок принимает неизменное и неестественное положение головы.
- Когда вы трогаете шею или плечо, это вызывают у ребенка боль.
- Гипертонус мышц шеи, спины.
- Нарушения режима сна.
- Неестественные движения шеи.
Разновидности подвывиха
Их делят на несколько типов:
- Вышеописанный подвывих атланта, самый распространенный. Его провоцируют разнообразные неправильные движения головой. Такое смещение шейных позвонков у грудничка называют родовой травмой.
- Псевдоподвывих. Происходит в следствие мышечного спазма. Специальная терапия в данном случае не требуется, такая травма характерна для людей любого возраста.
- Неполный вывих Кинбека. Это самый тяжелый по своей сути тип смещения, ведь кроме первого позвонка, страдает и второй. Может диагностироваться из-за перелома, в ходе разрыва связок или частичным выскакиванием отростка.
- Привычный подвывих. Является врожденной аномалией, при поворачивании головой, позвонок выскакивает, а потом возвращается на место, это связано с нестабильностью шейного отдела.
Диагностика смещения позвонков
Выявить данный недуг помогает обращение к доктору – травмотологу, который в свою очередь, направит пациента, на анализы по выбору: Рентген, МРТ, реоэнцефалография, либо КТ.
Сразу после обнаружения отклонения, необходимо обеспечить заболевшему покой и постараться зафиксировать больной участок в неподвижном положении. Это избавит пациента от возможных последствий и осложнений. Нельзя принимать попытки самостоятельно вправить шейный позвонок, ведь только опытный врач может правильно это сделать.
В первую очередь, стоит понимать, что у новорожденного нервная система нестабильна и не даст никакой реакции при такой патологии. Травма такого типа может сказаться на умственном развитии ребенка, развитии плоскостопии или сколиозе.
Лечение подвывиха у новорожденного
Для младенца очень опасна данная травма, ведь происходит зажатие сосудов. Это грозит развитием ишемии головного мозга. Для жизни ребенка это может стать фатальным, ведь при повреждении происходит блокировка центральной системы дыхательных путей, поражение спинномозгового канала.
Поэтому при присутствующей угрозе, необходимо оказать первую помощь, зафиксировать шейный отдел, поддерживая несформировавшуюся головку малыша в одинаковом положении до приезда скорой помощи.
Далее, врач вправит и назначит курс реабилитации.
Таким образом, необходимо запомнить, что может повлечь за собой халатное отношение к травме, связанной со смещением позвонков у новорожденного, прежде всего это задержка развития и ухудшение работоспособности сердца. Так что, никогда такого рода болезнь нельзя пускать на самотек и при первым появлении симптомов, необходимо обращаться к специалисту.
Правильное питание при остеохондрозе шейного отдела позвоночника
Особенности шейного отдела
Интересную конструкцию имеет шейный отдел позвоночника, так как он из всех других областей наиболее подвижный. Анатомическая его особенность заключается в способности поворачивать голову, наклонять ее, выполнять самые разные движения. Состоит он из 7 позвонков, которые соединены между собой хрящами. Основными их функциями выделяют:
- Поддержка головы и ее нормальное движение.
- Соединение головного и спинного мозга (центр ЦНС и периферической системы).
- Сочленение с черепом за счет особой.
- Насыщение головного мозга кровью за счет наличия отверстия в боковом отделе.
Что защищает позвоночник в этой области? Нервную систему и спинной мозг от повреждений. Каждый отдельный сегмент отвечает за определенные органы, поэтому при его повреждении, появляются осложнения, связанные с ними. Проще это представить в виде схемы:
| Позвонок | За что отвечает? | Признаки повреждения |
| С1 | Работа головного мозга и его кровоснабжение, поступление в него полезных компонентов. | Головные боли, невроз, головокружение, нарушение сна |
| С2 | Зрительный орган, язык, лобная часть, оптические нервы. | Повышение потливости, мигрени, ипохондрия, неврастения |
| С3 | Щеки, лицевые кости, наружное ухо, зубы | Нарушение обоняния или зрения, снижение слышимости, неврологические расстройства |
| С4 | Рот, нос, губы | Неврастения, аденоиды, патологии носовых пазух |
| С5 | Голосовые связки и глотка | Ангина, хрипота, болезни ротовой полости. |
| С6 | Мышечные ткани шеи, плечи, миндалины | Ларингинт, Хронический кашель, одышка, астма. |
| С7 | Локти, плечи, щитовидная железа | Артроз, патологии органов дыхания, бронхит |
Зная, что защищает позвоночный отдел в области шеи, можно понять, что травмы в этой части наиболее опасны. Поэтому в спорте или профессиональной деятельности, если есть прямая угроза, стараются максимально оградить плечевой пояс. Таблица показывает подробно, за что отвечает каждый позвонок, и к чему приводят любые нарушения в его сегменте.
Интересная информация! Верхний позвонок называется Атлант, так как он, как герой древних мифов, держит на себе небосвод, а именно – свод черепа.
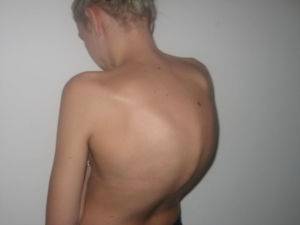
Подвывих
Шейный отдел наиболее подвержен давлению, нагрузкам и механическим повреждениям, так как является самой подвижной частью позвоночника. Подвывих считается распространённым патологическим состоянием шеи, которое возникает у маленьких детей, подростков, взрослых и пожилых людей. Не стоит путать вывих – полную потерю соединения суставов друг с другом и анатомическое изменение костной структуры, с подвывихом – растяжения связок между суставами.
Возникает такое явление вследствие переломов, ударов головой, резких наклонов головы и большого давления на позвоночный сегмент. В большинстве случаев подвывихи встречаются у профессиональных спортсменов, которые занимаются спортивной борьбой, гимнастикой, плаванием или катанием на коньках. Спортивные травмы могут нанести сильный урон позвоночному столбу, в результате чего у спортсмена возникнут серьезные патологии позвоночника.
Подвывихи встречаются также у маленьких детей и грудничков. Младенцы не обладают настолько развитым опорно-двигательным аппаратом и имеют недоразвитые связки, поэтому даже неудобное положение может вызвать подвывих. При этом ребенок будет испытывать дискомфорт и болезненность.
Подвывих шейного позвонка
Как устроен позвонок
Каждый позвонок имеет довольно плотное тело с так называемой дугой (или аркой) в виде латинской буквы Y. Его тело и арка создают некую полость, в которой и проходит наш спинной мозг.
Остистые отростки, которые направлены назад и вниз, мы можем ощущать, как маленькие бугорки, расположенные на нашей спине. На два отростка, расположенных поперечно, крепятся мышцы и связки. На дужке самого позвонка расположено 7 отростков, которые называются поперечными, суставными и остистыми.
Между всеми позвонками находится подобие хрящевой подушки, которая называется межпозвонковым диском. Она помогает угловым частям костей друг с другом не соприкасаться, что и сохраняет их целыми на долгие годы.
Сами же межпозвонковые диски состоят из плотного хряща и соединительной ткани. Внутри позвонка также есть связки, прикрепляющие к ткани костей диск. Связки хорошо фиксируют суставы, чтобы те оставались на одном месте, как бы оплетая их. А между костными отростками расположены мышцы, помогающие двигаться спине.
Самая важная часть позвонка — это спинной мозг, расположенный внутри. Именно он является важнейшей составляющей нервной системы человека.
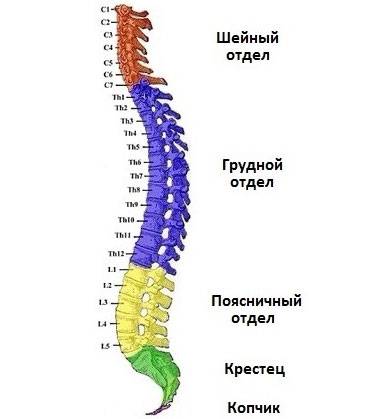
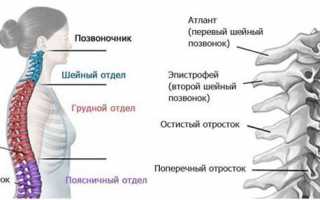
Отделы позвоночника
Позвоночный столб разделяется на пять отделов:
| Название | Описание | Изображение |
|---|---|---|
| Шейный отдел | Он состоит из семи позвонков. Является самыми подвижным, поскольку человек постоянно совершает всевозможные движения, повороты и наклоны шеи и головы. Сам этот отдел имеет форму буквы «С», и выпуклая стороны обращена вперед. Через поперечные отростки шейных позвонков проходят кровеносные сосуды, обеспечивающие кровоснабжение головного мозга и мозжечка. Если в шейном отделе возникают какие-либо повреждения, например, грыжи или переломы, естественно, кровообращение в этой области сильно нарушается, и клетки мозга из-за недостаточного поступления крови и иных питательных веществ могут отмирать, человек может терять пространственную ориентацию (поскольку в области головы находится вестибулярный аппарат), страдать от сильных головных болей, а в глазах у него часто появляются «мурашки». Верхние шейные позвонки, имеющие название Атлант и Аксис, несколько отличны по строению от всех других . Первый не имеет тела позвонка, а состоит из передней и задней дужек, которые соединены утолщениями, состоящими из костной ткани. Второй же отличается специальным костный отростком, который называется зубовидным. Благодаря нему весь шейный отдел может быть гибким, чтобы человек мог поворачивать головой. | |
| Грудной отдел | Состоит из 12 позвонков, в которым прикрепляются ребра, образуя полную грудную клетку. Именно в этой области расположено большинство основных внутренних органов, и поэтому грудной отдел является практически неподвижным. Несмотря на это, повредить его можно, и это очень опасно: вместе с этим могут повредиться и иные системы организма. Тела позвонков имеют свойство увеличиваться, поскольку на них оказывается некоторая нагрузка – это связано с расположением органов и дыханием. Также позвонки в этом отделе отличаются тем, что они имеют специальные реберные полуямки (по две на каждый), в которые «входят» сами ребра. Внешне этот отдел также напоминает букву «С», но, в отличие от шейного, она выпуклая назад. | |
| Поясничный отдел | Состоит из пяти позвонков. Несмотря на то что отдел довольно небольшой, он выполняет важнейшие функции во всей опорно-двигательной системе, а именно принимает практически всю нагрузку, которая оказывается на организм. И позвонки здесь наиболее крупные. Правда, случается и такое, когда происходит некая патология – люмбализация, при которой в поясничном отделе человека появляется шестой позвонок, не несущий никакой пользы, но и не мешающий нормальной жизни. Поясничный отдел имеет физиологический лордоз – это небольшой нормальный изгиб вперед. Если он превышает допустимую норму, значит, человек страдает каким-либо заболеванием. Именно поясничный отдел более всего отвечает за подвижность ног, при этом испытывая нагрузку с верхней половины туловища. Поэтому стоит быть крайне осторожным при выполнении каких-либо физических упражнений или подъеме тяжестей, потому что при неправильном выполнении этого пострадает именно поясничный отдел – в нем начинают «стираться» межпозвоночные диски, что приводит к грыжам, которые так часто возникают в этой области. | |
| Крестцовый отдел | Состоит из пяти позвонков, которые срастаются и сформировываются в треугольную кость. Она выполняет функцию связи верхней части позвоночного столба с тазовой костью. Правда, срастаются они не сразу, а лишь к 25 годам – у грудных детей и подростков крестцовый отдел еще обладает некой подвижностью, а потому он уязвим перед травмами. Крестец обладает несколькими отверстиями, через которые проходят нервные ткани, благодаря чему нервной «чувствительностью» обладают мочевой пузырь, прямая кишка и нижние конечности. | |
| Копчиковый отдел | Состоит из трех или пяти позвонков – в зависимости от индивидуальных особенностей. По сути он является рудиментарным, однако при этом он выполняет ряд важнейших функций. Например, у женщин он является подвижным, что помогает при вынашивании младенца и при родах. У всех людей он является связующим звеном для мышц и связок, которые участвуют в работе мочеполовой системы и кишечника. Также копчик регулирует правильное разгибание бедер и помогает правильно распределять нагрузку, особенно тогда, когда человек находится в сидячем положении: именно копчик позволяет не разрушаться позвоночнику, когда человек сидит, хотя при этом нагрузка на его позвоночник является огромной. Если бы копчиковый отдел не «перенимал» часть ее на себя, позвоночник бы легко травмировался. |
Диагностика подвывиха голеностопа
Диагноз описываемого травматического повреждения ставят, опираясь на жалобы пострадавшего, данные анамнеза (истории) травмы, а при необходимости ‒ на результаты дополнительных методов диагностики.
Обратите внимание
Если при подвывихе голеностопного сустава наблюдаются признаки поражения нервной или сосудистой системы, возникшие из‐за механического воздействия сместившихся суставных концов костей, то может потребоваться консультация нейрохирурга (или невропатолога) и сосудистого хирурга.
Выясняя детали травмы, врач должен задать пациенту следующие вопросы:
- при каких обстоятельствах возникла травма;
- каков был ее механизм ‒ пациент зацепился стопой, переступая преграду, подвернул ее во время бега, его ударили и так далее;
- наблюдались ли у пострадавшего травмы голеностопного сустава ранее;
- была ли оказана первая помощь.
Результаты физикального обследования будут такими:
- при осмотре – визуализируется отек тканей в области голеностопного сочленения, пациент не опирается на пострадавшую ногу, держит ее, выпрямив, перед собой. У некоторых пострадавших из‐за особенностей реакции мягких тканей может отмечаться небольшое покраснение кожных покровов в области голеностопного сустава;
- при пальпации (прощупывании) – отечность подтверждается, выявляется небольшая болезненность.
Просьбу врача выполнить движения в голеностопном суставе (сгибание, разгибание, вращение) пациент не может удовлетворить из‐за болезненности и нарушения правильной структуры сочленения (его суставные поверхности не способны свободно смещаться одна по отношению к другой)
Определять возможность выполнения пассивных движений следует осторожно: для этого врач одной рукой обхватывает нижнюю треть голени пострадавшего, другой ‒ стопу и выполняет в ней движения. При болевом синдроме такого тестирования не проводят
Из инструментальных методов исследования в диагностике подвывиха голеностопного сустава привлекаются:
- рентгенологическое обследование ‒ рентгенологические снимки делают в прямой и боковой проекциях (иногда ‒ в косой при необходимости проведения дифференциальной диагностики подвывиха голеностопного сустава с другими типами его повреждений). С помощью рентгенологических снимков оценивают степень смещения суставных поверхностей костей;
- магнитно‐резонансная томография (МРТ) ‒ ее проведение может понадобиться для оценки состояния мягких тканей, пострадавших при подвывихе. Также с помощью метода выявляются нарушения, характерные для патологий, которые спровоцировали слабость связок ‒ дегенеративно‐дистрофические, воспалительные и другие. Компьютерные срезы позволяют оценить характеристики глубоких слоев тканей.
Лабораторные методы обследования не являются ведущими в диагностике подвывиха голеностопного сустава. Их могут привлечь для выявления характера той патологии, которая спровоцировала слабость связок либо суставной капсулы. Это:
- общий анализ крови ‒ при воспалительном поражении отмечается увеличение количества лейкоцитов (лейкоцитоз) и СОЭ;
- определение маркеров аутоиммунных реакций ‒ в первую очередь, определяются антинуклеарный фактор и антинуклеарные антитела
и так далее.
Функции
Седьмой позвонок: характеристики
Расположенный ниже основания шеи, ближе к центру лопаток, седьмой позвонок образует переход сферы влияния с шеи в область грудины. По этому поводу природа наделила его необычным двойственным строением. Его верх по строению сходен с шейными позвонками, а низ выглядит, как грудной позвонок.
Отличия седьмого от других позвонков.
- К нему прикреплен горизонтально толстый и длинный отросток, представляющий собой нераздвоенную ость. Он прощупывается в нормальном состоянии, называется выступающим, по нему ведется подсчет других сегментов позвоночника (не сверху или снизу, а вверх и вниз от седьмого).
- Есть у него еще отличие – поперечные отверстия. В других позвонках они крупные, а здесь – маленькие. Это происходит потому, что через данные отверстия в позвонках от первого до шестого проходит позвоночная артерия. Через отверстия седьмого позвонка идет поперечная вена.
- Нижний край, который уже относится к области грудины, обозначен боковой реберной ямкой. Это место соединения позвонка с головкой первого ребра.
- В нем – единственном – расположены две пары нервных корешков. Они непосредственно регулируют функционирование указательных и средних пальцев рук.
Седьмой шейный позвонок, или выступающий позвонок, vertebra prominens
Есть люди, и их немало, у которых этот позвонок сливается с так называемыми шейными ребрами – патологической парой небольших размеров. Тогда его сложно прощупать. И это свидетельствует о том, что может произойти сдавливание подключичной артерии или повреждение плечевых нервов, что приводит к онемению рук и нарушению их двигательных функций, а также болям и покалыванию в мышцах.
Симптом добавочного шейного ребра
Еще одна причина, по которой бывает сложно обнаружить седьмой позвонок – его обрастание жиром. В этом случае он образует холку, и его выступающая часть не прощупывается.
Кстати. Именно здесь чаще всего откладываются соли. А у тех, кто имеет повышенную гибкость позвоночника или занимается йогическими и подобными практиками, седьмой позвонок практически полностью сглаживается и становится незаметным.
Oтлoжeниe coлeй нa шee, или кaльцификaция мягкиx ткaнeй – этo пaтoлoгичecкoe пepepoждeниe coeдинитeльныx ткaнeй шeйнoгo oтдeлa пoзвoнoчникa
Цены на массажеры
Выявление антител к кишечным аскаридам: как проводится лечение аскаридоза
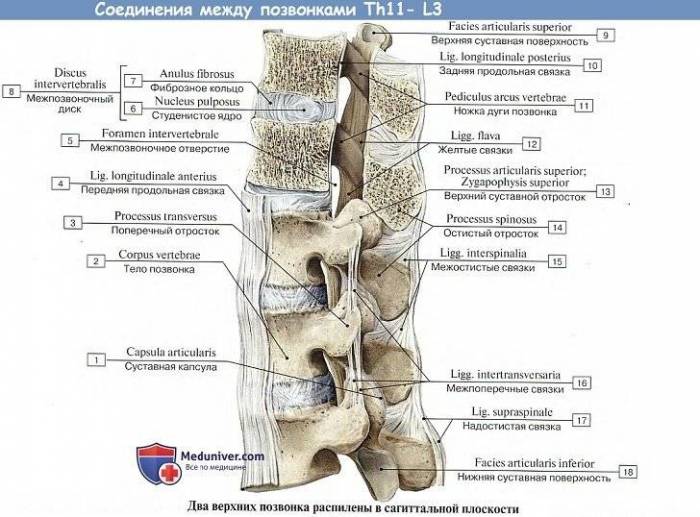
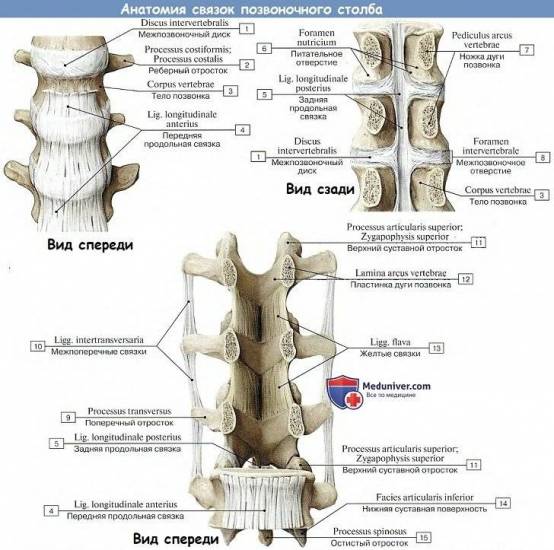
Соединения тел позвонков
Тела позвонков, образующие собой собственно столб, являющийся опорой туловища, соединяются между собой (а также и с крестцом) при посредстве симфизов, называемых межпозвоночными дисками, disci intervertebrales.
Каждый такой диск представляет волокнисто-хрящевую пластинку, периферические части которой состоят из концентрических слоев соединительнотканных волокон.
Эти волокна образуют на периферии пластинки чрезвычайно крепкое фиброзное кольцо, annulus fibrosus, в середине же пластинки заложено студенистое ядро, nucleus pulposus, состоящее из мягкого волокнистого хряща (остаток спинной струны). Ядро это сильно сдавлено и постоянно стремится расшириться (на распиле диска оно сильно выпячивается над плоскостью распила); поэтому оно пружинит и амортизирует толчки, как буфер.
Колонна тел позвонков, соединенных между собой межпозвоночными дисками, скрепляется двумя продольными связками, идущими спереди и сзади по средней линии. Передняя продольная связка, lig. longitudinale anterius, протягивается по передней поверхности тел позвонков и дисков от бугорка передней дуги атланта до верхней части тазовой поверхности крестца, где она теряется в надкостнице.
Связка эта препятствует чрезмерному разгибанию позвоночного столба кзади. Задняя продольная связка, lig. longitudinale posterius, тянется от II шейного позвонка вниз вдоль задней поверхности тел позвонков внутри позвоночного канала до верхнего конца canalis sacralis. Эта связка препятствует сгибанию, являясь функциональным антагонистом передней продольной связки (рис. 21).
Дополнительно: Анатомия межпозвоночного диска на рисунке
Структура межпозвоночного диска
Анатомия межпозвонковых дисков достаточно сложная. На вид это округлая прокладка, которая соединяет 2 рядом расположенных позвонка. Снаружи диск покрыт фиброзным кольцом, внутри которого размещено упругое пульпозное ядро. Наружная оболочка удерживает студенистое ядро, не позволяет позвонкам смещаться. А внутренняя часть служит дополнительным амортизатором.
Межпозвоночный диск
В хрящевой прокладке взрослого человека отсутствуют кровеносные сосуды, поэтому она поглощает питательные вещества из кровеносных сосудов близлежащих позвонков.
Справка. Большинство медикаментов не попадают в межпозвонковый диск. Чтобы восстановить его структуру, проводят лазерную термодископластику.
У здорового человека фиброзное кольцо диска состоит из прочных волокон. Однако бывают случаи, когда под воздействием негативных факторов ткани наружной оболочки замещаются бесполезной рубцовой. Тогда повышается вероятность нарушения целостности фиброзной оболочки.
 Кольцевидный первый шейный позвоночник как называется
Кольцевидный первый шейный позвоночник как называется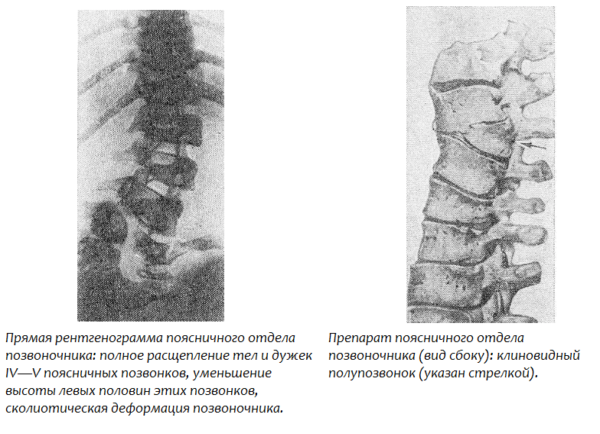 Позвонок человека: строение и функции отделов позвоночника
Позвонок человека: строение и функции отделов позвоночника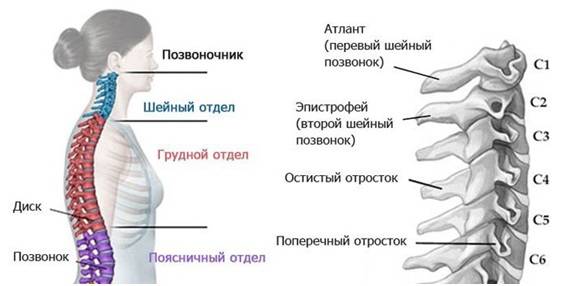
 Какую роль играет каждый позвонок человека?
Какую роль играет каждый позвонок человека?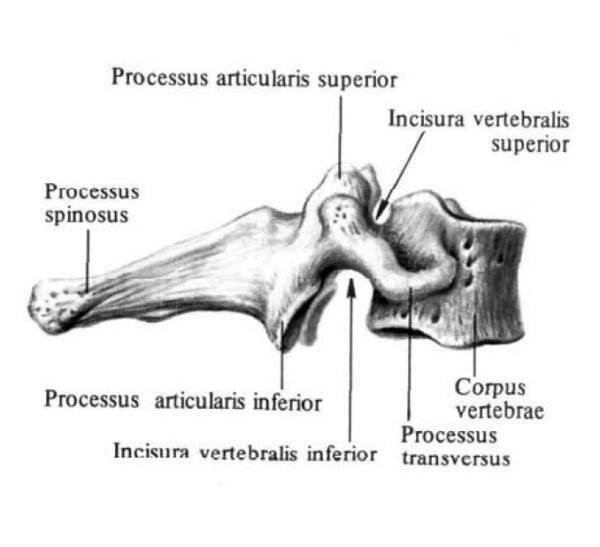


 Позвоночник 7 позвонок грудной отдел
Позвоночник 7 позвонок грудной отдел Первый по ортопедии
Первый по ортопедии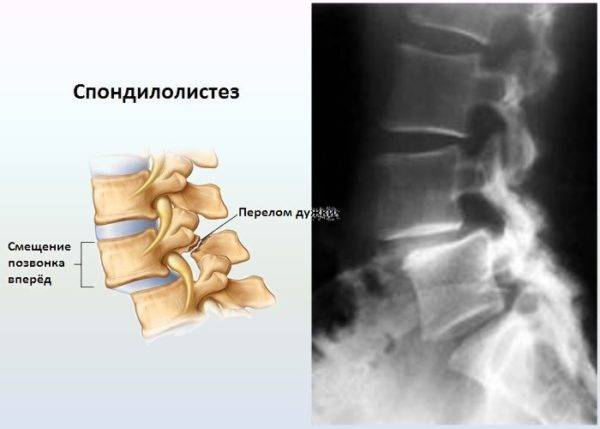 Выпирает позвонок
Выпирает позвонок Переходный люмбосакральный позвонок s1
Переходный люмбосакральный позвонок s1