Содержание
- 1 Особенности лечения
- 2 Диагностика
- 3 Лечение патологии
- 4 Постоперационный инфильтрат
- 5 Другие виды инфильтратов
- 6 Возможные осложнения
- 7 Разновидности воспалительных образований
- 8 Используемый для изготовления коромысел поводок
- 9 Причины параметрита
- 10 Лечение в домашних условиях
- 11 Инфильтрат левой голени код мкб 10
- 12 Профилактика
- 13 Симптомы инфильтрата
- 14 Инфильтрат – лечение
- 15 Принципы лечения
Особенности лечения
Прежде чем приступать к лечению инфильтрата в лёгком, необходимо правильно организовать режим дня больного и исключить чрезмерные физические нагрузки. Врачи рекомендуют больным с такой патологией соблюдать постельный режим до полного выздоровления
. На протяжении болезни больной должен питаться полезной и легкоусвояемой пищей. В продуктах должно быть достаточное количество витаминов, микроэлементов и углеводов.
При лечении обязательно назначают антибиотики разных групп
Монотерапия антибиотиками очень эффективно, но здесь необходимо соблюдать осторожность
Назначают лекарственные препараты с учётом чувствительности возбудителя. Это определяется путём бакпосева мокроты или взятии образцов биоматериала при бронхоскопии. Чаще всего назначают антибиотики широкого спектра действия, многие врачи предпочитают препараты пенициллиновой группы. Больной принимает антибиотики до тех пор, пока инфильтрат полностью не рассосётся.
Антибиотики одной лекарственной группы можно принимать не более 10 дней
. После этого времени, при необходимости, препараты меняют на другую лекарственную группу. Курс лечения определяет лечащий врач, этот показатель может значительно меняться от особенностей течения заболевания.
Для лечения инфильтратов в лёгких могут быть назначены и такие лекарственные препараты:
- противовирусные;
- мочегонные;
- отхаркивающие;
- муколитические.
Противовирусные препараты могут назначаться совместно с антибиотиками, если доказано, что болезнь спровоцирована вирусами, но затем осложнилась бактериями.
Мочегонные препараты назначаются для устранения отёка воспалённых тканей. Совместно с муколитиками эти препараты способствуют восстановлению функций бронхов и улучшают отхождение мокроты.
Важную роль в лечении и инфильтратов лёгких играют физические упражнения. Курс упражнений показывает лечащий врач, проводить их необходимо несколько раз в сутки, при этом больной должен лежать на стороне инфильтрата. Глубина вдоха при выполнении комплекса упражнений должна быть ограниченной. За счёт этого активизируются дыхательные процессы в неповреждённом лёгком, и улучшается периферическое кровообращение.
Диагностика
Диагностировать такую послеоперационную патологию обычно труда не составляет. Врач при постановке диагноза опирается, прежде всего, на симптомы: температура (какая и сколько держится), характер и интенсивность боли и др.
Чаще всего опухоль определяется при пальпации – это плотное образование с неровными и нечеткими краями, которое отзывается болью при прощупывании. Но если хирургические манипуляции проводились на брюшной полости, то уплотнение может прятаться глубоко внутри. И при пальцевом осмотре доктор его просто не найдет.
В этом случае на помощь приходят более информативные методы диагностики – УЗИ и компьютерная томография.
Еще одна обязательная диагностическая процедура – это биопсия. Анализ тканей поможет понять природу воспаления, узнать, какие клетки скопились внутри, установить, есть ли среди них злокачественные. Это позволит выяснить причину проблемы и правильно составить схему лечения.
Лечение патологии
Общими для всех разновидностей воспаления мягких тканей методиками лечения являются противовоспалительное (включая антибактериальное) и дезинтоксикационное. Обязательно также общеукрепляющее лечение, назначаемое на фоне оперативной терапии.
Применяются антибиотики при воспалении мягких тканей, чаще всего пенициллины («Амоксициллин», к примеру), курс лечения — 10 дней, до четырех раз в сутки по 250-500 мг. Если у пациента имеется аллергия на пенициллин, не менее эффективными будут макролиды («Эритромицин», «Кларитромицин») в течение 10 дней по 250-500 мг, но дважды в день.

Кроме того, используются антибиотики для наружного применения — мази «Мафенид», «Левомеколь», «Левосин». Выздоровление наступает через 1-2 недели.
Течение гнойного воспаления мягких тканей и методы его послеоперационного лечения либо самопроизвольного вскрытия очага воспаления неразрывно связаны с терапией ран и раневых инфекций.
Постоперационный инфильтрат
По какой причине может образоваться послеоперационный инфильтрат? Что это такое? Нужно ли его лечить? Как это делать? Указанные вопросы волнуют людей, которым пришлось столкнуться с указанной проблемой.
Развитие послеоперационного инфильтрата происходит постепенно. Обычно его обнаружение происходит на 4-6 или даже 10-15 день после хирургического вмешательства. У больного повышается температура тела, появляются ноющие боли в области брюшной полости, задержка стула. Определяется наличие болезненного уплотнения.
В отдельных случаях бывает трудно определить, где находится инфильтрат – в брюшной полости или в ее толще. Для этого врач использует специальные методы диагностики.
Причины возникновения инфильтрата после операций не всегда удается точно определить, но его терапия в большинстве случаев заканчивается благополучно. Антибиотики и различные виды физиолечения дают положительные результаты.
Очень часто возникает инфильтрат послеоперационного рубца. Иногда он может появиться через несколько лет после проведения хирургической процедуры. Одной из причин его возникновения является используемый шовный материал. Возможно, инфильтрат рассосется самостоятельно. Хотя такое случается редко. Чаще всего явление осложняется абсцессом, который необходимо вскрывать хирургу.
Другие виды инфильтратов
В данной статье рассмотрено далеко не все. «За кадром» остались такие виды инфильтратов как:
- лейкозный (i. leucoticus) — содержит лейкозные клетки;
- лейкоцитарный (i. leucocyticus) — состоит из лейкоцитов; характерен для острого воспаления;
- «ползучий» инфильтрат — скопление раствора анестезирующего средства, нагнетаемого под давлением при проведении местной анестезии и распространяющегося по межфасциальным пространствам;
- раковый (i. cancrosus) — состояит из атипичных эпителиальных (раковых) клеток.
- эозинофильный (i. eosinophilicus) — содержит преимущественно эозинофильные гранулоциты; характерен для токсико-аллергических процессов.
Если вас интересует более подробная информация о причинах возникновения и лечения по каждому из этих видов, не стесняйтесь, пишите в комментарии и тогда статья будет дополняться.
Возможные осложнения
Если не проводить правильное лечение постинъекционного инфильтрата в ягодичной области или на другом участке тела (на ноге, руке), повышается вероятность присоединения вторичной инфекции. Это сопровождается развитием более выраженных симптомов.
Возникающие неприятные ощущения объясняются проникновением сквозь капиллярные стенки лейкоцитов, которые притягивают к себе жидкость. Все это приводит к локальному расширению сосудов, отчего пораженная область краснеет, а мышечные ткани разрушаются.
В тяжелых случаях на фоне негативных изменений развивается абсцесс, сопровождающийся нагноением. Чтобы избавиться от жидкости в тканях, проводят дренирование. Кроме того, лечение происходит с применением антибактериальных, антисептических, иммуномодулирующих средств.
Если при появлении инфильтрата не возникает других осложнений, он проходит самостоятельно без постороннего вмешательства.
Разновидности воспалительных образований
В медицинской практике чаще всего встречается воспалительный инфильтрат. В зависимости от клеток, которые наполняют образование, осуществляется разделение на такие типы:
- Гнойный. Внутри опухоли содержатся полиморфноядерные лейкоциты.
- Геморрагический. Содержит внутри в большом количестве эритроциты.
- Лимфоидный. Составляющее инфильтрата — лимфоидные клетки крови.
- Гистиоцитарно-плазмоклеточный. Внутри уплотнения находятся элементы плазмы крови, гистиоциты.
Независимо от природы происхождения воспалительный инфильтрат может самостоятельно исчезнуть в течение 1—2 месяцев или развиться в абсцесс.
В случае заднего параметрита воспаление распространяется на клетчатку маточно-прямокишечного пространства; инфильтрация параректальной клетчатки может приводить к сужению просвета прямой кишки. При боковых параметритах воспаление ограничено вверху широкой связкой, внизу — кардинальными связками; впереди — стенкой малого таза; инфильтрат формируется сбоку от матки, сглаживая боковые своды влагалища
С учетом патогенеза выделяют первичный параметрит или вторичный, выступающий осложнением генитальных или экстрагенитальных воспалений. Клиническое течение параметрита может быть хроническим, подострым или острым.
В своем развитии параметрит проходит три стадии – инфильтративную, экссудативную, стадию уплотнения и рассасывания экссудата. Стадия инфильтрации при параметрите характеризуется расширением и частичным тромбированием сосудов, развитием периваскулярного отека. На стадии экссудативных изменений из сосудистого русла в параметральную клетчатку выходят лейкоциты и другие элементы крови;
Благоприятным исходом параметрита служит рассасывание инфильтрата. При нагноении экссудата образуется абсцесс, который может вскрываться в полые органы (мочевой пузырь, прямую кишку, влагалище) или наружу через переднюю брюшную стенку. При неполном опорожнении гнойника гнойное воспаление будет рецидивировать с повторными прорывами в соседние органы и формированием свищей, которые поддерживают течение параметрита.
Используемый для изготовления коромысел поводок
Нарезав поводок на куски необходимой длины, вставляю участки поводков в кембрик грузила и протягиваю нужного диаметра леску. При необходимости использую кембрики. Чуть сдавливаю грузило, чтобы леска проходила в грузиле свободно, но с натягом. Это будет дополнительной страховкой при резкой подсечке крупного леща.
Вид готового коромысла из зеленого поводка
Вид коромысла из черного металлизированного поводка
Причины параметрита
Причин появления инфильтратов существует множество. Самыми распространенными считаются следующие:
- Травмы. Особенно высок риск развития инфильтрата, если при повреждении тканей была занесена инфекция.
- Проникновение инфекции в организм человека. Чаще всего это одонтогенные возбудители, населяющие микрофлору ротовой полости — стрептококки, стафилококки, грибы рода Кандида. Попадание инфекции в очаг воспаления может произойти контактно или через лимфатические пути с инфильтрацией в ткани.
- Если проблема возникла после любых медицинских манипуляций (инъекций, оперативных вмешательств), очень вероятно, что они проводились с определенными нарушениями. К ним относятся неправильная антисептическая обработка кожи, использование некачественных инструментов, отсутствие дренажа после операции (особенно у пациентов с ожирением).
Причиной появления патологии может стать и развитие аллергической реакции, слабый иммунитет, наличие хронических заболеваний, индивидуальная особенность организма.
Воспалительные инфильтраты составляют многообразную по этиологическому фактору группу. Проведенные исследования показали, что у 37 % больных был травматический генез заболевания, у 23 % причиной служила одонтогенная инфекция; в остальных случаях инфильтраты возникали после различных инфекционных процессов. Эта форма воспаления отмечается с одинаковой частотой во всех возрастных группах.
Результаты исследования показали, что причиной заболевания могут стать различного рода травмы, недуги инфекционного характера. Они могут передаваться контактным путем, иметь лимфогенный тип распространения.
В тканях околочелюстной области очень часто развивается инфильтрат. Что это такое? Как его отличить от других заболеваний? Оценить состояние больного и дать точный ответ на поставленные вопросы может только опытный врач. Возбудителями воспаления являются стафилококки, стрептококки и другие представители микрофлоры ротовой полости.
Микробная флора при параметрите чаще смешанная, с преобладанием кишечной палочки, клебсиеллы, протея, неспорообразующих анаэробов, стрептококков и стафилококков. Инфицирование параметрия может происходить через цервикальный канал во время осложненных или внебольничных абортов, операций на шейке матки; через послеродовые нераспознанные и незашитые боковые разрывы шейки матки.
Возможно лимфогенное распространение инфекции из придатков (при аднекситах) или полости матки при эндометритах, метротромбофлебитах, диагностических выскабливаниях, введении ВМС, осложненных повреждением стенок матки. Иногда параметрит развивается на фоне бактериальных экстрагенитальных процессов путем гематогенного заноса возбудителей при остеомиелите костей таза, парапроктите, цистите, аппендиците, ангине, туберкулезе, тифе и т. д.
Лечение в домашних условиях
В качестве дополнительной помощи для облегчения состояния после травмы могут быть применены рецепты нетрадиционной медицины. Но все действия должны быть согласованы с лечащим врачом. Только травматолог может определить, почему при ушибе появляется шишка, и как с этим бороться. Лечение в домашних условиях может дать эффект при уплотнении легкой степени.
Рекомендуется воспользоваться следующими рецептами:
- Компресс с капустным листом. Необходимо запарить кипятком свежий лист белокочанной капусты, после чего намазать его медом. Прикладывать компресс следует в том случае, если жидкость скапливается на месте ушиба. Капустный лист рекомендуется зафиксировать при помощи куска полиэтилена и эластичного бинта. Компресс лучше делать вечером перед сном. Утром следует обмыть травмированную конечность теплой водой.
- Голубая глина. Эффективны обертывания с использованием такого средства. Длительность процедуры составляет 1-2 часа. Предварительно следует развести глину водой до состояния густой кашицы.
- Компресс с алоэ. Мякоть растения необходимо измельчить и приложить к месту травмы. Компресс рекомендуется закрепить при помощи перевязочного материала. Алоэ способствует уменьшению проявления признаков воспалительного процесса и быстрому рассасыванию гематомы небольших размеров. Такой рецепт будет эффективен в случае, если после ушиба пальца образовалась шишка.
Решить проблему поможет комплексный подход к лечению. Все методы по-своему эффективны
Важно не игнорировать назначения врача. Домашние рецепты помогут улучшить общее состояние пострадавшего
Методы нетрадиционной медицины следует подключать уже после медикаментозного лечения.
Инфильтрат левой голени код мкб 10
Невротическое расчесывание кожи
Хроническая язва кожи БДУ
Тропическая язва БДУ
Исключены:
- декубитальная язва и пролежень (L89.-)
- гангрена (R02)
- инфекции кожи (L00-L08)
- специфические инфекции, классифицированные в рубриках A00-B99
- язва нижней конечности НКДР (L97)
- варикозная язва (I83.0, I83.2)
Ретикулярный эритематозный муциноз
Исключены:
- очаговый муциноз полости рта (K13.7)
- микседема (E03.9)
Исключен: гиалиноз кожи и слизистых оболочек (E78.8)
Свободная или провисающая кожа:
- БДУ
- вызванные потери веса (бариатрическая хирургия) (диетические)
Исключено:
чрезмерная или избыточная кожа век:
- приобретенная (H02.3)
- врожденная (Q10.3)
изменения кожи вследствие хронического воздействия неионизирующего излучения (L57.-)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
| Фарм. группы | Действующее вещество | Торговые названия |
| Антикоагулянты | Гепарин натрия* | Лавенум |
| Тромблесс | ||
| Антикоагулянты в комбинациях | Гепарин натрия + Бензокаин + Декспантенол + Троксерутин | Тромблесс Плюс |
| Гепарин натрия + * | Гепатромбин |
Фармакологический справочник включает информацию о составе и форме выпуска, фармакологическом действии, показаниях к применению, противопоказаниях, побочных действиях, взаимодействии лекарств, способе применения лекарственных препаратов, фармацевтических компаниях.
Лекарственный справочник содержит цены на лекарства и товары фармацевтического рынка в Москве и других городах России.
Запрещена передача, копирование, распространение информации без разрешения ООО «РЛС-Патент». При цитировании информационных материалов, опубликованных на страницах сайта www.rlsnet.ru, ссылка на источник информации обязательна.
Еще много интересного
РЕГИСТР ЛЕКАРСТВЕННЫХ СРЕДСТВ РОССИИ РЛС , 2000-2019.
Все права защищены.
Не разрешается коммерческое использование материалов.
Информация предназначена для медицинских специалистов.
Рубрика МКБ-10: L98.6
Определение и общие сведения
Лимфоцитарная инфильтрация Джесснера-Канофа
Лимфоцитарная инфильтрация кожи Джесснера-Канофа представляет собой хроническое доброкачественное кожное заболевание, характеризующееся бессимптомными неотрубевидными эритематозными папулами или бляшками на лице и шее.
Заболевание впервые описано. M. Jessner и N. Kanof, которые определили его как самостоятельную патологию с лимфоцитарной инфильтрацией дермы. Связь лимфоцитарной инфильтрации с псевдолимфомами кожи прослеживалась K. Mach под термином «доброкачественная лимфоплазия кожи», который объединил лимфоцитому и лимфоцитарную инфильтрацию. С тех пор ее стали ассоциировать с псевдолимфомами кожи.
Этиология и патогенез
В развитии лимфоцитарной инфильтрации немаловажную роль играет сопутствующая патология пищеварительного тракта.
Иммуногистохимические исследования показали важную роль иммунных механизмов в развитии лимфоцитарной инфильтрации, в частности, что Т-лимфоциты при этом заболевании представлены преимущественно СБ4+-клетками.
Полагают, что антиген CD4+ играет роль в процессе формирования иммунного ответа. Вместе с тем предполагают связь заболевания с инсоляцией, приемом лекарственных средств и укусами клещей.
Профилактика
Предотвратить появление постинъекционных инфильтратов достаточно просто, если следовать таким рекомендациям:
- Для проведения инъекций необходимо использовать хорошие шприцы. На их поршне должна находиться черная резинка, что обеспечивает плавное введение препарата и его равномерное распределение в мышце.
- Для проведения внутримышечных инъекций необходимо использовать только те шприцы, объем которых превышает 5 мл.
- Нужно правильно подобрать толщину иглы. Применение толстых и коротких приведет к распределению препарата в подкожном жировом слое, что обязательно спровоцирует воспалительный процесс.
- При введении маслянистых препаратов рекомендуется их предварительно подогреть до температуры тела. Это можно сделать в ладони или подмышкой. Такой укол не вызовет боли и не приведет к развитию инфильтрата.
- Во время проведения инъекции необходимо позаботиться, чтобы игла вошла глубоко и достигла именно мышцы.
- При осуществлении медицинских манипуляций запрещено напрягать мышцу.
- Перед введением иглы кожу растирают ладонью и обрабатывают медицинским спиртом.
- После всех манипуляций запрещено слишком сдавливать кожу или растирать ее. Достаточно приложить ватку без лишних усилий, что остановит кровотечение и окажет нужное дезинфицирующее действие.
Если после инъекции появилось затвердение, и ткани воспалились, необходимо как можно скорее обращаться врачу. Несвоевременное лечение может привести к развитию абсцесса, который представляет опасность для жизни больного.
Симптомы инфильтрата
Инфильтраты воспалительной природы развиваются на протяжении нескольких дней. В это время наблюдают следующие симптомы:
- Температура тела остается нормальной или поднимается до субфебрильных показателей. В последнем случае ее снижение не происходит еще долгое время.
- Пораженная область становится немного припухлой. При пальпации определяется уплотнение, которое имеет четко выраженные границы.
- При надавливании на образование чувствуется боль, появляется дискомфорт.
- Участок кожи в области поражения незначительно напряжен, имеет гиперемию.
- При наличии инфильтрата в патологический процесс втягиваются все слои тканей — кожный покров, слизистая оболочка, подкожно-жировая клетчатка, мышцы, ближайшие лимфатические узлы.
Иногда этот показатель остается нормальным. Распространение инфильтрата происходит на одну или несколько частей тела.
Это выражается в припухлости и уплотнении тканей с ясно выделенным контуром. Поражению подвержены все ткани одновременно – слизистая, кожа, подкожно-жировая и мышечная оболочки.
В других же случаях только дифференциальный подход позволяет точно установить диагноз и назначить нужное лечение
Иногда для установления диагноза во внимание принимаются данные результатов пункции из места воспаления
Специалистами проводится исследование материалов, взятых из воспаленной области. Установлена разная природа клеток, составляющих инфильтрат. Именно это обстоятельство позволяет медикам классифицировать заболевание. Как правило, в составе инфильтрата обнаруживается большое скопление дрожжевых и мицелиальных грибов. Это говорит о наличии такого состояния, как дисбактериоз.
Основной целью лечения инфильтрата является ликвидация воспалительных очагов. Это достигается консервативными методами лечения, к которым относится физиотерапия. Пациент не должен заниматься самолечением и затягивать с визитом к специалисту.
Благодаря физиотерапевтическому лечению добиваются рассасывания инфильтрата путем увеличения кровотока. В это время происходит ликвидация явлений застоя. Также происходит уменьшение отека, снятие болевых ощущений. Чаще всего назначается электрофорез антибиотиков, кальция.
Физиолечение противопоказано, если присутствуют гнойные формы заболевания. Интенсивное воздействие на пораженный участок лишь спровоцирует быстрое развитие инфильтрата и дальнейшее распространение очага.
Инфильтрат – лечение
Терапия воспалительного экссудативного процесса основывается на применении консервативных методов разрешения проблемы. При этом лечение инфильтрата проводится посредством лекарственного электрофореза. Следует сказать, что высокоинтенсивная физиотерапия с термическим эффектом допускается только при отсутствии гнойного воспалительного очага.
Аппендикулярный инфильтрат лечится исключительно в условиях стационара. Терапия данного состояния включает соблюдение диеты, прием антибиотиков, ограничение двигательной активности. Абсцедирование процесса требует хирургического вмешательства с целью вскрытия и санации гнойника. Большая часть опухолевых злокачественных образований также устраняется посредством операции.
Лечение постинъекционного инфильтрата предполагает нанесение йодной сетки и местного применения мази Вишневского. При скоплении экссудата в легких следует провести дополнительные диагностические исследования. Так, диаскинтест позволяет выявить начинающийся туберкулез. В случае положительной реакции организма не стоит опускать руки. Современные лекарства весьма успешно борются с возбудителями этого заболевания.
Накопление экссудата во внутренних органах необходимо устранять только стационарно. Лечение инфильтрата народными средствами возможно только при постинъекционных осложнениях в виде синяков и небольших воспалений. При одонтогенных инфекциях у ребенка без присоединения гнойного процесса родителям рекомендуется использовать солевые компрессы и полоскания. Не стоит пытаться лечить другие виды экссудативных процессов в домашних условиях: это может привести к развитию абсцессов и флегмон.
- Виды инфильтратов
- Постинъекционный инфильтрат
- Причины возникновения постинъекционного инфильтрата
- Лечение постинъекционного инфильтрата
- Послеоперационный инфильтрат
- Послеоперационный инфильтрат: причины возникновения
- Симптомы послеоперационного инфильтрата
- Лечение послеоперационного инфильтрата
- Воспалительный инфильтрат
- Гистиоцитарно-плазмоклеточный инфильтрат
- Основные симптомы воспалительного инфильтрата
- Лимфоидный инфильтрат
- Аппендикулярный инфильтрат
- Причины возникновения аппендикулярного инфильтрата
- Лечение аппендикулярного инфильтрата
- Легочный инфильтрат
- Лечение легочного инфильтрата
- Другие виды инфильтратов
Принципы лечения
Лечение инфильтрата брюшной полости проводится путем совмещения физиотерапевтических и противовоспалительных лекарственных препаратов. В случаях когда гнойный вид инфильтрата образовывает флегмоны, то проводится оперативное вмешательство в обязательном порядке. А если гной в инфильтрации отсутствует или присутствует в малом количестве, то применяются физиотерапевтический метод лечения, что способствует рассасыванию уплотнения, и противовоспалительный и анальгетический метод для устранения болевых ощущений.
Противовоспалительная терапия эффективно сказывается при инфильтрате без гноя и способствует нормальному кровообращению уплотненной области и устраняет застойные явления.
Когда речь идет о гнойном виде, методы с термическим эффектом назначаются только на пятый день после терапии УВЧ или облучения СУФ. В этом случае электрофорез антибиотиков играет антибактериальную роль, а для отграничения очага воспаления назначают электрофорез кальция. Опухолевые или гнойные образования требуют проведения операции и применения консервативного метода лечения, включающего:
- физиотерапию;
- гипотермию локального характера;
- прием антибиотиков;
- соблюдение постельного режима.
Терапия аппендикулярного инфильтрата осуществляется только при стационарных клинических условиях
Обычно применяются антибактериальные препараты, немаловажно следование диете, назначенной врачом, и ограничение физических нагрузок. Такое лечение обычно требует 2 недель
Для профилактики последующего возникновения таких симптомов врач рекомендует провести хирургическую операцию по удалению червеобразного отростка через 3 месяца.
При наполнении полости вокруг червеобразного отростка гнойной жидкостью осуществляется операция по извлечению гноя, при этом червеобразный отросток не удаляется. Больной выздоравливает после того, как через несколько месяцев после операции по выводу гноя удаляется червеобразный отросток.
 Некроз мягких тканей пятки
Некроз мягких тканей пятки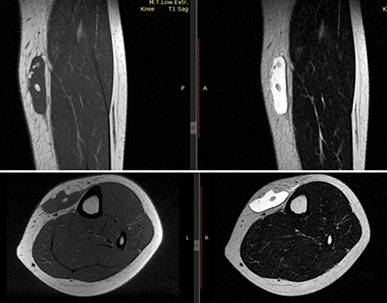 Мрт мягких тканей предплечья что показывает
Мрт мягких тканей предплечья что показывает



 Саркома мягких тканей начальная стадия фото
Саркома мягких тканей начальная стадия фото Узи мягких тканей шеи, что показывает узи лимфоузлов, клиника стопартроз
Узи мягких тканей шеи, что показывает узи лимфоузлов, клиника стопартроз Лечение врождённого вывиха бедра
Лечение врождённого вывиха бедра