Содержание
- 1 Здоровье
- 2 Жжение в мышцах во время тренировок
- 3 Какие признаки требуют немедленной врачебной помощи?
- 4 Причины
- 5 Хондромаляция надколенника
- 6 Характер болей
- 7 Избавление от дискомфорта
- 8 Причины боли в плечевом суставе
- 9 Причины жжения в шее и способы лечения
- 10 Методы лечения
- 11 Причины
- 12 Профилактика
- 13 Эффективное лечение
Здоровье
Жжение в мышцах во время тренировок
Жжение наступает довольно быстро на первых тренировках. Со временем организм адаптируется к нагрузке и организует биохимическую машину так, что лактат быстро выводится из мышц. А рецепторы не успевают среагировать на ее высокую концентрацию.
Таким образом, опытный спортсмен или чувствует кратковременное жжение, или совсем не чувствует его.
Говорят, что работа через такое неприятное ощущение в мышцах вырабатывает выносливость. Это верное мнение, но можно еще и другим путем – регулярностью, каждую тренировку увеличивая время нагрузки. При этом не нужно долго терпеть жжение. Со временем это поможет вам избавиться от накопления молочной кислоты в мышцах.
Жжение никак не стимулирует рост мышечного волокна. Жжет в данном случае – не значит растет. Просто ваши миофибриллы «кушают» и выделяют АТФ, чтобы дальше сокращаться.
Кстати, чтобы ваши мышцы эффективнее работали, перед тренировкой запаситесь углеводами. Иными словами, перекусите. Тогда нагрузка будет более эффективной.
Если ваша цель — не набор массы, а похудение, можете в качестве резерва использовать ваши внутренние запасы. Но помните, тренировка будет значительно более тяжелой. Сначала у вас заметно иссякнет запас гликогена в мышцах и печени, а затем начнет расходоваться жир. Для восстановления ресурсов все равно нужно будет употреблять углеводы, только в меньшем количестве.
Чтобы увеличить выносливость некоторые спортсмены принимают креатин, или готовую молочную кислоту. Чаще всего употребляют именно креатин.
Молочная кислота в мышцах вызывает довольно сильное жжение. И чем дальше работать с этим жжением, тем сильнее будет боль, от которой мы хотим избавиться.
Если вы чувствуете что мышцы закисляются, подольше отдохните после упражнения. Если жжение возникает часто и начинается уже на 3–4 повтор, перед тренировкой и во время нее съешьте что-либо, содержащее быстрые углеводы. Это может быть обычная еда или специальный спортивный напиток.
Если вы стремитесь накачать мышцы, жжение во время тренировки – ваш враг. Старайтесь допускать его как можно реже.
Режим сна и восстанавливают резервы гликогена в организме. А это залог успешной тренировки. Если вы придете на занятия в тренажерный зал не выспавшимся или голодным, у вас просто не будет сил, а жжение будет наступать очень рано.
Какие признаки требуют немедленной врачебной помощи?
Речь идет об опасных состояниях, угрожающих жизни больного. Причины возникновения патологии в плечевом суставе различны. Иногда они могут начинаться с несильно выраженных симптомов, не внушающих опасения и схожих с признаками распространенных заболеваний. А когда ситуация заходит слишком далеко, то менять что-либо уже поздно. Жалобы, которые нельзя игнорировать, относятся к описанию следующих симптомов:
- Возникновение резкой боли в плече, которая не уменьшается, а с каждой минутой продолжает нарастать и распространяется на другие части тела.
- Чувство жара, озноба, появление дурноты, «мушек» перед глазами, холодный пот, головокружение, мнимое ощущение движения предметов вокруг и др.
- Резкое повышение температуры тела.
- Болевые ощущения не меняются при движениях плечом, грудной клеткой, шеей (это может говорить о серьезных сердечных патологиях).
- Меняются пульс, давление, сердечный ритм.
При таких состояниях требуется немедленная госпитализация больного. До приезда врача ему необходимо оказать скорую помощь.
Причины
Повторяющееся незначительное воздействие на плечо может вызвать тендинит. Тяжелая атлетика, садоводство, грабли, столярные изделия и теннис могут привести к тендиниту. Внезапные и более серьезные травмы плеч могут вызывать тендинит. Выполняя упражнения неправильно или используя неправильную осанку, плохую растяжку или недостаточную прогрев перед тренировкой, вы можете увеличить риск развития состояния. Ревматоидный артрит, подагра, псориатический артрит, нарушения щитовидной железы или необычные реакции на лекарства могут вызвать чрезмерный стресс, который приводит к плевральному тендините.
Хондромаляция надколенника
Этот синдром представляет собой истощение или размягчение хряща в нижней части коленной чашечки. В этом месте хрящ позволяет свободно скользить компонентам сустава о чашечку, обеспечивая таким образом свободу движений. Если же хрящ начинает деформироваться и утрачивает свой амортизирующую способность, то человек ощущает боль в нижней части колена, а также по бокам от самой чашечки.
Хондромаляция надколенника отличается тем, что данное заболевание развивается довольно медленно, поэтому первые симптомы могут быть практически незаметны. Больной может списывать их на усталость после нагрузки и т.п. Боль может быть как довольно длительной и ноющей, так и острой. Наиболее она выражена после подъема по лестнице, приседаний, бега, попытке встать на колени. Также дискомфорт ощущается после длительного пребывания в сидячем положении. При сгибании можно услышать легкое потрескивание или щелчки.
Хондромаляция надколенника может быть вызвана врожденными особенностями строения коленной чашечки или же травмой колена. Также среди причин врачи называют дисбаланс в силе мышц бедра – когда мышцы внешней части бедра сильнее, чем внутренней. К факторам риска относятся и занятие такими видами спорта как футбол, лыжи или езда на велосипеде.
Болезнь может поражать как нижнюю часть, так и верхушку надколенника
Если хондромаляция надколенника диагностирована на ранней степени развития, то лечение состоит из приема противовоспалительных препаратов, уменьшения нагрузки на больную ногу и реабилитации при помощи ЛФК. Также может потребоваться прием лекарств, которые способствуют восстановлению хрящевой ткани. Если же болезнь является запущенной, то потребуется операция, во время которой больному могут имплантировать хрящ в наколенник или же наладить баланс мышц бедра. После этого потребуется период реабилитации.
Характер болей
Если патология развивается в шейном отделе (остеохондроз, межпозвонковая грыжа и др), то неприятные ощущения с района шеи могут распространяться по левой руке до самой кисти. Боль может сопровождаться «мурашками», чувством онемения. Это происходит из-за того, что пространство между позвонками уменьшается из-за уплощения позвоночных дисков, нервные корешки защемляются, вызывая сильную боль.
В суставной сумке, позволяющей плечевому суставу совершать свободные вращения, может отсутствовать жидкость. Костные ткани трутся друг о друга, стирая сустав. Человеку очень сложно совершать привычные движения из-за сильного дискомфорта, возникающего при изменении положения руки.
Воспалительный процесс может задеть манжетку плеча, если человек совершает монотонную и тяжелую физическую работу на протяжении нескольких часов. Например, после покраски стен и потолка, в плечевом суставе на следующий день может возникнуть острая боль.
Избавление от дискомфорта
Самое главное, что надо сделать при появлении жжения в ногах — выяснить причину. Не стоит гадать и пытаться самим выяснить это — лучше пойти в клинику, пройти все необходимые обследования и узнать точный диагноз. Затем врач составит точный план лечения, в результате которого нарушение будет полностью устранено. А пока будет проходить это лечение, можно принимать меры по устранению жжения. Помогают улучшить состояние ног следующие способы:
- Контрастный душ.
- Травяные ванночки и компрессы для ног (хорошо помогают календула, ромашка, хмель, полынь).
- Гимнастика для ног, позволяющая разогнать кровь по венам.
- Использование успокаивающих кремов для ног (например, с экстрактом ментола, ромашки, каштана и меда).
- Компрессионное белье.
- Массирование ног.
Методы эти простые и проверенно помогают уменьшить боли и жжение в ногах. Только помните: не надо использовать лишь перечисленные способы и не приступать к лечению и избавлению от первопричины. Устраняя лишь симптомы, можно запустить саму болезнь, а это очень опасно. Берегите себя и начинайте лечиться как можно раньше, чтобы не допустить осложнений!
Варикозное расширение вен в настоящее время встречается у каждой третьей женщины и у каждого десятого мужчины, при этом многие считают заболевание лишь косметическим дефектом, но на самом деле оно угрожает здоровью. Кожный зуд и жжение в ногах при варикозе являются явным сигналом о том, что патология прогрессирует, так как начали проявляться ощутимые, а не только видимые симптомы. В этом случае нужно обратиться к сосудистому хирургу или флебологу, который подскажет, что делать на данном этапе развития болезни, чтобы вылечить ее и избавиться от дискомфорта.
Причины боли в плечевом суставе
Следует знать, что боль в плечевом суставе далеко не всегда является проблемой в данной области. Очень часто она бывает отраженной и свидетельствует о наличии совсем иного заболевания.
Рассмотрим самые распространенные причины боли в плечевом суставе:
- Тендинит;
- Тендинит бицепса;
- Бурсит;
- Синдром столкновения;
- Травмы сустава;
- Заболевания внутренних органов;
- Плечелопаточный периартроз.
Тендинит является самой распространенной причиной боли в плечевом суставе. При данном заболевании воспаляются сухожилия, которые окружают сустав. Чаще всего такой диагноз грозит тем, кто регулярно подвергает себя чрезмерным физическим нагрузкам, при которых и происходит трение сухожилий о кости, что провоцирует возникновение боли и раздражения.
Боль в плечевом суставе беспокоит также при тендините бицепса. Она носит хронический характер и обостряется даже при незначительных движениях. При разрыве сухожилия на плече образуется вздутие, похожее на шарик.
Бурсит также бывает спровоцирован неумеренными физическими нагрузками. Однако кроме боли в плечевом суставе, для данного заболевания характерно появление отека в области, так называемой суставной сумки (мягкий мешочек, который окружает сустав).
Синдромом столкновения принято называть расстройством, при котором в сухожилии, проходящем под лопаткой и ключицей, образуются отложения солей кальция. Для данного заболевания характерна внезапная сильная боль в плечевом суставе. Она обычно обостряется при поднятии руки.
Очень распространенной причиной боли в плечевом суставе являются травмы. У молодых людей, если исключить несчастные случаи, они, как правило, выступают следствием слишком активных занятий спортом или каким-либо видом борьбы. У взрослых же травмы плечевого сустава связаны с остеопорозом или износом ткани. Это обусловлено тем, что в зрелом возрасте часто наблюдается расстройство кальциевого обмена в костях.
Нередко боль в плечевом суставе выступает признаком заболеваний внутренних органов. Можно выделить самые распространенные из них:
- Шейный радикулит;
- Опухоли органов грудной клетки;
- Инфаркт миокарда;
- Патология печени;
- Стенокардия;
- Пневмония.
Боль в плечевом суставе является характерным признаком такого заболевания как плечелопаточный периартроз. В данном случае она может носить ноющий, жгучий или резкий характер, часто болевые ощущения обостряются к ночи. Дополнительными симптомами выступают боли в предплечье и кисти. Данное заболевание может длиться от нескольких недель до месяцев. Следует отметить, что иногда наблюдается полное выздоровление больного, а иногда осложнения приводят к блокированию плеча или нарушению функций кисти.
Менее распространенными причинами боли в плечевом суставе можно назвать:
- Артроз;
- Артрит;
- Наличие грыж межпозвонковых дисков грудного и шейного отдела позвоночника;
- Кальциноз предплечья;
- Разрыв сухожилия;
- Воспалительные заболевания;
- Импигментный синдром;
- Неврогенная патология и расстройства чувствительности.
Причины жжения в шее и способы лечения
Не все случаи патологии позвоночника или внутренних органов вызывают у пациента болевой синдром. Часто больной чувствует некий дискомфорт в определенных частях тела. Одним из таких проявлений может быть жжение в шее. Врачи называют данный симптом парестезией.
Причины жжения в шее
Предпосылкой того, почему горит шея, чаще всего выступает остеохондроз, при котором разрушаются суставные части и диски позвонков. Если патологический процесс затрагивает нервные корешки, то человек может ощущать жжение в том участке тела, нерв которого подвергся давлению.
Также, когда сужается суставная щель между позвонками или диски смещаются со своего места, происходит ущемление сосудов и нервов. Это приводит к тому, что пациента беспокоит болезненность и неприятные ощущения в позвоночнике. Кроме патологий, причиной жжения в шее справа может быть травма, которая привела к дегенеративным нарушениям в опорно-двигательном аппарате.
Симптомы и признаки заболеваний
Какие бы болезни шейного отдела позвоночника не возникли у человека, клинические проявления можно разделить на несколько групп. Они отличаются локализацией развития патологии. Вот эти группы:
- Симптомы, которые относятся непосредственно к шейному отделу. Это горящий болевой синдром справа или слева, чувство напряжения в мышечных тканях, хруст в позвонках во время движения шеей, увеличение болезненности при повороте головы.
- Ощущения, появляющиеся в руках и плечах. К ним относят болевые симптомы, которые исходят от шеи, онемение, ползания мурашек по верхним конечностям, напряжение мышечных тканей, судороги в руках, жжение в шейном отделе позвоночника. Если имеются сильные поражения позвоночника либо развивается радикулит, то пациент чувствует себя слабым, его ткани теряют чувствительность.
- Симптомы, которые относятся к голове. В этом случае больного беспокоят головные боли в затылке и головокружения во время поворота головы. Косвенными признаками является снижение памяти, бессонница, ухудшение работы зрительных и слуховых органов. Это происходит в результате того, что страдает кровеносная система, и мозг плохо обеспечивается полезными веществами.
Если имеются проявления, которые касаются именно шейного отдела, то специалисты называют это цервикалгией, то есть болевым синдромом в шее. Если же беспокоят еще и симптомы, затрагивающие плечи, то врачи говорят о цервикобрахиалгии, то есть боли в шее и плечах. В случае соединения проявлений в шее и голове ставят диагноз цервикокраниалгия, то есть болезненность в шейной и головной части.
Диагностика
Для того, чтобы поставить правильный диагноз, врач должен сначала осмотреть пациента, изучить историю болезни и жалобы больного. Если специалист обнаруживает клинические проявления патологии, например, нарушение чувствительности, болевой синдром и слабость в мышечных тканях, то он назначает дополнительное обследование.
Самым простым методом диагностики считается рентген шейного отдела позвоночника. Он позволяет хорошо разглядеть структуру костей, но межпозвонковые диски на снимке почти не проявляются. Немного больше информации можно получить при исследовании наклонов головы. Так диагностируется нестабильность позвонков.
Также необходимо проводить компьютерную или магнитно-резонансную томографию позвоночника. Эти методы дают больше информации о состоянии позвонков, помогают обнаружить заболевания и степень их развития.
Профилактика заболеваний
В качестве профилактики необходимо обязательно вести активный образ жизни, не подвергать организм сильным физическим нагрузкам, не допускать переохлаждения внутренних органов, стараться не поднимать тяжелые грузы. Кроме того, нужно регулярно заниматься лечебными упражнениями, уделять несколько минут для гимнастики во время длительной работы за компьютером.
Каждый человек должен помнить о том, что только своевременное обращение к врачу позволит избежать проблем со здоровьем в будущем. Также важны профилактические меры, которые помогут предупредить развитие патологий опорно-двигательного аппарата.
Методы лечения
- рентген;
- компьютерная томография;
- миелография;
- магнитно-резонансная терапия.
Условно их подразделяют на две основные группы:
- Если не подозревается какое-либо серьезное заболевание, то вполне подойдут традиционные методы лечения, уменьшающие неприятные ощущения и предотвращающие рецидив. К данной группе относят медикаментозные препараты, физиотерапевтические процедуры. В редких случаях это может быть оперативное вмешательство.
- Народные методы сводятся к использованию согревающих или охлаждающих компрессов, питья травяных отваров. Они не вылечат само заболевание, а лишь сделают симптоматику менее выраженной.
Не все случаи патологии позвоночника или внутренних органов вызывают у пациента болевой синдром. Часто больной чувствует некий дискомфорт в определенных частях тела. Одним из таких проявлений может быть жжение в шее. Врачи называют данный симптом парестезией.
Терапия жжения в шее слева в зависимости от причины его возникновения проводится с помощью приема медикаментов и физиотерапевтических процедур. Таким образом, когда горит шея спереди, врачи рекомендуют следующие лекарственные препараты:
- Нестероидные противовоспалительные средства. Они помогают подавить воспалительный процесс и немного облегчить болевые ощущения.
- Хондропротекторы. Эти медикаменты позволяют восстановить хрящевые ткани позвонков и предотвратить их дальнейшее развитие.
- Препараты кальция. Они назначаются в случае, если жжение в шее справа появляется на фоне остеопороза.
- Нейровитамины. Эти средства активизируют восстановление пораженных тканей нервной системы.
- Местные лекарства против боли воспаления. Их можно применять для обработки шеи, но не разрешается использовать на той части головы, где растут волосы.
В большинстве случаев, гореть в шее сзади справа или слева может из-за развития остеохондроза, тогда симптом устраняется с помощью лекарственных средств довольно легко.
Стоит помнить, что все указанные препараты не могут ликвидировать саму причину возникновения симптома. Для того чтобы победить непосредственно болезнь позвоночника, требуется долгое лечение и восстановление.
Кроме медикаментозного метода лечения врачи рекомендуют проводить мануальную терапию, иглорефлексотерапию, массаж, использовать обертывания и компрессы. Физиотерапевтические процедуры помогают усилить лечебное воздействие медицинских средств, позволяют предотвратить развитие обострений при хроническом течении заболевания позвоночника, а также способствуют благоприятному психоэмоциональному состоянию.
Причины
Причины боли под правой лопаткой, определить совсем не просто. Для этого нужны определенные знания и оборудование. Первоначально врачом устанавливается лишь предварительный диагноз на основании того, как именно проявляются болевые ощущения и почему болит именно в этой области.
Тупая боль
Если речь идет о тупой боли со стороны спины, то возможные ее причины следует искать в:
- Спазме одной из мышц и задетом лопаточном нерве;
- Болезнях внутренних органов.
Причины того, почему болит спина в области лопаток, кроются в:
- Пиелонефрите;
- Хроническом холецистите;
- Опухоли печени, поджелудочной железы, правой почки, либо легкого;
- Циррозе печени.
Продолжительная тупая боль под лопаткой с правой стороны спины появляется при заболеваниях желчного пузыря, почек и поджелудочной железы. При панкреатите болеть начинает внезапно, человек не спит и принимает не удобные для него позы в положении лежа, поскольку пытка устроится с большим комфортом причиняет еще большее неудобство. Перечисленные заболевания, являются источником немалых неприятностей.
Ноющая боль
Продолжительная ноющая боль в спине справа, покалывания и тянущиеся ощущения, свидетельствуют о нарушениях в работе позвоночника.
Сидячая работа, отсутствие возможности сделать зарядку, все это неминуемо приведет к шейному остеохондрозу, либо остеохондрозу грудного отдела позвоночника. Неприятные ощущения не являются единственным признаком болезни. У больных немеют пальцы рук, сильно болит голова. Причиной могут быть элементарное защемление нерва, неврологические заболевания.
Не исключено, что боль на спине следствие опухоли. В последнем случае, требуется произвести полный осмотр пациента специалистами разного профиля. Искать причину в самом месте концентрации болевых ощущений, бессмысленно, скорее всего, боль ниже лопатки лишь отдает в указанное место. Причиной также может быть панкреатит, в хронической его форме, бронхит, пневмония, цирроз, либо гепатит.
Не исключено, что ноющая боль внизу той части лопатки, что расположена справа от позвоночного столба следствие холецистита и пиелонефрита. При холецистите она может отдаваться в грудную клетку, принимая приступообразную форму. Пиелонефрит сопровождается жжением в верхней части лопатки, развившемся вследствие воспаления правой почки.
На момент образования желчекаменной болезни, болезненные ощущения также ноющие. При желчекаменной болезни боли в области лопаток возникают наряду с тошнотой, рвотой и высокой температурой. Кожа желтеет, начинается лихорадка.
Острая боль
Жжения и покалывания в этой области обычно с позвоночной областью никак не связаны. Причину боли в спине следует искать в повреждении внутренних органов. Симптомы возникают, прежде всего, у людей с нарушенным сердечным ритмом, сосудистыми болезнями, проблемам с пищеварительным трактом и прямой кишкой. Нередко боли в спине возникают при:
- Печеночных коликах;
- Остром холецистите;
- Желчекаменной болезни;
- Гипертонической форме дискинезии желчного пузыря.
Если причиной боли в спине является одно из перечисленных заболеваний, со временем возникнут и иные характерные симптомы, не исключены раздражительность, потовыделение, бессонница и утомляемость.
Не утихающая резкая боль в спине под лопаткой свидетельствует о поддиафрагмальном абсцессе, находящемся на последней стадии. Неприятные ощущения усиливаются при попытке совершить вдох и исчезают на выдохе, отражаясь в правую лопатку. Если болит справа под лопаткой, то это свидетельствует о печеночных коликах, либо гнойном инфильтрате. В последнем случае у больного возникнет лихорадка, возможны проблемы с мочеиспусканием.
Болеть может быть и полученная недавно травма, в этом случае обратиться к специалисту необходимо немедленно. Нельзя исключать переломы, либо начавшийся инфекционный процесс, в последнем случае шанс на быстрое избавление от проблемы без помощи специалиста, достаточно низкий.
Профилактика
Для профилактики болевых ощущений рекомендовано своевременно лечить возникающие болезни, воздерживаться от самолечения. Показаны умеренные физические нагрузки, ежедневные пешие прогулки на свежем воздухе. Для профилактики воспалительных патологий, в том числе, подагры, рекомендовано следить за ежедневным рационом. Исключают чрезмерно жирную, острую, жаренную пищу, пурины, рафинированные продукты, белый сахар.
Основу рациона составляют цельнозерновые, нерафинированные продукты, бобовые, чистая питьевая вода, клетчатка (зелень, свежие овощи), ягоды, орехи, семена. Людям на любом типе питания необходимо своевременно выявлять и компенсировать дефициты важных микронутриентов. Обеспечить достаточное количество Омега-3 и Омега-6 полиненасыщенных жирных кислот.
Исключают переохлаждения, при сидячей работе необходимо делать регулярную разминку. Показана своевременная терапия инфекционно-воспалительных процессов, соблюдение режима труда и отдыха. Рекомендована нормализация массы тела, соблюдение питьевого режима, исключение большого количества животного белка в рационе, отказ от вредных привычек.
Пациентам с болью в руках от плеча до локтя важно помнить, что это не самостоятельное заболевание, а симптом, возникающий при продолжительном прогрессировании первопричинной патологии. Симптоматическое лечение медикаментами и диетой способно уменьшить тревожные признаки, но не гарантирует полного выздоровления
Пациенту рекомендован качественный уход, наблюдение квалифицированного врача-ортопеда.
При хронизации патологического процесса выполняют все условия, чтобы ввести болезнь в стадию ремиссии и не допускать повторных обострений
Важно своевременно лечить возникающие симптомы, не забывать о соблюдении диеты и занятиях спортом. Если есть наследственная предрасположенность к развитию заболевания необходимо следить за показателями крови и результатам других методов диагностики
Эффективное лечение
Для успешного лечения понадобится, в первую очередь, снять болевые ощущения. Делается это двумя способами. Первый – средства внешнего воздействия. К таковым, по самым высоким показателям ежегодного применения среди схожих клинических случаев, можно отнести:
- Диклофенак.
- Ибуфен.
- Вольтарен.
Ко второй группе, имеющей место в случаях со сложными воспалительными процессами, относятся обезболивающие:
- Ибупрофен.
- Диклофенак.
Далее, в аспекте лечения каждого из упомянутых заболеваний, потребуется приобрести и принимать, в соответствии с назначением врача, такие лекарства (дозировку, ее корректировку и длительность курса назначает исключительно травматолог):
- Тенденит – нестероидный Нимесил, Ибумет, Гепатромбин С, Диклофенак (гель 5%), Кетопрофен органика, Фастомед и Индометацин.
- Артрит – Стоп артрит, Метотрексат 2,5 мг, Арава, Плаквенил, Неорал, Имуран.
- Плечелопаточный периартрит – Артропант, Мелоксикам, Индометацин, Кетопрофен.
- Бурсит – Бетаспан, Нимесил, Ибумет, Кетотоп, Диклофенак, Трокситацин, Секстафаг, Флексен.
Во всех остальных случаях происходит комбинация из данного перечня лекарственных и противовоспалительных препаратов негормонального типа. Их объединением и определением оптимальной дозировки может заниматься исключительно лечащий специалист.

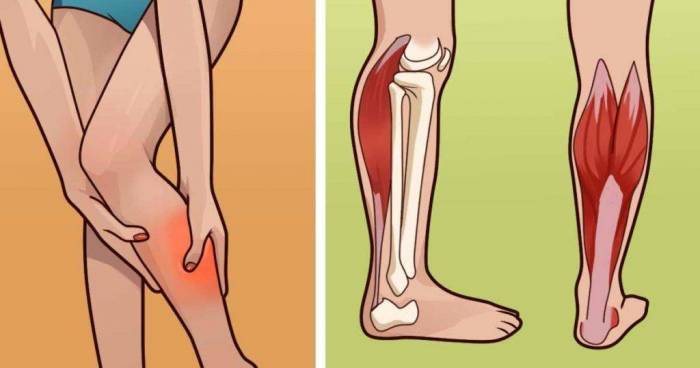 Мышечный спазм в икроножной мышце
Мышечный спазм в икроножной мышце
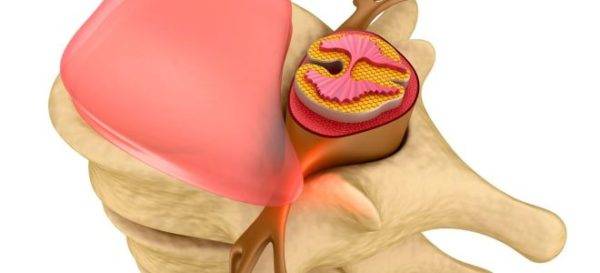 Боли в квадратной мышце поясницы: причины, симптомы, лечение
Боли в квадратной мышце поясницы: причины, симптомы, лечение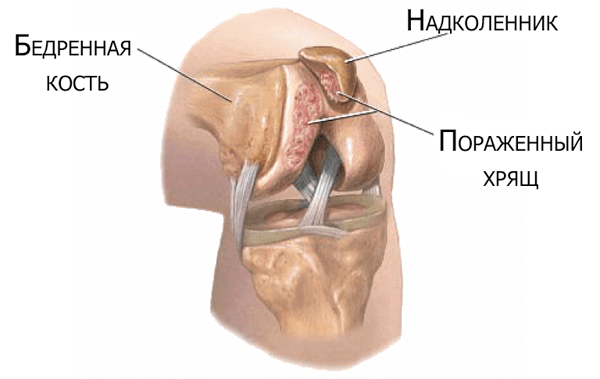
 Жжение в плече
Жжение в плече

 Жжение в суставах ног
Жжение в суставах ног Жжение в колене: причины, профилактика
Жжение в колене: причины, профилактика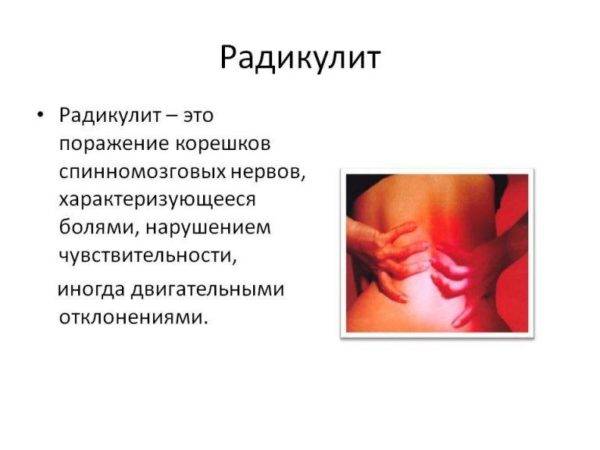 Жжение в спине в области лопаток
Жжение в спине в области лопаток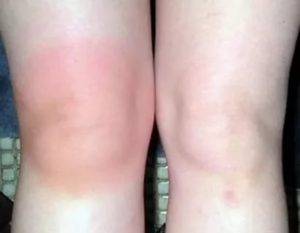 Боль и жжение в коленном суставе причины
Боль и жжение в коленном суставе причины