Содержание
- 1 Физиотерапия в стадии ремиссии
- 2 Артрит гнойный острый
- 3 Фазы раневого процесса
- 4 Каковы причины образования заболевания?
- 5 Виды и локализация
- 6 Симптомы гнойного артрита
- 7 Медикаментозные препараты
- 8 Терапия воспалительного заболевания
- 9 Гной в коленном суставе причины и лечение
- 10 Диагностика
- 11 Особенности гнойного артрита тазобедренного сустава
- 12 Признаки гнойного артрита
- 13 Какие осложнения возникают при отсутствии терапии?
- 14 Видео — Основы эффективной реабилитации после компрессионного перелома позвоночника
- 15 Артриты грибковые
Физиотерапия в стадии ремиссии
Чаще всего физиопроцедуры при артрите проводятся после устранения симптомов обострения. Лечение назначается индивидуально в соответствии с возрастом пациента, его общим состоянием, наличием осложнений и сопутствующих заболеваний.
Оздоровительные водные процедуры при ревматоидном артрите включают в себя прием сероводородных, радоновых, йод-бромных и растительных (хвойных, шалфейных) ванн с температурой воды до 38 °С. Метод позволяет эффективно устранить боль, снять нагрузку с суставов, нормализовать местный кровоток.
Продолжительность одного сеанса бальнеотерапии составляет 10-15 минут, для стойкого результата требуется проведение 12-15 процедур. Стоимость одной ванны 300-700 рублей в зависимости от применяемых лечебных компонентов.
Воздействие лечебной грязи, содержащей уникальные минералы и биологически активные компоненты, направлено на стимуляцию питания пораженных тканей, купирование длительной боли и воспаления. Терапевтическое действие основано на тепловом и механическом эффекте процедуры.
Ежегодно пациентам с ревматоидным артритом рекомендуется проводить не менее 20 сеансов продолжительностью до 20-30 минут. Цена одной грязевой аппликации составляет 600-800 рублей.
Лечение теплом, создаваемым высокочастотным магнитным полем, позволяет устранить ощущение скованности по утрам, предотвратить распространение заболевания на околосуставные мягкие ткани. Согласно последним исследованиям, УВЧ-терапия может ускорить дегенерацию хряща, поэтому метод не используется при значительном поражении сустава.
Курс лечения составляет 10-15 процедур продолжительностью до 10 минут. Стоимость одного сеанса прогревания около 250-400 рублей.
Воздействие направленного пучка монохроматического излучения обладает мягким противовоспалительным действием, активизирует регенерационные процессы в суставах. Процедуру лазеротерапии при ревматоидном артрите проводят непрерывным или импульсным способом, контактно, дистанционно или с компрессией. В стадии ремиссии все манипуляции осуществляются непосредственно в области пораженных сочленений. При первых признаках обострения лазером воздействуют только на локтевую вену с целью подавления развития воспалительного процесса.
Метод эффективен только при вялотекущем артрите, у пациентов с тяжелой формой поражения суставов не используется. Курс лечения включает в себя проведение 15-20 процедур через день. Цена одного сеанса в зависимости от длительности и особенностей воздействия составляет 250-400 рублей.
Под влиянием постоянного или переменного магнитного поля происходит нагревание на 1-2 °С сустава, окружающих его мышц и связок. Воздействие направленного тепла улучшает кровообращение и проницаемость сосудов, замедляет дегенерацию хрящевой ткани при артрозах и артритах.
Терапию проводят ежедневно в течение 2-3 недель, постепенно повышая плотность магнитного потока. Продолжительность физиолечения при артрите подбирается индивидуально. Стоимость одного сеанса составляет 350-400 рублей.
Метод лечения основан на воздействии игл на биологически активные точки на теле человека. При ревматоидном артрите обычно вводятся 2-4 иглы на глубину до 5 мм. Область и продолжительность воздействия зависят от локализации пораженного сустава. Физиопроцедура позволяет снять болевой синдром, повысить мышечный тонус, улучшить общее состояние пациента. Метод обычно не используется для детей и людей пожилого возраста.
Длительность терапии и количество необходимых курсов определяется индивидуально. Стоимость одной процедуры составляет 400-1000 рублей.
Мануальная терапия является основным элементом комплексного лечения ревматоидного артрита в период ремиссии. Глубокое воздействие на тело пациента предотвращает атрофию мышц, устраняет скованность, повышает подвижность сочленения, помогает адаптировать сустав к возрастающим нагрузкам. Врачи рекомендуют ежедневно осуществлять самомассаж в сочетании с выполнением простых физических упражнений.
Для поддержания мышечного тонуса требуется проведение курсов массажа по 10-14 сеансов каждые 2-3 месяца. Средняя цена одной процедуры – 500-900 рублей.
Артрит гнойный острый
(септический, пиогенный) обусловлен гематогенным метастазированием микроорганизмов из первичных инфекционных очагов. Чаще всего вызывается стафилококком, стрептококком, реже — грамотрицательными бациллами. А.г.о. возникает при фурункулезе, перитонзиллярном абсцессе, ангине, скарлатине, воспалении среднего уха, пневмонии, септическом эндокардите, инфицированных ранах любой локализации, после операций на мочевых путях и др. Иногда первичный инфекционный очаг установить не удается. К развитию гнойного артрита предрасположены больные ревматоидным артритом, СКВ, особенно длительно находившиеся на кортикостероидной или иммунодепрессивной терапии, а также лица пожилого возраста, дети и больные хроническим алкоголизмом.
Клиническая картина. Процесс, как правило, начинается остро, с ознобов, гектической лихорадки, потливости и резко болезненного артрита 1-2 суставов (чаще крупных) с выраженной припухлостью, гиперемией и гипертермией кожи в пораженной области. В крови обнаруживается высокий лейкоцитоз со сдвигом формулы влево, резким увеличением СОЭ. У пожилых или ослабленных больных артрит может начаться постепенно и проявляться умеренными общими и местными признаками воспаления. Синовиальная жидкость мутная, с высоким (до 250·109/л) содержанием клеток и преобладанием среди них нейтрофильных лейкоцитов (до 90 %). Однако на самых ранних стадиях болезни синовиальная жидкость может не иметь гнойного характера. В последнем случае необходима повторная ее аспирация для уточнения природы процесса. Характерны высокий уровень молочной кислоты и значительное снижение содержания глюкозы в синовиальной жидкости по сравнению с уровнем ее в крови. При окрашивании мазков синовиальной жидкости по Граму можно ориентировочно определить вид возбудителя, но окончательный бактериологический диагноз ставится после посевов жидкости на питательные среды. Рентгенологически при А.г.о. рано выявляется диффузный остеопороз, а при неадекватном лечении —деструкция суставного хряща и кости.
Диагноз на ранних стадиях заболевания нередко бывает несвоевременным, так как А. принимают за травматический, подагрический, ревматический и пр
Важно учитывать наличие общих признаков сепсиса и результаты бактериоскопического и бактериологического исследований синовиальной жидкости
Лечение. Основу терапии составляют антибиотики, которые следует назначать с учетом чувствительности к ним микрофлоры. При стафилококковой и стрептококковой флоре применяют пенициллин в суточной дозе 250 000 ЕД на 1 кг массы тела внутривенно, в 4 приема, длительность курса —3—6 нед; цепорин по 0,1—0,2 г/кг в сутки в 2—3 приема. При грамотрицательной флоре показан гентамицин по 4—5 мг/кг в сутки в 3 приема, длительность курса — 2 нед; в необходимых случаях назначенный антибиотик заменяют ампициллином — по 6—10 г в сутки или цепорином. Ежедневно аспирируют синовиальную жидкость через широкую иглу, подвергая ее лабораторному анализу для контроля за эффективностью терапии; открытый хирургический дренаж необходим при неэффективности консервативной терапии и нечувствительности микрофлоры к антибиотикам
Одновременно с этими мероприятиями больному в остром периоде на короткий срок (1—2 нед) иммобилизуют конечность с помощью шины; при наступлении улучшения осторожно приступают к активной разработке сустава. Прогноз
При своевременной и адекватной терапии может наступить полное выздоровление, но если эти условия не соблюдены, процесс принимает затяжное течение (хронический гнойный А.), которое требует оперативного вмешательства.
Фазы раневого процесса
- Все начинается с фазы гидратации при раневом процессе. Он заключается в усиленном притоке крови, образовании экссудата, воспалительном отеке, лейкоцитарной инфильтрации, а также циркулярном застое. Происходит окисление раны с целью ее дальнейшей подготовки к заживлению. Рана очищается и освобождается от мертвых тканей и клеток, бактерий и продуктов их жизнедеятельности, токсинов. Заживляющий процесс ускоряется благодаря образованию молочной кислоты в ране.
- Фаза дегидратации раневого процесса характеризуется снижением воспаления, уменьшением отека, оттоком крови, устранением экссудата.
- Фаза регенерации заключается в образовании грануляционной ткани и ее созревании, чтобы образовать рубец. На данном этапе бактерии выталкиваются наружу. Если произошло разрушение данной ткани, тогда бактерии имеют возможность проникнуть в рану, что и приводит к нагноению.
Таким образом, выделим стадии гнойно-инфицированного раневого процесса:
- Инфицирование и воспаление;
- Грануляция и восстановление;
- Созревание;
- Эпителизация.
Обильное стремление организма избавиться от инфекции, которая проникла в большом количестве, приводит к скоплению в ране отмерших лейкоцитов – это и есть гной. Нагноение – это побочный эффект от борьбы организма с бактерией. Организм продолжает избавляться от гноя, что приводит к дополнительному воспалительному процессу.
По образованиям, которые возникают на месте раны, делят на виды:
- Пустульные – образование пустул, которые видны через кожу, их прорыв и выведение экссудата наружу.
- Абсцессные – образование гнойника глубоко под кожей. Может спровоцировать образование гангрены, что приведет к ампутации части тела.
перейти наверх
Каковы причины образования заболевания?
Формирование гнойного бурсита коленного сустава происходит по различным причинам. Бактериальная инфекция проникает в полость синовиальной сумки в результате:
- механического повреждения бурсы с нарушением целостности кожных покровов вблизи синовиального кармана или непосредственно его месте расположения;
- чаще всего возбудителями заболевания являются стрептококки и стафилококки;
- сильная физическая нагрузка на ноги, особенно при занятиях спорта приводит к повреждению целостности синовиального кармана, начинается воспалительный процесс, в дальнейшем достигающий образований гнойного содержимого;
- другие заболевания инфекционного характера могут спровоцировать развитие гнойного бурсита, например, острый тонзиллит, бронхит и другие патологические состояния, при которых вредоносные бактерии способны проникать в системный кровоток и перемещаться по всему организму пациента;
- появление гнойного бурсита может быть связано с аллергической реакцией, при которой возбудитель проникает в синовиальную сумку, а ввиду непринятия его организм начинается воспаление и выделение гноя;
- ранее перенесенные заболевания, ослабившие иммунитет пациента.
Гнойный бурсит необязательно возникает при порезе или ранах в области коленного сустава. Он может начаться при травмировании без нарушения целостности кожных покровов. При падении на колени происходит повреждение кровеносных сосудов, их питание ухудшается, в колено не поступает достаточное количество витаминов и элементов, поэтому они способны воспаляться и быстро поддаются воздействию любых микроорганизмов, которые в какой-то степени все равно находятся в организме здорового человека.
Виды и локализация
Гнойный артрит может поражать любые суставы
Медики выделяют несколько видов гнойной формы артрита. Они отличаются друг от друга своей локализацией, объемом пораженных тканей, а также способом проникновения патогенной микрофлоры в полость уязвимого сустава.
| Тип классификации | Вид заболевания |
| В зависимости от способа проникновения в сустав бактерий. | Первичный. Вызывается травмой сустава. |
| Вторичный. Развивается по причине проникновения в сустав инфекции, которая уже находится в организме человека. | |
| В зависимости от объема поражения тканей | Гнойная форма артрита, при которой отсутствует разрушение отдельных элементов сустава. |
| Артрит гнойного типа, при котором происходит разрушение хрящей, связок и капсул. | |
| Гнойный остеоартрит, который сопровождается остеомиелитом костей и разрушением хрящей сустава. | |
| В зависимости от локализации патологического процесса | Гнойный артрит области голеностопного сустава. Одна из самых опасных форм заболевания. Все потому, что она приводит к гниению мягких тканей и костей. Если патология продолжает прогрессировать, то происходит полная дегенерация сустава. |
| Гнойный артрит структур локтевого сустава. Не менее опасная патология. Заболевание обычно развивается вторично, то есть возникает на фоне других заболеваний. | |
| Гнойный артрит области тазобедренного сустава. Болезнь приводит к затруднению или полному ограничению движений нижними конечностями. Пациентов с таким диагнозом мучают сильные боли в месте локализации инфекции. | |
| Гнойное поражение коленного сустава. Болезнь развивается по причине проникновения патогенной микрофлоры в сустав из-за его травмы или ранения. Она выдает себя припухлостью в месте поражения и болевым синдромом. | |
| Гнойный артрит структур плечевого сустава. Данная форма патологии способна привести к разложению хрящей и образованию абсцессов. Поэтому ее лечение должно быть незамедлительным. |
Независимо от того, выявлен у пациента артрит пальца руки или голеностопа с поврежденной лодыжкой, ему потребуется срочное лечение. С ним лучше не затягивать, так как отсутствие терапии оборачивается для больного появлением серьезных осложнений. Также прогрессирование патологии приводит к инвалидности.
Симптомы гнойного артрита
Медикаментозные препараты
Если у пациента обнаружено воспаление, лечение проводится с обязательным применением лекарственных препаратов из разных фармакокинетических категорий. Средства подбирают в зависимости от сложности патологии, этиологии заболевания, общего состояния здоровья и возраста больного, наличия противопоказаний.
- Антибактериальные препараты назначают, если воспаление было вызвано жизнедеятельностью патогенных микроорганизмов. Средства из этой категории целесообразно применять при ревматическом, гнойном и ревматоидном артрите;
- нестероидные противовоспалительные лекарства снимают болезненные ощущения, устраняют отёчность, другие симптомы заболевания. Чаще всего назначают Диклофенак, Кеторолак, Индометацин, Ибупрофен, Пироксикам;
- глюкокортикоидные средства используются для лечения только тех видов артрита, развитие которых спровоцировано аутоиммунными патологиями. Лекарства из этой категории могут вызывать различные побочные эффекты, поэтому их применение должно быть обоснованным;
- иммунодепрессанты назначают, когда воспалительный процесс возник из-за поражения сустава антителами. Действующие вещества препаратов угнетают иммунные клетки, купируя воспаление.
К решению вопроса, как снять суставное воспаление, нужно подходить всесторонне. При артритах разной этиологии могут использоваться средства для внутреннего и наружного применения в форме таблеток, капсул, мазей, кремов. Повысить эффективность терапии можно при помощи миорелаксантов, хондропротекторов, витаминно-минеральных комплексов, ферментных препаратов.
Терапия воспалительного заболевания
Существуют определенные клинические рекомендации для лечения гнойного артрита, которые утверждены Минздравом России. Терапия заболевания заключается в адекватном и своевременном дренировании инфицированной синовиальной жидкости, антибактериальной терапии и иммобилизации суставов для борьбы с болью. Первым делом синовиальную жидкость удаляют, промывают суставную полость и иммобилизируют сочленение.
Большинству пациентов требуется агрессивная физиотерапия, чтобы обеспечить максимальное постинфекционное функционирование сустава. Первоначальная физиотерапия состоит в поддержании сустава в функциональном положении и обеспечении пассивных упражнений с небольшим диапазоном движения. Нельзя использовать вес, пока не будут устранены клинические признаки и симптомы синовита.
Антибиотикотерапия инфицированных сочленений
Лечение недуга после дренирования инфицированной синовиальной жидкости начинается с приема антибиотиков. Согласно клиническим рекомендациям колено помогут вылечить следующие антибактериальные средства:
- «Цефтриаксон», «Роцефин»;
- «Ципрофлоксацин»;
- «Супракс»;
- «Оксациллин»;
- «Ванкомицин», «Ванкоцин»;
- «Линезолид».
Лечение артрита гнойного характера по МКБ 10 также предусматривает прием пробиотиков. Антибиотики нарушают микрофлору кишечника, поэтому на 5 день антибиотикотерапии, начинают принимать пробиотики, чтобы восстановить микрофлору. Также лечение заболевания требует повышения иммунной системы. Лечение антибиотиками длится от 5 до 14 дней, все зависит от тяжести гнойного артрита.
Иногда требуется хирургическое лечение заболевания. Коленные суставы очищают от гноя, удаляют все нежизнеспособные мягкие ткани, затем вводят антисептическое средство и антибактериальное. Однако, исходя из данных МКБ 10, даже хирургическое лечение может привести к остеомиелиту, сепсису, панартриту.
Гной в коленном суставе причины и лечение
Артритом называется воспалительный процесс, поражающий суставные ткани. Воспаление появляется на месте поврежденных клеток, лизосомы которых вырабатывают активные ферменты.
В результате изменяется структура окружающих тканей и нарушается обмен веществ с развитием вторичного воспаления.
Постепенно воспаление подавляется, на месте некроза разрастаются новые клетки, и происходит регенерация (восстановление).
При гнойном артрите патогенные микроорганизмы являются возбудителями воспалительной реакции или присоединяются, как осложнение. При этом патологический процесс распространяется на синовиальную оболочку, которая утрачивает функцию обратного впитывания суставной жидкости. В результате в полости сустава скапливается гнойный экссудат, продуцированию которого способствуют бактерии.
Гнойный артрит коленного сустава имеет тяжелое течение, в результате которого может наступить не только двигательная дисфункция, но и такие осложнения, как:
- сепсис – общее заражение крови;
- флегмона – нагноение мягких тканей;
- абсцесс – образование гнойника, ограниченного фиброзной капсулой;
- остеомиелит – гнойное воспаление костей.
Причины
Проникновение патогенных бактерий в коленный сустав осуществляется двумя способами:
- контактным – через открытую рану;
- гематогенным – с током крови или лимфы.
В первом случае «открытыми воротами» для инфекции могут выступать механические повреждения с нарушением целостности кожного покрова – глубокие порезы, ссадины, открытые переломы. Кроме того, патогенные агенты попадают в сочленение при поражении костей сустава остеомиелитом, нагноении в околосуставных тканях.
Виновниками гнойного (инфицированного) артрита коленного сустава, могут стать инфекции, причины которых стафилококки или стрептококки. Провокаторами воспаления выступают отдаленные очаги хронической инфекции (тонзиллит, гайморит, кариес), а также острые патологические процессы (ангина).
Кроме инфекционных заболеваний, заражение может произойти после медицинских манипуляций:
- оперативного вмешательства на коленном суставе;
- во время внутрисуставного введения лекарственных средств;
- при артроскопии.
В данном случае основным фактором являются антисептические условия во время проведения процедуры: плохо обработанные медицинские инструменты, отсутствие дезинфекции окружающих поверхностей, нарушение техники проведения манипуляции.
Классификация
В ортопедической практике гнойный артрит принято разделять с учетом причины происхождения. Существует два вида инфекционного воспаления:
Первый тип возникает при непосредственном контакте с инфицированной поверхностью. В большинстве случаев это открытые травмы, укусы животных, некачественные медицинские манипуляции.
Вторичное инфицирование присоединяется к уже развившемуся воспалительному процессу. Источником гноеродных микроорганизмов может стать хроническое или острое инфекционное заболевание. Повторному инфицированию содействует снижение защитных сил организма, особенно это касается ВИЧ-инфицированных больных и пациентов, проходящих химиотерапию.
Клинические проявления
Первичный и вторичный инфекционный артрит начинается остро. Одним их ключевых симптомов является резкая боль. Колено пронзает болевой импульс, который имеет пульсирующий характер.
Болезненность локализуется в области воспаленного сустава и может распространяться на соседние ткани.
В спокойном состоянии гнойный артрит сохраняет клиническую картину: хронические болевые ощущения в коленном суставе, при этом присутствуют и другие симптомы острого воспаления:
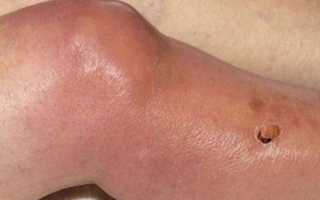
- Отечность выраженного характера визуально деформирует сочленение, увеличивая его в размере. Скопившаяся межклеточная жидкость растягивает кожу, придавая колену шарообразную форму. Виной данного признака является гной, скопившийся в суставе.
- Покраснение кожного покрова в области колена является характерным признаком воспаления. Цвет может варьироваться от ярко-красного до синюшного оттенка. Лиловый цвет указывает на бурное воспаление под действием пиогенных бактерий.
- Местное повышение температуры проявляется при прикосновении. Кожа становится горячей на ощупь, когда окружающие ткани сохраняют нормальный температурный режим.
- В коленном суставе возникает двигательная дисфункция. Ногой трудно и больно шевелить, сгибание и разгибание нарушено в результате скопления большого количества экссудата и поверхностной отечности.
Диагностика
Для постановки точного диагноза специалисты проводят детальное многоплановое обследование, включающее различные методики.
Но прежде всего врач проводит опрос и смотр пациента, выясняя жалобы и определяя состояние поврежденного сочленения его функциональные возможности.
Далее проводится лабораторное обследование, которое включает общий анализ крови и мочи, анализ крови на антитела. Эти исследования помогают выявить наличие воспалительного процесса в организме и степень его выраженности.
Среди инструментальных методик обследования при данном заболевании применяются такие способы:
- рентгенография —, позволяет определить наличие отеков тканей, эрозию кости, но на начальных этапах недуга малоэффективен,
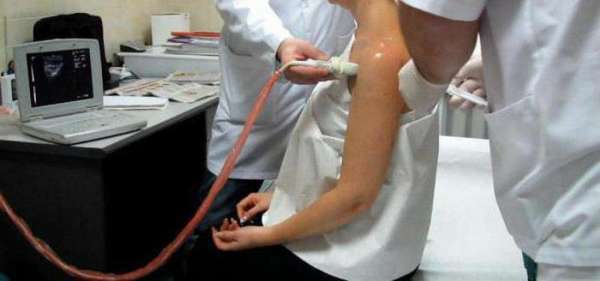
- УЗИ —, позволяет оценить состояние суставного сочленения,
- МРТ и КТ —, информативный метод, позволяющий определить состояние всех структурных элементов сустава и окружающих тканей,
- артроскопия —, малотравматичный метод, предусматривающий прокол и введения прибора (артроскопа) в полость сустава для определения его состояния,
- пункция —, исследование суставной жидкости на наличие гнойного процесса.
По результатам обследования специалист назначает соответствующую схему лечения, учитывая состояние пациента и выраженность патологического процесса.
Особенности гнойного артрита тазобедренного сустава
Эта форма артрита чаще встречается после поражения инфекциями нижней конечности. Первый симптом заболевания – ограничение подвижности. Пальпация больной конечности сопровождается дискомфортом и болью, которая отдает в область паха. Повышение температуры, а также наличие высоких показателей лейкоцитов говорят о наличии заболевания.
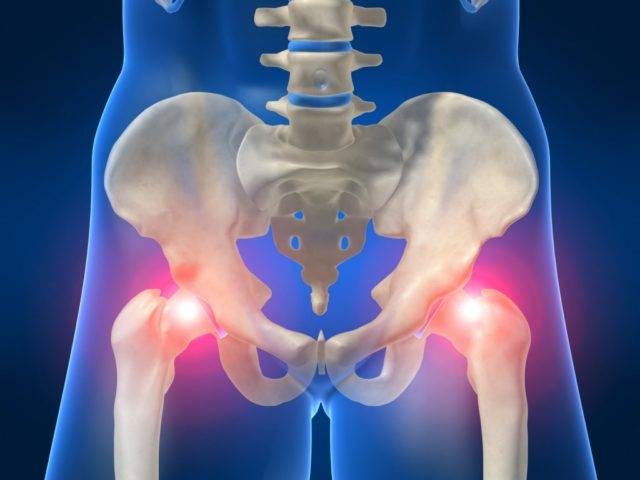
Как лечить артрит тазобедренного сустава? Для начала необходимо установить провоцирующий фактор.
Затем врач назначает медикаменты:
- антибиотики;
- иммунные средства;
- противоаллергические.
Признаки гнойного артрита
Острый воспалительный процесс, протекающий в полости сустава, и вызываемый гноеродными микробами, называется острым гнойным артритом. Если микробы попали в полость сустава в результате его открытого повреждения, то говорят о первичном гнойном артрите.
Вторичный гнойный артрит развивается, когда микробные агенты попадают в полость сустава с током крови из какого-либо другого очага инфекции в организме пациента.
Для данного заболевания характерно острое начало. У пациентов отмечается значительный подъем температуры тела, который нередко сопровождается ознобом, дополняют картину общая слабость, головные и мышечные боли.
Пораженный сустав становится отечным и резко болезненным, а кожные покровы над ним краснеют. Очень быстро пораженный сустав утрачивает свои анатомические очертания.
Из-за резкой болезненности пациент придает конечности вынужденной положение и избегает каких-либо движений
Собирая анамнез заболевания, врач уделяет особое внимание выявлению источника инфекции
Лечение гнойного артрита
Для подтверждения диагноза показана пункция пораженного сустава с последующим микробиологическим исследованием полученного пунктата, во время которого не только проводят точное определение возбудителя болезни, но и изучают его чувствительность к антибактериальным средствам.
В ходе биохимического анализа крови у пациентов с острым гнойным артритом выявляется диспротеинемия, а в клиническом анализе лейкоцитоз со сдвигом лейкоцитарной формулы влево — повышение СОЭ.
Рентгенологическое исследование у пациентов с острым гнойным артритом показывает расширение суставной щели.
Лечение острого гнойного артрита включает в себя выполнение ряда местных мероприятий и общей терапии. К местным мероприятиям относятся:
- Лечебные пункции пораженного сустава, во время которых производят удаление скопившегося в суставной полости выпота, после чего ее промывают растворами антисептических средств и вводят антибиотики. Пункции выполняют ежедневно.
- Иммобилизация (обездвиживание) пораженного сустава с помощью шины или гипсовой лонгеты.
- Проведение физиотерапевтического лечения (электрофорез с антибиотиками, трипсином; кварцевое облучение, УВЧ и др.).
- ЛФК, массаж (показаны только после стихания острого воспаления в суставе).
Общее лечение острого гнойного артрита заключается в проведении адекватной антибиотикотерапии, которая должна назначаться с учетом результатов микробиологического исследования.
Помимо этого врач выписывает лекарственные средства, повышающие иммунный ответ и общую сопротивляемость организма (витамины, иммуномодуляторы). В острый период заболевания нужна активная дезинтоксикационная терапия.
Если, несмотря на лечение, состояние пациента продолжает оставаться без положительной динамики, то осуществляют артротомию. Во время операции хирург вскрывает суставную полость, удаляет скопившийся в ней гной и фиброзные пленки, после чего тщательно промывает ее растворами антисептических средств.
Профилактика развития острого гнойного артрита заключается в своевременной хирургической обработке проникающих ранений суставов, а также активного лечения любых очагов гнойной инфекции в организме человека.
Ссылки по теме:
- Диета при артрите
- Криотерапия
- Сложности дифференциальной диагностики подагрического артрита
- Роль фактора некроза опухолей в активности воспалительного процесса при артрите
Также стоит почитать:
Последние темы в форуме:
МРТ коленного сустава. Кто поможет расшифровать снимки ?
Танезумаб (Tanezumab)
Об артрите на сайте
Реактивная артропатия
Природные натуральные средства при артрозе
Упражнения для суставов кисти
Упражнения для плечевых суставов
Лечение коленных суставов
Упражнения для коленных суставов
Последние новости:
Беспокоитесь о старении? Увеличьте потребление калия
Плоские ступни у детей – это норма!
Длительный сон может привести к ухудшению памяти
Как избежать потери мышечной массы с возрастом?
Ишиас: кто в зоне риска?
12 триггеров головной боли
Что вызывает боль в коленях ночью и как справиться с болью?
Реклама:
Медицинские центры, врачи
- Ерлан
- Травматолог
- «Зеленная Роща», Санаторий
- Северо-Кавказский ФО
Опросы, голосования
Какие осложнения возникают при отсутствии терапии?
Неправильно скорректированное лечение, халатность врачей или вовсе отсутствие терапии может привести к ужасным последствиям. Гнойный бурсит будет прогрессировать, постепенно поражая окружающие ткани, переходить на другие синовиальные сумки. Состояние пациента будет ухудшаться, из-за ослабленного иммунитета пострадавший начнет постоянно болеть, «цеплять» другие заболевания. Гнойный бурсит колена при отсутствии должной терапии приводит к таким болезням:
- флегмона;
- гнойный артрит;
- лимфангита;
- лимфаденита.
В результате этих заболеваний функционирование коленного сустава заметно ухудшается. Шансы на выздоровление падают. Гнойный бурсит далеко не безобидное заболевание, чтобы избавиться от этой патологии, следует своевременно обратиться за медицинской помощью. Запустив лечение патологии, может возникнуть инвалидность либо все окончится летальным исходом. Лечением заболевания будет заниматься сразу несколько врачей, это может быть терапевт, ревматолог и хирург.
Видео — Основы эффективной реабилитации после компрессионного перелома позвоночника
Артриты грибковые
Костно-суставной аппарат при грибковых инфекциях поражается сравнительно редко и, как правило, в период генерализации заболевания.
Клиническая картина. Обычно первичные очаги возникают в костной системе (кости черепа, нижняя челюсть, позвонки, эпифизы и диафизы трубчатых костей), где могут развиваться деструктивные процессы, сопровождающиеся образованием гнойников и свищей в окружающих тканях. Суставы поражаются в основном вторично, вследствие распространения процесса из близлежащего костного очага, при этом отмечаются чрезвычайно резкие боли и нарушение движений. Обычно наблюдаются моноили олигоартриты.
Диагностика проводится с учетом эпидемиологического анамнеза, внесуставных признаков грибковой инфекции, положительных кожных тестов с грибковыми антигенами или специфических серологических реакций, обнаружения мицелия грибка в отделяемом из свища или в гнойном содержимом суставной полости.
Лечение. Назначают противогрибковые антибиотики (нистатин или леворин по 3 000 000—6 000 000 ЕД в сутки или др.), аналгезирующие и противовоспалительные препараты, проводят хирургический дренаж суставов и вскрытие гнойников в мягких тканях.
 Вывихи плеча: клиника, диагностика, лечение
Вывихи плеча: клиника, диагностика, лечение Артроз i степени коленного сустава: этиология и симптомы, стадии, диагностика и лечение, профилактика и общие рекомендации
Артроз i степени коленного сустава: этиология и симптомы, стадии, диагностика и лечение, профилактика и общие рекомендации Узи мягких тканей шеи, что показывает узи лимфоузлов, клиника стопартроз
Узи мягких тканей шеи, что показывает узи лимфоузлов, клиника стопартроз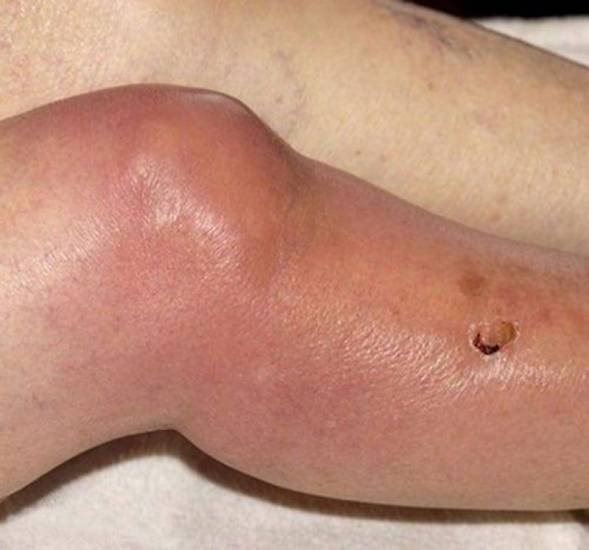

 Клиника, диагностика, классификация и лечение опухолей спинного мозга
Клиника, диагностика, классификация и лечение опухолей спинного мозга Ударно-волновая терапия и физиотерапия
Ударно-волновая терапия и физиотерапия Проявления и терапия тендовагинита сухожилий разгибателей стопы
Проявления и терапия тендовагинита сухожилий разгибателей стопы