Содержание
Причины возникновения боли в пояснице
Работа мужчин часто связана с перегрузками на позвоночник, поэтому острые боли в пояснице часто связаны со следующими проблемами:
- растяжением мышц. Болевой синдром в пояснице обусловлен спазмом длинных мышц спины. Боли локализованы в области поясницы, подвижность пациента ограничена. Основное лечение – покой в течение 3-5 дней. Если за это время спина не восстановилась, нужно обратиться к врачу;
- переломами позвоночника или позвонков, в том числе компрессионными. Компрессионные поясничные переломы, не осложненные повреждением спинного мозга, – явление распространенное, особенно у мужчин старше 40 лет. В момент перелома может никаких неприятных ощущений и не возникнуть. Впоследствии наблюдаются резкие, острые боли, усиливающиеся при движении корпуса, иногда даже при глубоком дыхании или кашле. В некоторых случаях боли отдают вниз, как при симптомах «острого живота». Вероятность перелома высока, если у мужчины остеопороз;
- смещением межпозвоночных дисков. Смещение в поясничном отделе характеризуется болевым синдромом, отдающим в ноги. Может возникнуть хромота. В отличие от других болей, этот вид не поддается лечению обезболивающими препаратами;
- коксартрозом тазобедренного сустава. Для патологии характерны резкие боли в нижней части поясницы, захватывающие область ягодицы, хруст в пораженном суставе. Часто они отдают в ноги от бедра до колена. В запущенных случаях делать даже простые шаги очень трудно.
Острые боли в пояснице у мужчин возникают и как следствие других заболеваний:
- Вызванные различными инфекциями – бруцеллез, туберкулез, эпидуральный абсцесс.
- Инсультные состояния в случаях нарушения спинномозгового кровообращения.
- Болезни ЖКТ – острый аппендицит в атипичной форме, непроходимость кишечника.
Заболевания органов малого таза – почечные колики, инфекционные венерические заболевания (гонорея, хламидиоз, уреаплазмоз) также вызывают отраженные боли в пояснице. Основная локализация болей – слева от позвоночника. Если ноющая боль возникает справа и отдает в поясницу – это говорит о приступе мочекаменной болезни. При холецистите боли носят опоясывающий характер.
Особые случаи внезапной боли справа:
- прободение язвы;
- приступ аппендицита;
- парапроктит;
- кишечная непроходимость.
Перемежающиеся боли
Проблемы в данном случае касаются не напрямую спины. Заболевшие органы лежат намного глубже, чем область локализации боли. Так себя проявляют следующие заболевания:
- Хронический простатит.
- Заболевания почек – болевые ощущения возникают на стыках ребер и позвоночника.
- Опухоли желудка и двенадцатиперстной кишки, поджелудочной железы или пептической язвы.
- Язвенный колит и опухоль толстой кишки отдают болью в низ спины.
Хронические боли
Если боли в пояснице хронического характера – значит, уже начали развиваться болезни. Наиболее распространенные причины хронических болей в пояснице у мужчин:
- деформирующий спондилез. Для него характерно значительное разрастание костной ткани, дистрофические изменения в позвонках поясничного отдела и общее обызвествление связочного аппарата позвоночника. Это приводит к нарушению подвижности, а затем и к воспалительным процессам в травмированных тканях. Характерны тянущие боли слева;
- остеохондроз. Заболевание костных и хрящевых тканей;
- анкилозирующий спондилоартроз. Значительное ограничение подвижности пациента после периода покоя, скованность в утренние часы, объем движений грудной клетки при дыхании снижается. В запущенной форме — тяжелые искривления в области грудного отдела;
- онкологические болезни в метастазной стадии – метастатические карциномы ЖКТ, почек, предстательной или щитовидной железы, лимфома, остеомиелит, опухоли спинного мозга – менинигома, липома, нейрофиброма. Для них характерны тупые боли слева в совокупности с неврологической симптоматикой;
- для мужчин с простатитом характерны тупые боли в области слева от позвоночника. Тянущие боли слева внизу говорят о воспалениях мочевого пузыря, особенно в совокупности с болезненным мочеиспусканием.
Болевые синдромы
Поясница — одно из самых уязвимых мест позвоночника. Боли в этом месте начинают беспокоить уже с 30-35-летнего возраста. Межпозвонковые диски поясницы начинают изнашиваться раньше из-за больших нагрузок, ведь поясница — основной центр тяжести тела. Хотя не всегда болевой синдром в этом отделе свидетельствует о проблемах с позвоночником. Часто он является следствием проблем с внутренними органами, например почками или желудочно-кишечным трактом. Межпозвонковые диски в пояснице теряют свою эластичность вследствие остеохондроза или других патологий опорно-двигательного аппарата. Патологии, которые могут быть причиной боли:
- спондилез;
- радикулит;
- люмбаго;
- травмы или растяжение связок и мышц;
- межпозвоночная грыжа;
- воспаление седалищного нерва;
- опухоли в позвонках или спинном мозге;
- инфекционные болезни;
- прединсультное состояние;
- болезни органов малого таза.
Внешние факторы, которые провоцируют боль в позвоночнике:
- неправильная нагрузка на позвоночник;
- переохлаждение;
- подъемы грузов;
- малоподвижный образ жизни;
- беременность;
- избыточный вес;
- сколиоз;
- авитаминоз.
В зависимости от причины и факторов, которые провоцируют дискомфортные ощущения, болевые синдромы отличаются между собой.
Боль острая
Внезапная острая боль в пояснице — довольно неприятный симптом, который нарушает привычный образ жизни человека. Она может появиться внезапно при движении или в состоянии покоя, и свидетельствует о неполадках в организме. В медицинской практике выделяют несколько групп людей, у которых острая боль встречается чаще всего:
- люди, ведущие малоподвижный образ жизни;
- водители;
- люди, которые занимаются тяжелым трудом;
- профессиональные спортсмены.
В редких случаях больной может самостоятельно определить причину острой боли. Но, в основном, нужно посетить нескольких врачей для постановки диагноза.
Причины поясничной боли можно разделить на два вида:
- Патологии позвоночника: остеохондроз; межпозвонковая грыжа, радикулит, смещение позвонков, защемление нервов, заболевания связок и мышц.
- Воспалительные процессы во внутренних органах: патологии почек, мочекаменная болезнь, внематочная беременность, рак.
Многие медики считают, что боли в пояснице вызваны анатомическими особенностями человека, так как основная нагрузка приходится как раз на этот отдел. Это своеобразная плата за прямохождение. Поэтому болевой синдром чаще всего вызван проблемами с позвоночником.
Боль хроническая
Боль в пояснице, которая длится более трех месяцев относится к разряду хронической. Многие больные не обращают внимания на дискомфортные ощущения и просто живут с ними. Считается, что хроническая боль связана с нарушениями в нервной и психоэмоциональной сферах. Повреждение позвоночника или проблемы с внутренними органами редко ее вызывают. Возможные причины:
- сложные операции;
- механические травмы;
- стрессы;
- перенесенный инфаркт или инсульт.
Как свидетельствует статистика, большинство больных с депрессией страдают от болей в пояснице. Какие клинические признаки сопровождают этот синдром:
- потеря сна;
- постоянная слабость;
- ощущение безнадежности;
- низкая самооценка.
Чтобы выявить причину, больному следует пройти обследование у специалистов различной квалификации. Как снять боль в пояснице? Кроме приема медикаментов и физиотерапевтических процедур, больной должен принимать антидепрессанты и посещать психолога.
Боль перемежающегося типа
Иногда случаются ситуации, когда боль в пояснице не имеет постоянного характера и четкой локализации. Она может быть острая, тупая или стреляющая. Чаще всего, такой синдром свидетельствует о заболевании внутренних органов.
У женщин:
- гинекологические проблемы;
- менструация;
- последствия после аборта;
- беременность;
- климакс.
У мужчин:
- простатит
- эпидидимит.
Общие причины:
- опухоли;
- травмы позвоночника или позвонков;
- аппендицит;
- панкреатит;
- холецистит;
- туберкулез поясничного отдела;
- миозит.
Боли перемежающегося типа характерны для спортсменов тяжелоатлетов или бодибилдеров, которые неправильно распределяют нагрузку на позвоночник.
Бессонница
Бессонница – это нарушение сна: вы либо с трудом засыпаете, либо чувствуете себя разбитыми даже после продолжительного сна. При бессоннице человек не может быстро уснуть, даже если очень утомился. Если же заснуть получается, больной или просыпается через несколько часов и с трудом засыпает снова, или поднимается спустя 8-9 часов сна совершенно разбитым и опустошенным.
Бессонница негативно отражает на кратковременной и долгосрочной памяти, она ухудшает метаболизм, повышает риск развития сердечно-сосудистых заболеваний и нарушает процесс формирования костной ткани.
Среди самых распространенных причин бессонницы – стрессы, нарушения режима сна и бодрствования из-за рабочего графика, прием лекарств, неврологические и психические расстройства. Например, бессонницей часто страдают люди в депрессии, причем не всегда можно однозначно сказать, является ли бессонница симптомом и причиной развития депрессии.
О взаимосвязи между психоневрологическими симптомами и шейным остеохондрозом мы уже упоминали: бессонница, неуверенность в себе и даже панические атаки иногда связаны с заболеваниями позвоночника.
Если позвонки в шейном отделе смещаются, они сдавливают канал, по которому в мозжечок поступает кровь. Из-за этого мозг начинает ощущать недостаток кислорода, что приводит к появлению таких симптомов, как нервозность, раздражительность, бессонница, головные боли, утомляемость.
Если вы плохо спите, это может быть результатом шейного остеохондроза – и в первую очередь нужно лечить именно его. Однако записываться на прием к неврологу или вертебрологу нужно только в том случае, если кроме бессонницы вы отмечаете и другие симптомы остеохондроза:
- Боли в шее.
- Головные боли.
- Головокружения.
- Онемение пальцев рук.
- Шум в ушах.
- Нарушения координации, шаткость при ходьбе.
- Боль в плече или локте.
- Снижение остроты зрения.
Не обязательно, чтобы у вас были все перечисленные симптомы, достаточно двух-трех, чтобы забеспокоиться. Длительная бессонница, особенно вызванная шейным остеохондрозом, может стать причиной депрессии – и депрессия не исчезнет, как только врач изучит рентгеновский снимок позвоночника или назначит вам КТ шейного отдела.
Даже если вы обратились к неврологу, и он подтвердил диагноз «шейный остеохондроз», но у вас есть симптомы депрессии, не стесняйтесь записаться на консультацию к психиатру, чтобы получить своевременную помощь при депрессии. Это заболевание, с которым невозможно справиться самостоятельно, к тому же депрессия чревата обострением хронических болезней.
Стоит обратиться к психиатру, если вы отмечаете, помимо бессонницы, такие симптомы:
- Быстрая утомляемость: даже простые дела вроде телефонных звонков кажутся тяжелыми, требуют непомерных усилий.
- Проблемы с концентрацией, снижение когнитивных функций: вам сложно сфокусироваться на делах, с трудом воспринимаете информацию, постоянно рассеяны.
- Снижение либидо: интерес к интимной близости снизился или пропал полностью, оргазма достичь сложно.
- Расстройства аппетита: вы стали есть слишком много или наоборот слишком мало; можете сутками не есть, а затем объедаетесь.
- Тревога, внутреннее напряжение, постоянное предчувствие беды: вас преследует ощущение, что уже произошло или скоро произойдет что-то плохое.
- Чувство вины, приступы самобичевания: вы обвиняете себя даже в том, за что объективно не можете нести ответственность.
- Неуверенность в себе: вы кажетесь себе некрасивым, глупым, неспособным разобраться с повседневными делами.
- Утрата способности переживать радость: ничто не приносит удовольствия, даже такие вещи, которые раньше вызвали бы восторг.
- Снижение интереса к окружающему миру: вы перестали интересоваться происходящим вокруг, утратили интерес к привычным хобби.
- Утрата способности переживать глубокие чувства: вы постоянно погружены в подавленное состояние, не плачете, не злитесь, не радуетесь, даже когда для этого есть объективные причины.
Депрессия – это не плохое настроение, а заболевание, которое сопровождается физиологическими изменениями в организме. Обращение к психиатру с подозрением на депрессию не сделает вас психом, и нигде не появится отметок, чтобы вы лечились у этого специалиста.
Наоборот, своевременная медицинская помощь поможет вам быстро выйти из депрессии, избавиться от бессонницы и вылечить сопутствующие заболевания, включая остеохондроз. Ведь депрессия тормозит выздоровление, не позволяя организму полноценно восстанавливаться.
Приборы – правда или миф
Сейчас популярны устройства, которые можно использовать в домашних условиях, чтобы снять боль в пояснице. Они на самом деле нередко оказываются эффективными.
По внешнему виду такой прибор похож на клинический физиотерапевтический аппарат. Отличие – в меньших мощностях воздействий. Он действует на болезненные очаги магнитными полями, световыми или электрическими вибрациями, импульсами.
И хотя некоторые специалисты относятся к ним скептически, называя «способом альтернативной медицины», стоит обратить на них внимание. Но только в случае незначительной боли
Любой такой домашний прибор довольно слабый, если сравнивать его с профессиональным физиотерапевтическим оборудованием, которые предлагаются клиниками. Но он принесет облегчение, тем, у кого боли в поясничном отделе стали хроническими. При воздействии такие устройства начинают расслаблять спазмированную мышцу, в болевых зонах улучшается кровообращение.
Любые виды приборов отличаются по специфике использования. Заболевание, которое затронуло позвоночник, поражает хрящевые, костные ткани. Поэтому использование вибромассажера может стать причиной ускорения деструктивного процесса.
Лечение боли в пояснице
Лечебная терапия подбирается в зависимости от вида заболевания и его тяжести. Если причиной болей являются заболевания позвоночника, лечение включает следующие методики:
-
прием лекарственных препаратов для снятия боли («Диклофенак», «Мовалис»);
- прием витаминно-минеральных комплексов для нормализации обмена веществ;
-
лечебная физкультура;
- массаж;
-
курсы физиотерапии;
- плавание;
-
прием хондропротекторов.
Физиотерапевтические аппараты
Лечение обязательно должно быть комплексным, так как по отдельности указанные способы лечения дают гораздо меньший эффект. Основной упор делается на ЛФК: правильно подобранные упражнения способствуют укреплению связок и мышц, поддерживающих позвоночник, нормализации кровотока и обменных процессов, ускорению регенерации тканей. Приступать к занятиям можно лишь после снятия болевого синдрома, чтобы не вызвать осложнения.
Видео — Упражнения при болях в пояснице
Лекарственные препараты назначает врач, а самостоятельно можно использовать наружные средства с обезболивающим эффектом, если нет возможности сразу обратиться к специалисту.

При поражениях инфекционного характера следует пропить курс антибиотиков. Их тоже должен выписывать врач, так как выбор препарата зависит от вида возбудителя инфекции. К тому же, антибиотики имеют перечень противопоказаний и побочных эффектов, а потому не стоит рисковать и подбирать лекарство по своему усмотрению.

Если причиной болей являются болезни внутренних органов, терапия включает прием медикаментов и соблюдение диеты. Коррекция рациона особенно важна при патологиях пищеварительной системы, поскольку некоторые продукты способны усугубить состояние и спровоцировать развитие осложнений.
Причины боли в пояснице
Вопрос о том, почему болит поясница, достаточно актуален. Позвоночник человека – это сложная структура, которая состоит из позвонков, дисков между ними, спинного мозга, нервных корешков, а также окружающих тканей (мышцы, связки, сухожилия). Когда возникают проблемы с любым из этих составляющих, появляется боль в спине. Хотя в некоторых случаях дискомфорт на участке поясницы возникает из-за нарушения работы других органов.
Растяжение является одной из самых частых причин, отчего болит нижняя часть позвоночника. Дискомфорт возникает при повреждении мышц, связок, мышечном спазме. Причинами растяжения могут стать следующие действия человека:
- Неправильное поднятие предмета.
- Подъем тяжести.
- Резкие движения.
Нарушение структуры позвоночного столба – это еще одна распространенная причина, из-за чего болит нижняя часть спины. Болевой синдром в пояснице, связанный со структурными проблемами часто вызывают такие заболевания:
- Разрыв межпозвоночного диска. При нарушении целостности диска повышается компрессия на нервные пучки, что проявляется болезненностью.
- Протрузия (выбухание диска между позвонками без разрыва фиброзного кольца) или межпозвонковая грыжа. Тогда давление на нервные пучки в нижнем сегменте позвоночника усиливается и появляется сильная боль в пояснице.
- Ишиас (компрессия или воспаление седалищного нерва) часто возникает на фоне протрузии или грыжи диска. Тогда болезненные ощущения распространяются с нижней части спины на заднюю поверхность бедра.
- Артрит поясничного отдела.
- Сколиоз – это болезнь, при котором наблюдается боковое искривление позвоночника.
- Компрессионные переломы (травма позвонков вследствие их сдавливания) поясничного отдела тоже могут послужить причиной выраженного болевого синдрома.
- Остеопороз – это патология, при которой снижается плотность костной ткани и позвонки становятся пористыми. При этом заболевании повышается риск компрессионных переломов.
Кроме того, болезненность на участке поясницы могут провоцировать следующие причины:
- Синдром конского хвоста – повреждение пучка нервов, которые отходят от конечного отдела спинного мозга. Тогда появляется боль тупого характера внизу поясницы, верхней части ягодиц, нарушается чувствительность в тазу, исчезает контроль над мочеиспусканием и дефекацией.
- Опухоли позвоночника могут пережимать нервы, провоцируя болезненность.
- Спинальные инфекции (остеомиелит, дисцит, туберкулез позвоночника) провоцируют боль, лихорадку, гипертермию внизу спины.
- Инфекционные заболевания, например, цистит или воспаление почек (гломерулонефрит, пиелонефрит, мочекаменная болезнь) тоже вызывают болевой синдром.
- Опоясывающий герпес – это заболевание вирусной природы, которое может повреждать нервные пучки поясницы.
Кроме того, болевой синдром в верхней части поясничного отдела может возникнуть при атипичном течении панкреатита (воспаление поджелудочной). Нередко дискомфорт появляется из-за расстройств сна или отдыха на плохом матрасе, который плохо поддерживает позвоночник.
Повседневная деятельность тоже вызывает болезненность внизу спины:
- Долгое сидение в неудобной позе.
- Человек часто толкает или вытягивает что-нибудь.
- Поднимает или носит предметы.
- Когда долго стоишь, тоже болит спина.
- Длительное сгибание или частые повороты.
- Чрезмерное напряжение или перерастяжение мышц на участке поясницы.
Сильный дискомфорт в пояснице появляется при длительном напряжении шеи, которая направляется вперед, например, если человек сидит за компьютером или за рулем.
Справка. Люмбаго – это острая боль, которая возникает при переохлаждении спины, динамических нагрузок. Люмбалгии – болезненные ощущения ноющего характера, вызванные длительными статическими нагрузками. Люмбоишиалгия – болевой синдром, который распространяется из поясницы на ногу из-за межпозвонковой грыжи.
О причинах резкой боли в пояснице вы узнаете из этой статьи.
Причины боли в мышцах поясницы
Известны разные причины боли в мышцах поясницы, часть из них связана с психогенными факторами. На фоне влияния стресса в организме человека вырабатываются специальные гормоны, которые нарушают проводимость нервного импульса, блокируют сократительную способность некоторых мышц.
Если болят мышцы в пояснице, то необходимо поэтапно с помощью комплексной диагностики проводить исключение всех потенциальных заболеваний
Важно обращать внимание на такие симптомы, как температура тела, присутствие боли в других частях тела, общее состояние, периодичность мочеиспускания и т.д. Стоит помнить о том, что часто болят мышцы спины в пояснице при воспалительных и опухолевых процессы в почечных лоханках. Поэтому общий анализ мочи назначается в процессе проведения диагностики в обязательном порядке
Поэтому общий анализ мочи назначается в процессе проведения диагностики в обязательном порядке.
Мышцы в области поясницы могут подвергаться негативному воздействию со стороны следующих патологических изменений:
- гипертонус на фоне воспалительного процесса в окружающих мягких тканях;
- спазм кровеносного русла при нарушении работы внутренних эндокринных желез;
- протрузия межпозвоночного диска, приводящая к защемлению корешкового нерва;
- грыжевое выпячивание пульпозного ядра через трещину в фиброзном кольце;
- нестабильность положения тел позвонков в пояснично-крестцовом отделе (спондилолистез);
- последствия травматического воздействия и повышенных физических нагрузок;
- врожденные пороки развития некоторых тканей (связки, сухожилия, межпозвоночные диски и тела позвонков);
- остеомаляция и остеопороз, которые часто сопровождаются компрессионными переломами остистых отростков и тел позвонков;
- стеноз спинномозгового канала травматической, дегенеративной, дистрофической или ишемической этиологии;
- опухоли в области позвоночника и костей таза, некоторые новообразования внутренних органов брюшной полости и грудной клетки;
- искривление позвоночного столба и синдром укорочения конечности на фоне развития деформирующего остеоартроза тазобедренного или коленного сустава.
Если болят мышцы в области поясницы, то опытный врач в первую очередь исключает следующие заболевания:
- деформация позвоночного столба в грудном, поясничном и крестцовом отделах (сколиоз, гиперлордоз и т.д.);
- остеохондроз и его осложнения, такие как протрузия, экструзия, грыжа межпозвоночного диска;
- миофасциальный синдром и присутствие триггерных точек;
- невропатия корешковых нервов и их ответвлений;
- смещение тела позвонка;
- трещины и переломы тел позвонков и их отростков;
- рубцовая деформация сухожильного и связочного аппарата позвоночного столба.
Иногда боль мышц спины в области поясницы может быть преходящей и спровоцированной кратковременным воздействием неблагоприятных этиологических факторов. Потенциально её могут спровоцировать:
- длительное положение тела в неудобной статической позе с избыточным перенапряжением мышц спины;
- работа в наклоненном состоянии с напряжением мышечного каркаса спины;
- подъем непривычных тяжестей;
- чрезмерные тренировки в спортзале;
- воздействие чрезмерно холодного или горячего воздуха;
- психоэмоциональные факторы негативного влияния (стресс, подавленность, перепады настроения, чрезмерные психологические нагрузки).
Стоит понимать, что в большей степени от болей в мышцах поясницы страдают люди, ведущие малоподвижный образ жизни при отсутствии регулярных достаточных физических нагрузок на мышцы спины. Избыточная масса тела, сидячая работа, недостаточное употребление жидкости в течение дня, неправильно организованное спальное и рабочее место – все эти факторы могут вызывать боль и чрезмерное напряжение в мышцах спины.
Что нужно для выявления причины люмбаго
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
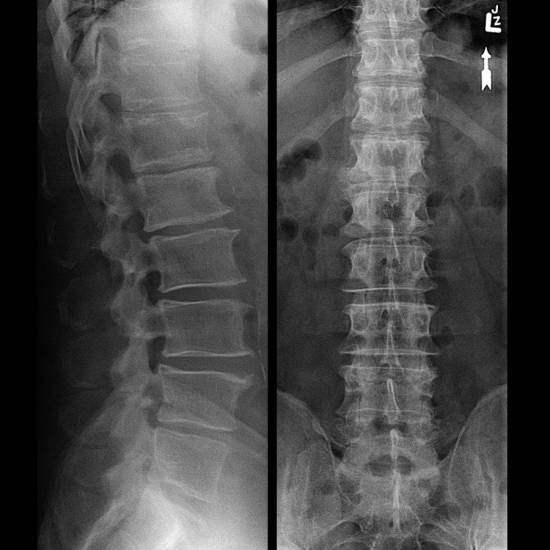
Методы, которые могут потребоваться для верификации диагноза:
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
Первая помощь
При простреле возникает настолько резкая, пронизывающая боль, что человек надолго замирает в одном, часто согнутом положении. Прежде всего, ему нужно помочь добраться до постели. Больному следует принять такое позицию, при которой интенсивность дискомфортных ощущений максимально снижается. Нужно уложить его на спину с согнутыми под прямым углом в тазобедренном суставе и колене ногами, а голень опереть о табурет или стул. Иногда улучшение самочувствия происходит в положении лежа на животе с выпрямленными ногами. Чтобы устранить боль, нужно принять таблетку с анальгетическим действием. Быстро устраняют боли нестероидные противовоспалительные средства:
- Нурофен;
- Кеторолак;
- Целекоксиб;
- Диклофенак;
- Кетопрофен.
Если в домашней аптечке НПВС нет, то можно воспользоваться обычным Парацетамолом. Неврологи также рекомендуют принять диуретик (Фуросемид, Верошпирон) или антигистаминный препарат (Лоратадин, Тавегил). Эти средства быстро справляются с воспалительными отеками, часто провоцирующими ущемление нервных корешков.
 Острая боль в пояснице
Острая боль в пояснице Боль в пояснице с правой стороны
Боль в пояснице с правой стороны Острая боль в пояснице: причины, первая помощь, диагностика, лечение
Острая боль в пояснице: причины, первая помощь, диагностика, лечение

 Боль в пояснице при наклоне вперед
Боль в пояснице при наклоне вперед Боль в спине и пояснице
Боль в спине и пояснице Боль в пояснице у мужчин - её причины и лечение
Боль в пояснице у мужчин - её причины и лечение