Содержание
- 1 Инфекционные осложнения после эндопротезирования коленного сустава
- 2 Упражнения после замены коленного сустава
- 3 Контрактура — колено не гнется
- 4 Инфекционные осложнения после эндопротезирования коленного сустава
- 5 Инвалидность после операции
- 6 Причины болей в коленях
- 7 Показания к замене коленного сустава
- 8 Виды и признаки послеоперационных осложнений
Инфекционные осложнения после эндопротезирования коленного сустава
Частота инфекционных осложнений после хирургического вмешательства составляет 0,2-4,5% при первичном протезировании и 4,5-12% при ревизионном (повторном).
Дела плохи.
Риск послеоперационных осложнений особенно высок у пожилых людей больных с сахарным диабетом, ожирением, ревматоидным артритом, иммунодефицитными состояниями и у пациентов принимающих кортикостероиды. Прогноз также ухудшают небольшой опыт оперирующего хирурга, большая кровопотеря, длительность операции свыше 3 часов и применение костного цемента без антибиотика в составе.
В более позднем периоде (спустя год и более после операции) воспалительные осложнения являются следствием гематогенного распространения микроорганизмов. Патогенные микробы проникают в суставную полость с током крови из очагов хронической инфекции.
Возможные источники гематогенной диссеминации:
- кожные покровы;
- органы мочеполовой системы;
- дыхательные пути;
- ротоглотка;
- нижние отделы желудочно-кишечного тракта.
Часто перед операций даже не обследуют ротовую полость, что в результате является причиной тяжелейших осложнений.
Выраженность клинических проявлений у больного зависит от источника инфицирования, вирулентности возбудителя и времени развития патологии. Классическая яркая картина гнойного воспаления (лихорадка, отек и гиперемия колена, образование свища) наблюдается менее чем у половины пациентов. Остальных могут беспокоить постоянные боли в коленном суставе, которые усиливаются при движениях.
Для успешной борьбы с парапротезной инфекцией требуется комплексный подход. Наиболее эффективной является открытая санация суставной полости с полным удалением всех составляющих протеза (сохранение любого из компонентов импланта в итоге может привести к повторному хирургическому вмешательству). Вместе с этим больному назначается локальная антибиотикотерапия путем создания депо в воспалительном очаге.
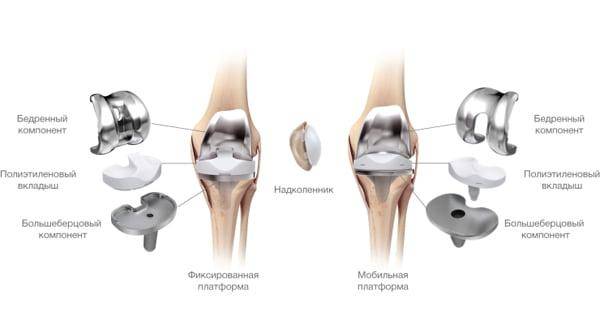
Слева имплант после первичной операции, справа после ревизионной, он существенно больше в размерах для прочной фиксации.
Консервативное лечение инфекционных осложнений возможно лишь при ранней диагностике, низкой вирулентности возбудителя и наличия противопоказаний к операции.
По окончании реабилитационного периода стоит продолжать делать упражнения еще несколько лет. Лечебная физкультура необходима для поддержания нормального мышечного тонуса и функциональной активности мышц. Занятия помогают человеку сохранять вес. Поскольку ожирение ускоряет развитие остеопороза, его профилактика помогает избежать расшатывания и нестабильности коленного сустава.
Связочный и мышечный аппарат вокруг имланта необходимо укреплять регулярными тренировками.
Препараты, которые используют в профилактических целях:
- Алендронат;
- Рекостин;
- Фосамакс;
- Алендроновая кислота;
- Бонвива;
- Ризендрос;
- Золерикс.
Перечисленные лекарственные средства ингибируют протеолиз, то есть замедляют разрушение костной ткани. Вместе с ними врачи рекомендуют больным принимать препараты кальция, фосфора и витамина D. Насыщают костную ткань необходимыми минералами, тем самым укрепляя их. Особенно эффективны в этом плане лекарства, содержащие гидроксиапатит (Кальцимакс, Оссеин-Гидроксиапатит). Это вещество очень хорошо усваивается и действует намного эффективней карбоната или цитрата кальция.
И даже через 20 лет после первичного эндопротезирования больному необходимо обратиться к врачу на предмет контроля необходимости проведения ревизионной операции. Специалист должен внимательно осмотреть и обследовать человека. Если у пациента появились признаки нестабильности коленного сустава может понадобиться реэндопротезирование. После ревизионной операции частота осложнений выше, чем после первичной.
Упражнения после замены коленного сустава
Наиболее распространенные методы реабилитации:
лекарственные препараты
К ним относят не только группу медикаментов, призванных снизить вероятность осложнений, но и специальные лекарства для укрепления иммунитета, скорейшего восстановления тканей;
Уделите особое внимание препаратам разжижающим кровь.
ЛФК. Для каждого конкретного пациента тренер рассчитывает оптимальный уровень нагрузки, разрабатывает комплекс упражнений, призванных восстановить атрофированные мышцы, привести их в тонус и надлежащее состояние для безопасной эксплуатации протеза
Освоенные в больнице или реабилитационном центре упражнения следует повторять самостоятельно в домашних условиях. Простейший вид лечебной физкультуры – зарядка;
Существует большое количество упражнений, но велосипед занимает особое место.
пассивная гимнастика (механотерапия). Подразумеваются тренировки на специальных тренажерах, укрепляющих мышечную систему и разрабатывающих сустав. Ряд клиник выдает подобную аппаратуру в аренду для продолжения тренировок дома;
Такое устройство является базовым во время восстановления в первые дни.
массаж. Обладает общеукрепляющим действием, помогает повысить иммунитет, поддержать тонус мышц, улучшить психологическое состояние. Практикуются различные виды массажей: от общеукрепляющего до иглоукалывания;
Шов можно и нужно массировать, но нельзя делать «раздвигающие» его поперек движения.
использование спецтренажоров-вертикализаторов. Подобная аппаратура придает телу строго вертикальное положение, помогает сгладить негативные последствия для организма от продолжительного лежания/сидения. Применяется в тежялых случаях;
физиотерапевтические процедуры. Снимают отечность, способствуют быстрому заживлению рубцов, убирают воспаление. Спектр доступных процедур весьма обширен и разнообразен, сюда входит грязелечение, ультразвуковая терапия, электрофорез и прочие;
Такие процедуры направлены на регенерацию внутренних тканей сустава.
контроль питания. Обогащение пищи железом, кальцием, отказ от чрезмерно жирных, калорийных продуктов, составление рациона по принципам здорового питания;
Казалось бы, при чем тут правильное питание? Но это невероятно важны пункт восстановления. К нему же относится и курение.
рефлексотерапия. Подразумевает воздействие на определенные точки, осуществляется посредством акупунктурных массажей, иглоукалывания и прочих процедур.
Отличная наглядная инструкция для восстановления. Практикуйте, но очень аккуратно. Самое страшное это позволить себе лишнего и потерять равновесие во время упражнений.
Контрактура — колено не гнется
Контрактура это ограничение подвижности коленного сустава, которое сопровождается ноющими болями и трудностями при ходьбе. Прооперированная нога может находиться в вынужденном, неправильном положении.
Невозможно полностью разогнуть ногу.
Причиной развития контрактуры является длительное бездействие конечности. Мышцы ослабевают, а их функциональные способности нарушаются. Когда человек начинает двигать прооперированной ногой, происходит рефлекторное мышечное сокращение. Из-за спазма пациент не может свободно сгибать и разгибать колено. Временные контрактуры вскоре проходят без всяких последствий.
Если по каким-либо причинам больному требуется длительная иммобилизация сустава – существует высокий риск развития стойкой контрактуры. Она возникает после трехнедельного бездействия конечности. Лечить стойкую контрактуру намного сложнее, чем временную.

В запущенных случаях используется хирургическое лечение контрактуры.
Наиболее эффективными методами борьбы с данной патологией является адекватная двигательная активность и лечебная физкультура. Упражнения помогают разработать мышцы и вернуть им нормальную функциональную активность. В лечение включают физиотерапию и массаж.
Инфекционные осложнения после эндопротезирования коленного сустава
Частота инфекционных осложнений после хирургического вмешательства составляет 0,2-4,5% при первичном протезировании и 4,5-12% при ревизионном (повторном).
Развитие гнойно-воспалительных осложнений в первые 12 месяцев обусловлено микробной контаминацией во время хирургического вмешательства. Патогенные микроорганизмы могут проникать в коленный сустав аэрогенным или контактным путем. Они заносятся в рану с грязным воздухом, руками хирурга или хирургическим инструментарием.
Дела плохи.
Риск послеоперационных осложнений особенно высок у пожилых людей больных с сахарным диабетом, ожирением, ревматоидным артритом, иммунодефицитными состояниями и у пациентов принимающих кортикостероиды. Прогноз также ухудшают небольшой опыт оперирующего хирурга, большая кровопотеря, длительность операции свыше 3 часов и применение костного цемента без антибиотика в составе.
Возможные источники гематогенной диссеминации:
- кожные покровы;
- органы мочеполовой системы;
- дыхательные пути;
- ротоглотка;
- нижние отделы желудочно-кишечного тракта.
Часто перед операций даже не обследуют ротовую полость, что в результате является причиной тяжелейших осложнений.
Выраженность клинических проявлений у больного зависит от источника инфицирования, вирулентности возбудителя и времени развития патологии. Классическая яркая картина гнойного воспаления (лихорадка, отек и гиперемия колена, образование свища) наблюдается менее чем у половины пациентов. Остальных могут беспокоить постоянные боли в коленном суставе, которые усиливаются при движениях.
Слева имплант после первичной операции, справа после ревизионной, он существенно больше в размерах для прочной фиксации.
Консервативное лечение инфекционных осложнений возможно лишь при ранней диагностике, низкой вирулентности возбудителя и наличия противопоказаний к операции.
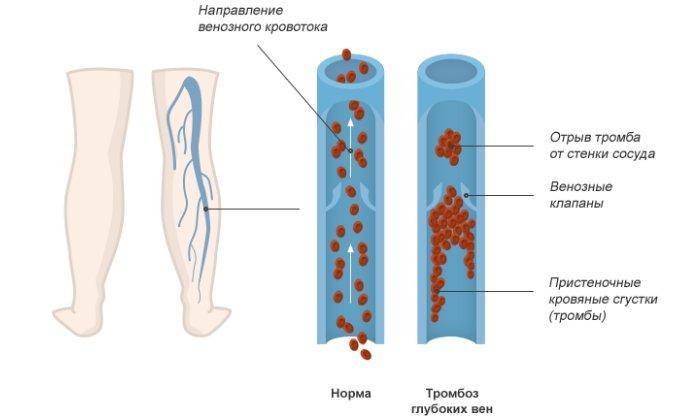
Тромбоз глубоких вен нижних конечностей развивается у 40-60% пациентов, перенесших обширные ортопедические операции. Анализ ряда клинических исследований показал, что после эндопротезирования коленного сустава это осложнение возникает у 85% больных. В 0,1-2% случаев тромбоз приводит к летальной тромбоэмболии легочной артерии (ТЭЛА).
Схема образования тромбоза.
Факторы риска тромбоэмболических осложнений:
- ожирение ІІ-ІІІ степени;
- возраст более 75 лет;
- хроническая сердечная недостаточность;
- варикоз;
- сахарный диабет;
- онкопатология;
- перенесенный в прошлом инфаркт;
- длительная иммобилизация;
- прием стероидов и гормональных контрацептивов;
- хронические неспецифические заболевания легких (ХНЗЛ).
В ходе операции организм человека начинает выбрасывать вещества, которые повышают свертываемость крови. Тромбообразование начинается еще во время хирургического вмешательства, поэтому они возникают в раннем послеоперационном периоде. В 50% случаев они проявляются еще в первые сутки, в 75% – в первые 48 часов после операции.
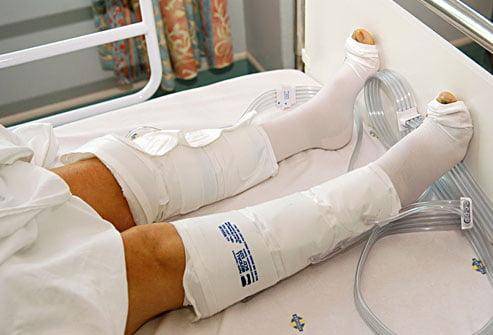
Первые часы и дни используются такие компрессионные манжеты.
Минимальная длительность приема профилактических доз антикоагулянтов составляет 10-14 дней, рекомендуемая – 35 дней. Преждевременный отказ от лекарств может приводить к спонтанному развитию тромбоза. Поэтому врачи рекомендуют больным длительные курсы профилактики. Если все же возникли тромбоэмболические осложнения – дозы антикоагулянтов повышают до лечебных.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Согласно данным зарубежных исследований, аллергические реакции могут возникнуть у 10%. Если верить статистике, аллергия является причиной 5% случаев неудачной замены сустава. В качестве аллергенов выступают хром, кобальт и никель.
Имплант коленного сустава.
Людям, которые на протяжении жизни отмечали аллергические реакции на какие-либо металлы, перед эндопротезированием проводят патч-тестирование. Аппликационные накожные тесты определяют непереносимость микроэлемента. Это позволяет избежать вживления протеза, который в итоге вызовет аллергию.
Больным, которым уже выполнили эндопротезирование, патч-тесты проводят для подтверждения диагноза аллергии. Сочетание положительного накожного теста и характерных симптомов аллергической реакции является показанием к повторной операции. Больному удаляют старый протез, а на его место ставят новый.
Инвалидность после операции
Частота инфекционных осложнений после хирургического вмешательства составляет 0,2-4,5% при первичном протезировании и 4,5-12% при ревизионном (повторном).
Развитие гнойно-воспалительных осложнений в первые 12 месяцев обусловлено микробной контаминацией во время хирургического вмешательства. Патогенные микроорганизмы могут проникать в коленный сустав аэрогенным или контактным путем. Они заносятся в рану с грязным воздухом, руками хирурга или хирургическим инструментарием.
Дела плохи.
В более позднем периоде (спустя год и более после операции) воспалительные осложнения являются следствием гематогенного распространения микроорганизмов. Патогенные микробы проникают в суставную полость с током крови из очагов хронической инфекции.
Возможные источники гематогенной диссеминации:
- кожные покровы;
- органы мочеполовой системы;
- дыхательные пути;
- ротоглотка;
- нижние отделы желудочно-кишечного тракта.
Часто перед операций даже не обследуют ротовую полость, что в результате является причиной тяжелейших осложнений.
Выраженность клинических проявлений у больного зависит от источника инфицирования, вирулентности возбудителя и времени развития патологии. Классическая яркая картина гнойного воспаления (лихорадка, отек и гиперемия колена, образование свища) наблюдается менее чем у половины пациентов. Остальных могут беспокоить постоянные боли в коленном суставе, которые усиливаются при движениях.
Для успешной борьбы с парапротезной инфекцией требуется комплексный подход. Наиболее эффективной является открытая санация суставной полости с полным удалением всех составляющих протеза (сохранение любого из компонентов импланта в итоге может привести к повторному хирургическому вмешательству). Вместе с этим больному назначается локальная антибиотикотерапия путем создания депо в воспалительном очаге.
Слева имплант после первичной операции, справа после ревизионной, он существенно больше в размерах для прочной фиксации.
Консервативное лечение инфекционных осложнений возможно лишь при ранней диагностике, низкой вирулентности возбудителя и наличия противопоказаний к операции.
Связочный и мышечный аппарат вокруг имланта необходимо укреплять регулярными тренировками.
Эндопротезирование чаще выполняют пожилым людям, склонным к остеопорозу. Хирургическое вмешательство дополнительно травмирует кости, что способствует их дальнейшему разрушению. Поэтому для профилактики остеолиза больному необходимо принимать препараты, которые нормализуют обменные процессы. Лекарства нужно пить ежедневно.
Препараты, которые используют в профилактических целях:
- Алендронат;
- Рекостин;
- Фосамакс;
- Алендроновая кислота;
- Бонвива;
- Ризендрос;
- Золерикс.
Перечисленные лекарственные средства ингибируют протеолиз, то есть замедляют разрушение костной ткани. Вместе с ними врачи рекомендуют больным принимать препараты кальция, фосфора и витамина D. Насыщают костную ткань необходимыми минералами, тем самым укрепляя их. Особенно эффективны в этом плане лекарства, содержащие гидроксиапатит (Кальцимакс, Оссеин-Гидроксиапатит). Это вещество очень хорошо усваивается и действует намного эффективней карбоната или цитрата кальция.
И даже через 20 лет после первичного эндопротезирования больному необходимо обратиться к врачу на предмет контроля необходимости проведения ревизионной операции. Специалист должен внимательно осмотреть и обследовать человека. Если у пациента появились признаки нестабильности коленного сустава может понадобиться реэндопротезирование. После ревизионной операции частота осложнений выше, чем после первичной.
Дают ли группу инвалидности людям, которым было выполнено эндопротезирование? На самом деле операция не является основанием для получения пособия. Люди делают ее не для того, чтобы становиться инвалидами. Хирургическое вмешательство помогает им улучшить качество жизни и получить возможность нормально передвигаться.
Причины болей в коленях
Безусловно, вопрос на самом деле куда более серьезный, нежели можно сперва предположить. Чаще всего причины болей в коленях заключаются в проведенной операции. Дело в том, что оперативное вмешательство подразумевает достаточно сильный стресс для всего организма. При этом мы говорим о удалении целого элемента – коленного сустава. Разумеется, в первую очередь помимо протеза мы получаем в результате серьезную рану колена, хотя она и является операционной, то есть грамотно обработанной и зашитой.
Вполне логичен тот факт, что в период после операции, место проведения вмешательства ощущается как болезненное, проблемное. Но в данном случае это всего лишь временное явление. Для того чтобы рана окончательно затянулась, а сам период после операции прошел максимально эффективно, позволяя организму и самому больному привыкнуть к внедренному протезу, обычно пациенты проводят продолжительное время в условиях больницы.
Другое дело, если боль не проходит после полноценного заживания послеоперационной раны и приспосабливаемости к протезу. С точки зрения специалистов это может наблюдаться при некоторых условиях:
- Грубые нарушения послеоперационного режима. Движения в коленном суставе, после его протезирования, должны начинаться постепенно, но в то же время с этим нельзя тянуть. То есть речь идет о грамотном режиме, которого больной должен придерживаться.
- Неправильно проведенная реабилитация после операции.
- Неправильная постановка протеза. Такое встречается крайне редко, но известны случаи, когда операция была выполнена не совсем верно, или же был неправильно подобран сам протез сустава.
- Воспалительные заболевания операционной раны. Такое встречается. Если больной вопреки рекомендациям врача слишком рано покидает стационар, и уход за прооперированным коленом недостаточно адекватен.
перейти наверх
Показания к замене коленного сустава
Операция на коленный сустав выполняется только в случаях, когда другие методики не принесли желаемого результата. До ее выполнения, как правило, имеется неэффективный опыт применения ЛФК, физиотерапии, внутрисуставных инъекций. Самое распространенное показание к замене сустава – последняя стадия артроза (дегенеративно-дистрофического поражения суставного хряща).
Поскольку при запущенном артрозе сустав деформирован, хрящ полностью разрушен, имеются разрастания остеофитов, самостоятельное передвижение больного практически невозможно. Пациента мучают постоянные боли, даже в покое, качество жизни резко снижено.
К показаниям для замены суставов относятся и другие заболевания, которые вызывают необратимые структурные нарушения в колене с одной или двух сторон. К ним относятся:
- Ревматоидный артрит;
- Асептический некроз;
- Хронический артрит другого происхождения;
- Врожденная дисплазия сустава.
Замена колена может понадобиться даже молодому человеку – такое нередко случается после травмы, которая привела к необратимому разрушению костей и хрящей. Зачастую подобная операция требуется после спортивной травмы, автомобильной аварии. При артрозе операция практически всегда является плановой, и чаще она нужна тем, кто подвержен влиянию факторов риска:
- Возраст свыше 50 лет;
- Системные аутоиммунные заболевания;
- Хронические нарушения кровообращения.
Виды и признаки послеоперационных осложнений
|
Проблема |
Симптом |
|
Инфекционное воспаление |
Повышение температуры, покраснение в области колена |
|
Контрактура |
Ограничение сгибания/разгибании, вплоть до полной неподвижности |
|
Синовит |
Сильная боль, невозможность передвигаться без подручных средств, отечность |
|
Повторный вывих/перелом |
Хруст, снижение подвижности |
Непредвиденные последствия грозят тем, кто прислушался к советам «бывалых» не на профильных форумах или в соцсетях, а возле дома. Старушки из лучших побуждений (и рекламных роликов) предлагают способы исцеления. Особенность славянского мировоззрения – само пройдет – не работает в случае эндопротезирования. «Чудодейственные» препараты и «бабушкины» методы помогают, но крайне редко. Чаще такая помощь оборачивается новой госпитализацией и большими денежными тратами.
Контрактура
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
Рекомендации:
- лечебная физкультура, массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.
Синовит
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
Воспаление
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
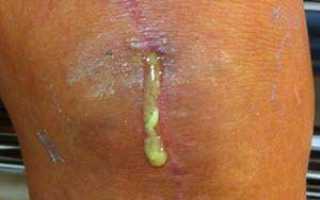
- иногда выделение гноя из раны или сустава.
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Повторный вывих или перелом
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
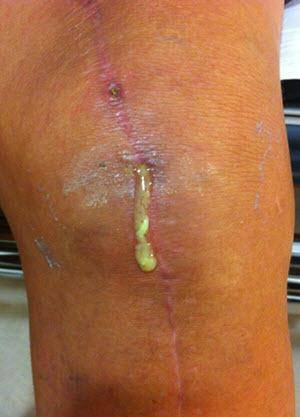

 Возможные осложнения после замены коленного сустава
Возможные осложнения после замены коленного сустава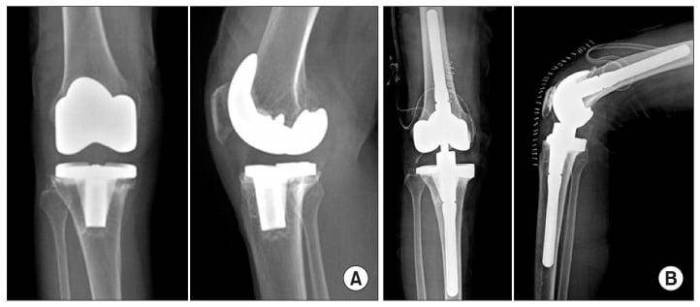
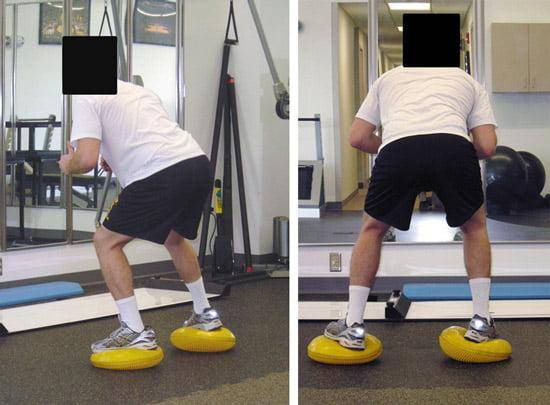
 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава

 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава Костяшки пальцев потемнели
Костяшки пальцев потемнели Что такое эндопротезирование тазобедренного сустава от: как проводится операция
Что такое эндопротезирование тазобедренного сустава от: как проводится операция