Содержание
- 1 Первая медицинская помощь
- 2 Хирургическое усечение ног: основные типы
- 3 Техника наложения шины Крамера: алгоритм и правила, показания, видео
- 4 Возможные осложнения
- 5 Почему не стоит торопиться с протезированием
- 6 Перелом средней части голени или диафизарный перелом
- 7 Лечение
- 8 Методика проведения
- 9 Топографическая анатомия и хирургия мозгового отдела головы.
- 10 Возможные осложнения, психологический настрой и инвалидность
- 11 Почему развивается гангрена при диабете
- 12 Фантомные боли
Первая медицинская помощь
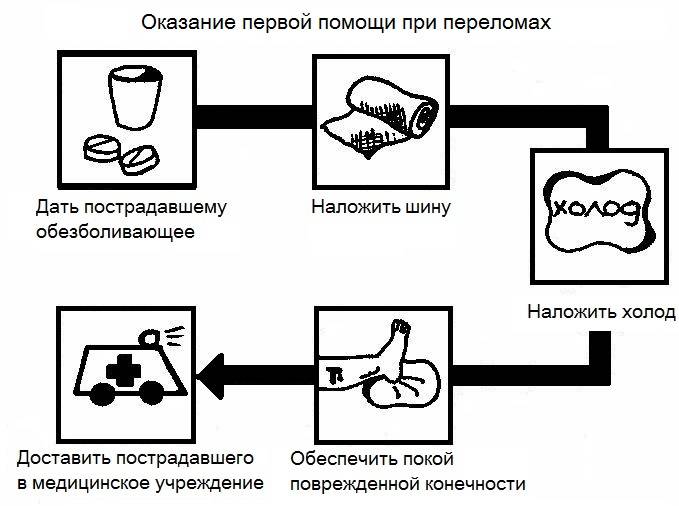
При переломе голени важно своевременно и правильно оказать пострадавшему первую медицинскую помощь. Для этого необходимо выполнить следующее:
- Обезболить болевой участок во избежание болевого шока.
- Постараться аккуратно разуть потерпевшего.
- Если возникло кровотечение – необходимо попытаться остановить кровопотерю, обработав антисептиком рану по краям.
- Зафиксировать сломанную конечность с использованием шины или других материалов, которые есть под рукой.
Обезболивание – является основным действием, как при открытом переломе, так и при закрытом поражении кости. В качестве обезболивающего средства применяют нестероидные противовоспалительные препараты (Метамизол натрия, Пенталгин, Нимид или Нимесулид, Седальгин и т. д.), с помощью которых купируют боль. Если пострадавший не в состоянии принять таблетку, тогда рекомендуется ввести анестезирующее лекарство как можно ближе к месту перелому.
Далее снимают обувь с ноги, которая повреждена. Для чего это нужно сделать? Полученная травма голени приводит к быстроразвивающемуся травматическому отеку, который может спровоцировать болевой шок, поэтому обувь необходимо снять.
Кровотечение
Если у человека травмирование ноги привело к кровотечению, необходимо остановить кровь и обработать рану. При открытых переломах голени разрезают ткань, которая мешает оказать полноценный осмотр и обработку раны, затем определяют степень опасности кровотечения.
Обычно, в случае открытого перелома кровь может выливаться струей либо просто вытекать из раны. Если осколочный перелом спровоцировал струйное кровотечение – это опасное состояние, так как травма повредила крупный кровеносный сосуд.
Что делать? Прежде всего, необходимо остановить кровопотерю с наложением тампона из ваты, бинта или стерильной ткани. Этот тампон аккуратно закладывают в рану, плотно утрамбовав его, после чего перевязывают голень не тугой повязкой, которая позволит зафиксировать тампон. Накладывать жгут в данном случае нельзя, так как это спровоцирует стягивание мышц и перемещение отломков кости. Эта мера опасна появлением новый повреждений сосудов. В случае, если кровотечение незначительно, жгут также не накладывают, однако, обрабатывают края раны антисептиком.
Важно!Кровотечение — опасное явление, которое требует незамедлительных действий!
Транспортировка
Последним этапом оказания первой медицинской помощи является транспортировка пострадавшего и транспортная иммобилизация травмированной голени. При этом пациент должен находиться в лежачем положении, затем ему накладывают шину, которая зафиксирует, колено, голень и стопу.
Накладывание шины при травмировании костей голени
Основные правила транспортной иммобилизации заключаются в наложении шины. О том, как правильно нужно накладывать шину при травмировании ноги знают немногие. Но сделать это несложно, главное запомнить, что наложение шины при переломах голени должно зафиксировать и обездвижить текущее положение всех травмированных тканей и костей.
Шина накладывается на поврежденную ногу так, чтобы голеностоп и коленный сустав были обездвижены. Для этого можно использовать готовую шину Крамера, если такая имеется под рукой, или найти два любых длинных предмета (чаще всего это палки, может быть даже зонт).
Такие палки прикладывают к поврежденной ноге, накладывая их в нижней трети голени, чтобы один конец палки был расположен на уровне пятки (снаружи), а второй до середины бедра (внутренняя сторона). После этого палки прибинтовывают к ноге в нескольких местах. После этого больной дожидается приезда специалиста и транспортировки в больницу.
Хирургическое усечение ног: основные типы
По времени выполнения различают:
- оперирование после осложнения хронических заболеваний;
- первичные (поздние или ранние) ампутации;
- вторичные операции, назначаемые после новых травм;
- повторные (реампутации), устраняющие ошибки и осложнения.
Ниже подробно описан каждый из перечисленных видов частичного или полного удаления ног.
При осложнении хронической патологии
Наиболее распространенные заболевания, вызывающие необратимые процессы в тканях:
- туберкулез кости;
- злокачественные опухоли;
- сахарный диабет;
- облитерирующий атеросклероз;
- остеомиелит.
Каждая из этих проблем может вызвать сначала ишемию, затем трофические нарушения, некроз и, наконец, гангрену. Хирургия помогает отделить здоровую часть конечности от очага заражения, тем самым препятствуя дальнейшему распространению токсинов.
Первичная
Это ампутация конечностей либо их фрагментов после того, как в тканях обнаружена необратимая патология. Наиболее распространенные причины проведения — сильные повреждения костей, мышц, нервных пучков и сосудов из-за огнестрельных или осколочных ранений, ДТП, ожогов, падений с большой высоты. Решение о назначении хирургии принимается лишь в том случае, если согласно экспертной оценке врача отсутствуют шансы на спасение ноги. При сочетании разрыва связок и сильного дробления костей сохранять орган становится крайне опасным, поскольку есть риск развития сепсиса.
Реампутация
Этим термином называют повторную ампутацию ноги, назначаемую специально для исправления врачебной ошибки или с целью подготовки к ранее незапланированному протезированию. Реампутация обязательна, когда на поверхности культи появляются трофические язвы, а также если форма конечности, образованная после первой хирургии, препятствует установке протеза. Кроме того, из-за некачественного усечения может наблюдаться сильное выступление кости под натянутой кожей, что также служит 100% основанием для повторного удаления фрагмента органа опорно-двигательной системы.
Вторичная
В отличие от реампутации, этот вид хирургии предназначен не для исправления непредвиденных ошибок и связанных с ними последствий, а для устранения ожидаемых результатов прогрессирования болезни или появления новых травм. Например, основанием для вторичного усечения ноги могут служить обширное инфицирование, приводящее к разложению тканей, воспалительные процессы, вызванные ранами, продолжительным сдавливанием сосудов, ожогами и обморожениями.
Техника наложения шины Крамера: алгоритм и правила, показания, видео
Для каждой разновидности травмы костей существует определенный алгоритм действия, но существуют основные правила накладывания шин при оказании первой помощи.
Пострадавшему при сильных болях разрешается дать анальгетик. Если было обнаружено кровотечение, поверх одежды и повязки необходимо наложить жгут. Рекомендуется достаточно крепко фиксировать к поврежденному месту. В холодно время года следует утеплять поврежденный участок тела после наложения шины Крамера. В противном случае может случиться обморожение.
Запрещается резко двигать поврежденные конечности. Не стоит использовать слишком короткие приспособления, если они не требуются. Кроме того, не следует использовать устройство без обертывания ватой, так как слишком жесткий каркас без смягчения, при длительном ношении вызывает сильный дискомфорт и повреждения у пострадавшего.
Наложение шины Крамера при переломе является хорошей фиксацией поврежденной конечности после травмы. Она используется для полной фиксации конечности, чтобы доставить потерпевшего к врачу, и при этом не усугубить ситуацию.
Данный медицинский аксессуар является последователем шины Дитерихса. О том, какие существуют правила наложения шины Дитерихса, можно прочитать здесь.
Шина Крамера — длинная лесенка, она гнется и принимает нужную форму, что позволяет ее использовать при различных повреждениях. Она может использовать и для рук, и для ног. Также разрешено использовать устройство при разрыве сухожилий и связок.
ПОДРОБНЕЕ ПРО: Венофлебин купить, цена на Венофлебин в Москве от 357 руб., инструкция по применению, отзывы.
Если травма коснулась костей плечевого пояса, то повязка прочно фиксирует локтевой, плечевой, лучезапястный сустав
Рука должна быть сомкнута в локте.
Когда повреждены бедренные кости, то конечность важно полностью обездвижить, зафиксировав. Шинирование начинает от подмышки и заканчивается стопой
Обездвиживается коленный и голеностопный сустав.
Если пострадала голень, то шинирование начинается с коленного сустава. В случае, когда есть кровоподтеки, то на раны накладывают повязки или ткань, чтобы избежать инфицирования. Наложение шины Крамера на нижнюю конечность полностью ее фиксирует. Она накладывается в трех разных местах. Более подробно о том, как происходит наложение шины Крамера при переломе голени, можно узнать здесь.
Сломанная конечность должна фиксироваться в правильном положении. Это поможет избежать осложнений.
Перед процедурой больного обязательно обезболивают, чтобы не случился болевой шок.
Оказывать помощь самостоятельно можно лишь в том случае, когда человек достоверно разбирается в теме. Иначе можно нанести еще больший вред.
Показаниями к наложению шины Крамера на верхнюю конечность являются переломы, связанные с плечевым суставом.
Возможные осложнения
После операции могут возникнуть следующие осложнения:
Замедленное заживление раны
Медленное восстановление или появление новых раневых поверхностей, что особенно характерно для больных с атеросклерозом, а также при избыточном натяжении тканей в области культи. Небольшие повреждения иссекаются в виде клина. При поражении костей и крупных участков мышц может понадобиться реампутация на более высоком уровне и новое формирование культи без натяжения лоскутов. В дальнейшем появление кожных повреждений бывает связано с несоблюдением чистоты протеза. Его вкладыш всегда должен быть чистым, хорошо прополосканным от остатков мыла и сухим.
Фолликулит
Чтобы избежать воспаления волосяных фолликулов на культе, не нужно сбривать на ней растущие волоски. При развитии гнойничков назначаются мази с антибиотиками.
Отек культи
Он может возникнуть сразу после операции, и для его профилактики хирурги используют особые приемы. Хронический отек конечности обычно связан со слишком тесным протезом.
Контрактура суставов
После усечения необходимо ежедневно выполнять упражнения на растяжку мышц и профилактику суставной неподвижности. Пациентам не рекомендуется долго сидеть в одном положении, в том числе на инвалидной коляске.
Фантомная боль
Ощущение боли или жжения в утраченной части конечности формируется практически у всех пациентов, но со временем ослабевает. Оно связано с перестройкой тканей и нервов в области культи. При выраженных фантомных болях используются медикаменты, физиотерапия, а при их неэффективности – операция по удалению неправильно сформировавшихся нервных окончаний.
Почему не стоит торопиться с протезированием
Культя готова к ношению протеза, если она:
- имеет коническую форму и подвижный рубец без спаек;
- при глубокой пальпации безболезненна;
- сохранила подвижность в суставах;
- имеет функционирующие мышцы.
Именно такого состояния нужно добиваться, чтобы быстро и без проблем встать на протез ноги и вернуться к активной жизни. Сделать это можно при положительном настрое самого пациента, его регулярных усилиях и занятиях, поддержке со стороны родственников и медиков.
Перелом средней части голени или диафизарный перелом
Переломы голени со смещением или без в средней трети голени возникает под воздействием прямой и непрямой травматической силы. Разлом костных элементов в средней области может произойти на любом отрезке кости, но наиболее часто травмирование происходит в нижней трети и на отрезке нижней и средней третей.
Эти места наиболее уязвимы из-за маленькой прочности большой берцовой кости, поверхностного расположения и минимального количества мышечной ткани в этой области.
Переломы в этой области характеризуются широким разнообразием, но наиболее распространены поперечный и косой перелом голени со смещением и образованием линии разлом на одном и нескольких уровнях. Продольный перелом встречается редко, так как для него обязательное условие – воздействие по оси, что является редким случаем в этой области.
Также характерное повреждение для средней трети – одновременный перелом двух костей голени со смещением (большой и малой берцовой), реже ломается один костный элемент из двух.
- нарушение осевого расположения голени;
- отечность мягких тканей в области повреждения;
- патологическая деформация;
- укорочение конечности может достигать трех сантиметров;
- диафизарный оскольчатый перелом обеих костей голени или одной может вызвать бледность кожного покрова (из-за давления, которое создает осколок кости);
- неестественная подвижность голени в области перелома;
- хруст костных отломков;
- не возможность вертикальной нагрузки на ногу, но сохранение подвижности (перелом верхней трети не позволяет нагружать конечность вертикально).
Терапия травм в среднем отделе зависит от локализации травмы и от ее характерных особенностей:
- Перелом диафиза большой берцовой кости без смещения – гипсовая повязка на стопу, голень и до средней части бедра. Поперечный вид перелома в этой области требует наложения стремени до 10 дня после травмы, косой до 25 дня.
- Перелом правой голени со смещением и перелом левой голени со смещением большой берцовой кости, данные тип перелома требует применения скелетного вытяжения. Этот метод предполагает проведение специальной медицинской спицы через пяточную кость и утяжеляют массой до 7кг. По мере становления отломков кости на место груз уменьшают до 4-6кг. После полного восстановления отломков на место груз заменяют фиксирующей гипсовой повязкой до середины бедра.
- Перелом нижней части малой берцовой кости – гипсовая повязка с последующим применением стремени, через несколько дней.
- Перелом средней и верхней части малой берцовой кости – гипсовый тугор.
- Поперечный оскольчатый перелом лодыжки голени с повреждением двух костей одновременно – репозиция, гипс до середины бедра и стремя через 12 дней после травмы.
- Косой и винтовой закрытый оскольчатый перелом голени со смещением и без – скелетное вытяжение с весом до пяти килограмм, сроком до одного месяца. После образования первичной костной мозоли накладывают гипс с использованием стремени, до середины бедра.
- Перелом костей левой голени со смещением и перелом костей правой голени со смещением – скелетное вытяжение с использованием спицы, которую проводят через пяточную кость. Первоначальный вес груза составляет от 7 до 9 кг. По мере восстановления отломков вес уменьшают до 5 кг. Вытяжение проводят на протяжении месяца, далее заменяют его гипсовую повязку до середины бедра.
Показанием к применению оперативного вмешательства является:
- открытый оскольчатый перелом голени;
- поперечные переломы со смещением отломков по длине;
- не результативность консервативных методов лечения;
- повреждение сосудистой ткани при любом виде перелома.
Лечение
Перелом костей голени требует своевременного и грамотного подхода к лечению. Наиболее часто применяются пластины при переломе голени и штифты, поскольку повреждения со смещением. Если повреждение не имеет смещения, проводится консервативное лечение путем наложения гипсовой повязки. Целесообразно рассмотреть лечение переломов в различных участках.
Лечение повреждений межмыщелкового возвышения
Тактика зависит от степени тяжести повреждения, при отсутствии смещения показано консервативное ведение пациента.
Показано:
- пункция коленного сустава, во время процедуры врач в полость сустава вводит иглу и извлекает кровь или жидкость. Может быть наложена гипсовая лангета на срок от 1,5 до 2 месяцев;
- реабилитация после снятия гипса заключается в применении тепловых процедур, гимнастики и массажа.
Лечение переломов мыщелков большеберцовой кости
При переломе без смещения проводится:
- При напряженном гемартрозе проводится пункция сустава и удаление жидкости или крови. Анестезия местная. После процедуры накладывается гипсовая лангета от кончиков пальцев до ягодичной складки.
- Через 2-3 недели начинается лечебная гимнастика и обязательно без нагрузки, она позволяет восстановить подвижность. Лангета снимается только на период проведения гимнастики, а потом помещается на свое место.
- Через 1-2 месяца гипс снимают, однако, человек ходит при помощи костылей без опоры на конечность.
- Спустя три месяца после травмы рекомендовано опираться на конечность во время ходьбы, нагрузка постепенная. Параллельно назначаются физиопроцедуры и массаж.
Как вариант лечения может быть применено скелетное вытяжение, суть которого состоит в проведении спицы через пяточную кость. Через систему блоков подвешивается груз, который начинается с 6 килограмм и постепенно увеличивается.
Многих сразу может заинтересовать вопрос о том, когда можно наступать на ногу, однако, только через 2 недели возможна лечебная физкультура в виде движений в колене. Через 6 недель вытяжение демонтируется, лечебная физкультура проводится более активно и сочетается с массажем. Спустя 2 месяца после травмы врачом разрешается нагрузка на ногу. Опора частично возможна спустя 3-4 месяца, ходить в этот период рекомендуется при помощи костылей. Работоспособность восстанавливается спустя 5-6 месяцев после получения человеком травмы.
Лечение T- и V-образных повреждений мыщелков
При переломе без смещения врачом накладывается циркулярный гипс на срок от 3 до 4 месяцев. Его через 2 месяца меняют на лангету, которая снимается, в этот период показаны гимнастика, массаж и физиопроцедуры.
При смещении показано оперативное лечение, проводится оно путем скрепления отломков винтом или специальной опорной пластиной. После исчезновения боли нагрузка на ногу после перелома голени полностью противопоказана, разрешены только движения в колене. Ходить можно от 12 до 16 недель с опорой на костыли. Спустя 16-18 недель возможна полная нагрузка на прооперированную конечность.
Лечение переломов тела большеберцовой и малоберцовой костей
Методика и длительность лечения зависят от разновидности перелома и степени смещения костей. При повреждении без смещения:
- Обязательно накладывается гипсовая лангета от кончиков пальцев и до ягодичной складки. Коленный сустав должен быть обязательно фиксирован.
- Через 7-10 дней проводится контрольный рентген, который позволяет диагностировать вторичное смещение.
- Спустя 14-16 недель после травмы гипс снимается.
- Восстановление в виде гимнастики и массажа, физиолечение длится от 2 до 4 недель.
- Полное восстановление происходит спустя 3-4 месяца после травмы.
Когда есть смещение:
- Накладывается скелетное вытяжение за пятку.
- По периодическим рентгеновским снимкам проверяется состояние костной мозоли.
- Через 4-6 недель вытяжение снимают и накладывают гипсовую лангету.
- Снимается иммобилизация через 2-4 месяца.
Операция при переломе малоберцовой и большеберцовой костей
Если диагностирован винтовой перелом голени, показано оперативное вмешательство с постановкой в кость специального прута, изготовленного из титана. Подобный стержень носит название штифт, его забивают в канал через специальное отверстие, через которое после сращения кости удаляют. Сразу после оперативного вмешательства разрешена нагрузка на конечность от 20 до 25%. Повышать нагрузку можно через 6-12 недель, а спустя 15 дней после вмешательства можно вставать с кровати и ходить при помощи костылей. Удаляется штифт через 1,5-2 года после оперативного вмешательства.
Методика проведения
Ампутация конечности производится по обычным хирургическим стандартам под наркозом. Особенностью этого вида операций является баланс между удалением мышечных и кожных тканей. Часто бывает так, что факторы, необходимые для хорошего заживления раны, противоречат условиям, нужным для формирования полноценной функциональной культи.
Подобную операцию стоит доверить только опытному хирургу. При ишемии конечности обычно применяется лоскутный способ, когда из тканей (кожи, фасций, мышц, сухожилий, костей) формируется 1 или 2 лоскута с хорошим кровоснабжением, из которых врач и формирует культю.
Этапы проведения:
- рассечение кожи и мышц;
- выделение и рассечение нервов и сосудов;
- пересечение кости и надкостницы;
- формирование культи.
Основные принципы, которые необходимо соблюдать во время операции:
- бережно обращаться с тканями;
- сначала разметить кожные лоскуты большего размера, а уже затем вырезать их;
- избегать натяжения кожи на культе;
- края кости закруглить;
- лоскуты должны выкраиваться так, чтобы избежать избыточности тканей на культе.
Топографическая анатомия и хирургия мозгового отдела головы.
Граница
свода и основания черепа проходит по
надбровным дугам, скуловой дуге, основанию
сердцевидного отростка и верхней выйной
линии. В области черепа тв мозговая
оболочка отслаивается от костей черепа
и при ЧМТ формир эпидуральная гематома.
С основания черепа тв мозговая оболочка
прочно соединена поэтому при переломе
основания черепа происходит истечение
ликвора ч/з нос или нар слуховой проход.
Кровоснабжается ГМ внутренней сонной
арт (проходит в полость черепа в сонный
канал), 2 позвоночные арт (входят вместе
со спинным мозгом в большое затылочное
отверстие), они образ вилизиев круг, от
которого отходят передняя,средняя,
задняя мозговые арт. В тв мозговой
оболочке находятся венозные синумы.
Имеется 3 черепные ямки в основании
черепа: передняя(до малых крыльев
основной кости), ср(от крыльев основной
кости до пирамиды височной кости), зад
(от пирамиды височной кости). В основании
черепа имеются отверстия для сосудов
и н. Передняя: 1 пара(обонят н), 2 пара(зрит),
3,4,6(глазодвиг.н), первая ветвь 5 пары(глазной
н.). Средняя:2 ветвь 5 пары(верхнечелюстной),
3 ветвь 5 пары(нижнечелюстной). Задняя:7
пара(лицевой н), 8 пара(слуховой),
9(языкоглоточный),10(блуждающий),
11(добавочный), 12(подъязычный). При проник
ранении черепа повреждаются оболочки
мозга. Показания к операции: ухудшение
состояния, неврологические симптомы.
Проникающие ранения черепа относятся
к наиболее тяжелым черепно-мозговым
травмам и в зависимости от характера
ранившего тела, механизма повреждения,
распространенности и глубины поражения,
формы раневого канала и типа перелома
костей имеют различную картину и течение.
Огнестрельные, колоторубленные.
33.Трепанация
черепа–Основной доступ в нейрохихрургии,
включает в себя разрез мягких тк, вскрытие
полости черепа, манипуляции над содержимым
черепа, закрытие дефекта кости и тв
мозговой оболочки. Виды: резекционная
и костно-пластинчатая. Резекционная
трепанация- костный дефект не заполняется,
при костнопластинчатой закрытие дефекта
костно-мыш лоскутами. Основными
требованиями к операции на ГМ_ принцип
анатомической и физиологической
дозволенности. Доступы к отделам ГМ
через кости черепа, минуя синусы.
Выкраивание тв мозговых оболочек
проводят в сторону средней линии, все
источники кровотеч коагулируются, в
полости черепа пользоваться шовными
материалами нельзя. Трепанацию начинают
с дугообразного рассечения надкостницы
скальпелем, отступив на 1 см кнутри от
краев кожного разреза. Надкостницу
отслаивают от разреза в обе стороны на
ширину, равную диаметру фрезы.Затем
фрезы. Участки между этими отверстиями
пропиливают проволочной пилой Джильи.
Распил ведут под углом 45° к плоскости
операционного поля. Резекционную
трепанацию иногда используют для
проведения декомпрессии — снижения
повышенного внутричерепного давления.
Такую операцию называют также
декомпрессивной трепанацией
В раннем
послеоперационном периоде весьма важно
следить, не появляются ли выбухание
повязки над областью трепанации, быстро
нарастающий отек мягких тканей лба и
век, кровоподтеки в области глазниц,
которые обусловливаются послеоперационной
внутричерепной гематомой.Чрезвычайно
опасным осложнением после трепанации
черепа является вторичная ликворея ,
т.к. она может явиться причиной
инфицирования содержимого черепа с
развитием менингита и энцефалита
34.Первичная
хир обработка ран головы
ПХО
раны: остановка кровотечения, удаление
нежизнеспособных тк, инородных тел,
сгустков крови, промывание раны перекисью
водорода. Края раны головы не иссекают.
После ПХО раны накладывают узловые швы
через все слои на расстоянии 1см др от
др. Обработка открытого вдавленного
перелома производится под общим
обезболиванием. Края раны продлевают
в обе стороны стараясь образовать
S-образные разрезы. Отступя 3 см от краев
вдавленного перелома в пределах
неизмененной кости накладывают фрезевые
отверстия, кот расширяют в сторону
перелома кусачками. Вдавленный перелом
обрабатывается в пределах вдавления,
придается оклуглая форма, «линейные
переломы» не освежают. Обработка
открытого вдавленного перелома обязат
должна заканчиваться его пластикой,
т.е. закрытием костного дефекта (если
нет отека мозга, внутричерепных гематом).
Возможные осложнения, психологический настрой и инвалидность

Важно поддерживать в пациенте позитивное расположение духа, приободрять его. Нередко ампутанты впадают в депрессию
Даже при самом качественном лечении впечатлительный человек испытывает шок от самого факта отсутствия у него части ноги. Более 50% пациентов впадают в легкую депрессию, а до 8% — в тяжелую. Поэтому психологически поддерживать прооперированного должны как родственники и друзья, так и медперсонал.
После успешного завершения реабилитации человеку присваивается группа инвалидности:
- Первая. Если имеется ампутация бедра на обеих конечностях и ограничена функциональность рук.
- Вторая. Устанавливается для лиц с культями на обеих голенях либо на одном бедре при условии наличия повреждений и на второй ноге.
- Третья. Назначается людям, успешно прошедшим протезирование и в достаточной мере восстановившим функциональность опорно-двигательного аппарата. Быстрее научиться ходить в новых условиях помогает хорошая школа ходьбы на протезе.
То, к какой группе относится случай, решает соответствующая медицинская комиссия. Учтите: если была выполнена ампутация ноги, инвалидность больной получает не в 100% случаев. Зависит от тяжести увечья.
Почему развивается гангрена при диабете
При повышенном уровне глюкозы в крови кровеносные сосуды со временем истончаются и начинают постепенно разрушаться, приводя к диабетической ангиопатии. Нарушению подвергаются как мелкие, так и крупные сосуды. Аналогичным изменениям подвергаются и нервные окончания, в результате чего у диабетика диагностируют диабетическую нейропатию.
- В результате нарушений уменьшается чувствительность кожных покровов, в связи с этим человек не всегда ощущает, что начались начальные изменения на конечностях и продолжает жить, не подозревая об осложнениях.
- Диабетик может не обращать внимания на появление мелких порезов на ногах, между тем поврежденная область в области стоп и пальцев ног длительное время не заживает. В результате начинают образовываться трофические язвы, и при их инфицировании степень риска развития гангрены нижних конечностей велика.
- На появление гангрены могут повлиять также различные мелкие травмы, мозоли, вросшие ногти, травмы кутикул, поражение ногтей во время педикюра.
Фантомные боли
Фантомной болью называется ощущение боли, возникающее в утраченной конечности. Например, продолжающееся ощущение повреждения тканей, возникшее в момент несчастного случая или зуд, чувство онемения в отсутствующей конечности. Снижению фантомной боли способствуют ранняя активизация пациента (сидячее и вертикальое положение). массаж и лимфодренаж культи, равномерное давление в культе, создаваемое за счет бинтования и компрессионного трикотажа, физиотерапия, раннее начало физических упражнений, как можно более раннее потезирование.
В редких и сложных случаях требуется блокада нервов и хирургическое вмешательство. Помимо участия и поддержки семьи и родственников не следует пренебрегать помощью профессиональных психологов. В первые месяцы после операции к усилению боли могут привести нарушение кровообращения в ампутированной конечности, длительная неподвижность, инфекции, нарушения сна.
Причиной появления боли в более поздний период является, в основном, небрежность при уходе за культей и неправильное ношение протезов. Для проверки правильности крепления протеза необходимо надеть протез и сделать несколько шагов. Если, несмотря на соблюдение всех правил его применения в культе возникает сильная боль, необходимо обратиться к врачу.
Очень эффективна зеркальная терапия. Мозг интегрирует сигналы как исходящие от ампутированной конечности. (Противопоказания — парная ампутация). Возможна помощь психотерапевта. В некоторых случаях по согласованию с врачом — использование медикаментов.
 Изолированный перелом диафиза локтевой кости
Изолированный перелом диафиза локтевой кости Перелом голени, симптомы и методы лечения
Перелом голени, симптомы и методы лечения Перелом трехгранной кости запястья как определить
Перелом трехгранной кости запястья как определить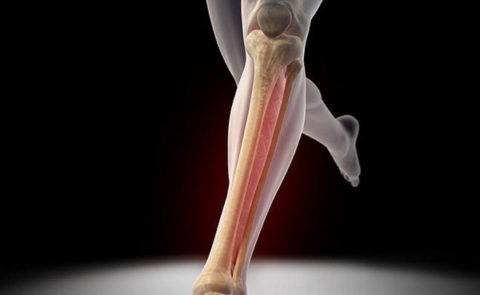





 При переломе голени гипс или операция
При переломе голени гипс или операция Как выполняется реабилитация после двухлодыжечного перелома стопы с подвывихом
Как выполняется реабилитация после двухлодыжечного перелома стопы с подвывихом Снимок голени до перелома и после него
Снимок голени до перелома и после него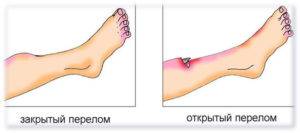 Когда можно наступать на ногу после перелома лодыжки
Когда можно наступать на ногу после перелома лодыжки