Содержание
- 1 Результаты анализа
- 2 Техника выполнения пункции спинного мозга
- 3 Клинические симптомы
- 4 2.4.1. Макроскопическое исследование
- 5 Виды отеков мозга в зависимости от патогенеза
- 6 Проведение спинномозговой пункции
- 7 4 Показатели при нарушениях
- 8 Возможные осложнения эпидуральной анестезии
- 9 Диагностика
- 10 Процесс проведения анализа
- 11 Бизнес и финансы
- 12 Противопоказания к люмбальной пункции
- 13 Пункция с помощью атравматической иглы
- 14 Микроскопическое исследование
Результаты анализа
При расшифровке анализа спинномозговой жидкости доктор в первую очередь оценивает уровень давления. Высокие показатели свидетельствует о наличии у пациента следующих патологий:
- инфицирование внутричерепных тканей;
- развитие гидроцефалии;
- механическое поражение черепной коробки либо мозговой коры;
- обильное кровоизлияние;
- развитие опухолевого процесса.
Далее врач оценивает цвет церебральной жидкости:
- красный оттенок биоматериала наблюдается при наличии обильного кровоизлияния в головном мозге. Изменение цвета ликвора на алый оттенок наблюдается также при некорректном проведении пункции;
- зеленый цвет спинномозгового вещества свидетельствует о поражении межпозвоночных дисков объемной грыжей;
- темно-желтый оттенок является характерным симптомом воспаления гнойной природы либо разрыва абсцесса мозга.
В ходе исследования доктор обращает внимание на прозрачность биоматериала: присутствие в нем мутного осадка свидетельствует о бактериальном поражении. Уровень кислотности не оценивается врачом при анализе церебрального вещества, поскольку значения данного показателя не меняются на фоне развития патологического процесса
Техника выполнения пункции спинного мозга
Техника проведения поясничного прокола несложная, но требует осторожности и знания анатомии, поэтому ее осуществляет опытный врач с помощью медсестры. Для выполнения поясничного прокола используют специальную иглу с мандреном

Сначала ассистент подготавливает набор для процедуры:
- перчатки, маска;
- антисептический раствор, который содержит йод;
- вата;
- стерильное белье с отверстием для места прокола;
- игла для пункции Бира с мандреном (стержень для закрытия просвета иглы);
- пробирки с крышками;
- лейкопластырь.
Медсестра подготавливает пациента к манипуляции, а после нее обеспечивает ему уход.
Важно. Главное во время люмбальной пункции правильно определить место прокола
При некоторых патологиях позвоночного столба проколоть спинномозговой канал невозможно.
Сначала врач разъясняет все подробности процедуры взятия спинномозговой жидкости (СМЖ) пациенту. Кроме того, перед манипуляцией необходимо опорожнить мочевой пузырь и кишечник.

В палате пациент должен принять лежачее или сидячее положение. В первом случае пациент ложится на кушетку набок, выгибая спину и подтягивая колени к животу (поза эмбриона). В таком положении легче всего прощупать все позвонки, отростки и даже расстояние между ними.
Во втором случае пациент садится на кушетку, нагибает туловище вперед, чтобы врачу было легче определить участок прокола на поясничном отделе позвоночника.
Техника выполнения люмбальной пункции:
Определяется точка прокола, которая размещена между L3 – L4 (третий и четвертый поясничный позвонок) или L4 – L5. Участок прокола протирают антисептиком трехкратно, начиная от межпозвонковой области и продолжая увеличивать окружность. После высыхания антисептика спину накрывают стерильным бельем с отверстием. Делается обезболивающий укол, как правило, для этого используют Новокаин, Лидокаин или Ультракаин. Иглу для пункции вводят в определенное ранее пространство между остистыми отростками под уклоном, стараясь придерживаться срединной линии. Врач прокалывает все слои по очереди (например, желтая связка, твердая мозговая оболочка), пока не проникнет в спинномозговой канал. После прохождения всех структур игла как будто проваливается в позвоночный канал. Если такого ощущения нет, то нужно вынуть мандрен, если жидкость протекает, то это свидетельствует о том, что иголка уже внутри канала. Если врач правильно ввел иглу, но ликвор не вытекает, то пациента просят покашлять или приподняться, чтобы увеличить давление жидкости. Далее жидкость собирают в разные пробирки примерно по 1 мл. Жидкость должна стекать пассивно, не стоит извлекать ее с помощью шприца. Потом нужно измерить давление, которое в норме составляет 100 – 150 мм рт. ст. Чтобы получить точные результаты, нужно максимально расслабиться. Определить давление можно приблизительно: 60 капель СМЖ – это норма. При воспалительных процессах объем ликвора увеличивается
Иглу осторожно извлекают, место прокола обрабатывают антисептиком и накладывают стерильную повязку

Процедура длится примерно 30 минут.
Люмбальная пункция у новорожденных детей имеет свои особенности:
- Ребенка удерживают в положении на боку или сидя так, чтобы поясничный отдел был согнут. При этом нужно следить, чтобы шейный сегмент не сгибался, ведь тогда ухудшается проходимость верхних дыхательных путей.
- У недоношенных детей с очень низким весом прокол делают на участке между 4 и 5 поясничными позвонками, чтобы не повредить спинной мозг.
- Глубина введения иглы до 1 – 1.5 см.
Справка. При многочисленных поясничных проколах появляются спайки, из-за которых СЖМ может не вытекать. Тогда пункцию проводят на участке немного выше или ниже.
Протокол спинномозговой пункции записывают в историю болезни.
Клинические симптомы
Патогномоничным клиническим признаком у взрослых, связанным с расстройством ликвородинамики, является нестерпимая головная боль в утреннее время, локализующаяся в области темени. Боли могут распространяться по всей поверхности черепа. Возникновение головной боли связано с различными рефлекторно-защитными актами – чиханием, громким разговором, выраженным кашлем. Нередко болевой синдром обусловлен сменой положения черепа, резким поворотом туловища, неудобной позой во время сна.
Болевой синдром сопровождается диспепсическими расстройствами в виде тошноты и рвоты. Рвота спровоцирована раздражением хеморецепторной триггерной зоны, находящейся в продолговатом мозге. Рвота – однократная, с небольшим количеством содержимого.
Кроме болевого синдрома могут наблюдаться офтальмологические нарушения в виде мелькания мушек, снижения остроты зрения, частых световых вспышек, нистагма.
При патологических изменениях ликвородинамики часто возникают головокружения, вызывая кратковременные потери сознания. При тяжелом и длительном течении заболевания появляются когнитивные расстройства: нарушения памяти, способности передавать и анализировать информацию.
При стойком повышении внутричерепного давления развивается ликвородинамический криз, для которого характерна распирающая приступообразная головная боль. Болевой синдром обусловлен раздражением сосудов твердой мозговой оболочки.
Ликвородинамический криз приводит к нарушению гемодинамики, вызывая застойные изменения в области глазного дна.
2.4.1. Макроскопическое исследование
Макроскопическое
исследование – это вся информация о
биоматериале, которую лаборант может
получить при помощи органов чувств.
-
Цвет
– в норме спинномозговая жидкость
бесцветна и по виду не отличается от
воды. Цвет ее определяют, сравнивая
пробирку с материалом с такой же
пробиркой, заполненной водой на белом
фоне. Он может изменять при различных
патологических процессах:
-
красный
– примесь неизмененных эритроцитов
(эритроцитархия). Определить ее можно
при помощи тест-полосок (ГемоФАН),
которые имеют 2 шкалы сравнения: одна
из них меняет цвет при наличии интактных
эритроцитов, другая – при наличии
свободного гемоглобина в ликворе; -
ксантохромный
(желтый, желто-коричневый, розовый,
коричневый) окрас возникает в присутствии
оксигемоглобина, метгемоглобина и
билирубина; -
розовый
цвет ликвору придает оксигемоглобин,
освободившийся из лизированных
эритроцитов; -
желтый
цвет обусловлен высоким содержанием
билирубина, который образуется из
гемоглобина. Для определения
билирубинархии и ее выраженности
используют тест-полоски (ИктоФАН), их
реагентная зона меняет цвет от
бледно-розового до насыщенного розового
в зависимости от концентрации билирубина; -
коричневый
цвет ликвору придают метгемоглобин и
метальбумин, они появляются при наличии
инкапсулированных гематом и геморрагий
в ЦНС; -
зеленая
окраска возникает при выраженной
билирубинархии, так как происходит
переход билирубина в биливердин –
пигмент оливкового цвета. Иногда она
обусловлена примесью гноя.
Прозрачность
– в норме спинномозговая жидкость
прозрачная, определяют этот параметр,
сравнивая полученный материал с
дистиллированной водой. Легкое помутнение
ликвора наблюдается при лейкоцитозе
свыше 200х106/л,
содержания эритроцитов более 400х106/л,
общего белка – более 3 г/л. Если после
центрифугирования спинномозговая
жидкость становится прозрачной, то
мутность ее обусловлена форменными
элементами, если остается мутной –
микроорганизмами. Опалесценция ликвора
возникает при высокой концентрации
фибриногена.
Виды отеков мозга в зависимости от патогенеза
- Цитотоксический вид отека спинного мозга образуется после травмирования позвоночника. Вследствие гипоксии непосредственно в клетках нарушаются обменные процессы, из-за чего скапливается натрий, а он способствует скоплению воды в тканях. После этого начинают отекать и погибать клетки астроциты, расположенные около кровеносной системы, поэтому поражаются нейроны.
- Вазогенный вид отека возникает при нарушениях гематоэнцефалического барьера. Как правило, изменяется в худшую сторону осмотическое давление, а за него отвечают положительные ионы. Следовательно, клеточный барьер уже не может выполнять полноценно свои функции, что приводит к пропусканию ионов. Далее, межклеточное пространство скапливает ненужную жидкость. Оказывается, если увеличивается проницаемость гематоэнцефалического барьера, то эта межклеточная жидкость будет накапливаться в зависимости от артериального давления. То есть, чем больше оно повышается, тем скорей жидкость заполняет свободное пространство. Следствием возникновения вазогенного отека являются опухолевые новообразования в спинном мозге, микро эмболия сосудов и окклюзия.
- Интерстициальный вид отека развивается при гидроцефалии. В данном случае наблюдается нарушение оттока спинномозговой жидкости, вследствие чего повышается в значительной степени внутричерепное давление, а вода скапливается в тканях.
Симптоматика отека спинного мозга
Симптомы при отеке мозга спины могут быть 2-х видов: очаговая и стволовая.
Итак, отёк спинного мозга симптомы стволовые:
- Нарушение кровообращения.
- Изменение дыхания.
- Снижение реакций зрительного аппарата.
- Спадание возбудимости.
- Снижение рефлекторных функций.
- Утрата болевой, температурной, проприоцептивной и тактильной чувствительности.
- Вялая плегия конечностей.
- Брадикардия.
- Гипотермия.
При очаговой симптоматике наблюдается нарушение функциональности органа в месте локализации.
Причины отека спинного мозга
- Опухолевые образования.
- Высокое артериальное давление.
- Травмирование спинного мозга при переломах, сдавливании, разрывах дисков, ушибах.
- Воспалительный процесс.
- Инфицирование организма.
- Кровоизлияние.
- Интоксикация.
- Ишемическое состояние.
Лечение отека спинного мозга
- Для успешного лечения всегда изначально устраняется причина возникновения патологии.
- Далее, уменьшается объем отечности при помощи препаратов, которые нормализуют электролитный баланс. Например, «Верошпирон», «Бринальдикс».
- Назначаются лекарственные средства форсированного диуреза: «Фуросемид», «Лазикс».
- Препараты, снижающие выработку ЦСЖ: «Ацетазоламин», «Диакарб».
- Глюкокортикостероиды: «Гидрокортизон», «Кортеф», «Дексаметазол», «Дексавен». Благодаря данным препаратам можно стабилизировать эндотелий небольших сосудов и мембраны клеток.
- В качестве протекторов мембран применяются ноотропные средства: «Луцетаме», «Винпотропил», «Гаммалон», «Ноотропил», «Пирацетам».
- Для снижения отёчности и улучшения микроциркуляции крови используются активные реологические препараты: «Реополиглюкин», «Трентал», «Курантил».
- В некоторых случаях могут быть применены барбитураты, лидокаин, гиалуронидазы.
- Витаминная терапия: «Тиамин», «Аскорбиновая кислота», «Цианокобаламин», «Пиридоксин». Эти препараты ускоряют обменные процессы на клеточном уровне, кровообращение. Вследствие этого клетки насыщаются необходимым кислородом и полезными веществами.
- Если существует проблема паралича, то назначаются миорелаксанты: «Тубокурарин», «Панкуроний».
- Если патология: отек спинного мозга не поддается лечению, или имеет тяжелую степень, может применяться хирургическое вмешательство.
Категорически запрещено принимать препараты, которые расширяют сосуды, антагонисты ионов калия и осмотические диуретики. Дело в том, что при их использовании может наблюдаться симптом отдачи.
Профилактика, реабилитация, последствия
Отек спинного мозга: последствия могут носить различный характер и даже появиться патологические изменения совершенно в любом органе. Профилактические меры после лечения обязательны, потому что это позволит избежать осложнений
Так как больной будет в этот период находиться в лежачем положении, важно обеспечить искусственное мочеиспускание и обработку пролежней. Обязательно нужно заниматься и дыхательной, и физической лечебной гимнастикой
Можно применять вибромассаж и физиотерапевтические меры. Желательно направить больного в специализированный реабилитационный центр, где ему помогут восстановиться.
Проведение спинномозговой пункции
Люмбальная пункция – техника выполнения:
- Обработка антисептическим мылом, затем спиртом или йодом.
- Наложение салфетки вокруг места прокола.
- Пациент принимает необходимое положение: лежа на боку, подогнув колени, прижав голову к грудной клетке или сидя, согнув спину вперед.
- Обработка места прокола спиртом.
- Определение места прокола (у взрослых – между 2 и 3 поясничными позвонками, у детей – между 4 и 5).
- Введение местного анестезирующего средства (раствор новокаина или лидокаина).
- После 2-3 минут ожидания действия анестетика вводится игла для спинномозговой пункции. При правильном введении врач и пациент ощущают ее проваливание в область твердой мозговой оболочки.
- Извлечение мандрена, начинает течь ликвор.
- Измерение давления манометром.
- Наложение стерильной повязки на место прокола.
4 Показатели при нарушениях
Специалисты, проводящие анализ ликвора, берут в учет цвет и плотность жидкости, концентрацию белков, хлорида, глюкозы и клеток. Любые отклонения от нормы сначала перепроверяются (потому что анализ проводит специальное оборудование, которое может дать сбой)
Интерпретация и расшифровка полученных данных занимает несколько дней, хотя существуют и экспресс-обследования (при менингите, воспалениях, травмах). Экспресс-расшифровка проводится в течение нескольких часов.
Нормальный состав ликвора (рассмотрены основные показатели)
Одних изменений в составе ликвора недостаточно для постановки диагноза: должны учитываться и симптомы. Бывают случаи, когда состав нормальный, но основываясь на симптоматике врачи все равно ставят диагноз. Возможен и обратный случай – симптомов нет вообще, но по анализу явно есть отклонения (бывает на начальных стадиях заболевания).
4.1 Цвет и плотность
Цвет ликвора должен быть прозрачным, как обычная вода (именно с дистиллированной водой ликвор и сравнивают специалисты).
Изменения цвета СМЖ и возможные причины:
- желто-бурый или зеленый/серый цвет: вероятнее всего опухолевое новообразование в мозге, либо киста; иногда это указывает на гепатит или на избыточное количество введенного пенициллина (последнее актуально только для новорожденных);
- красный: обычно говорит о механической травме спинного или головного мозга, сотрясении, гематоме/кровоизлиянии;
- коричневый или темно-вишневый: обычно свидетельствует о скоплении крови в области повреждения.
Малая плотность ликвора чаще всего говорит о наличии гидроцефалии, а при высокой диагностируется травма или воспалительные заболевания оболочек мозга.
4.2 Концентрация клеток
Увеличение количества клеток это один из важнейших параметров в анализе ликвора. Он может говорить о наличии разных болезней, не только смертельных.
Возможные причины:
- активные аллергические реакции (иногда повышение количества клеток является признаком скорого появления аллергии);
- менингит любой этиологии;
- наличие злокачественных новообразований с метастазированием в оболочки мозга;
- последствия перенесенного инфаркта или инсульта мозга.
Под аллергическими реакциями подразумевают обычно системные реакции (крапивница, коллапс, анафилактоидные реакции).
4.3 Концентрация белка
Избыточное количество белка в спинномозговой жидкости может указывать на несколько заболеваний, чаще всего инфекционной/воспалительной природы.
Вид ликворной жидкости под микроскопом
Возможные причины:
- полиомиелит;
- опухолевые новообразования;
- последствия оперативного вмешательства в мозг;
- сифилитический вид паралича;
- травматическое или нетравматическое кровоизлияние в мозг;
- менингиты вирусной или бактериальной этиологии.
4.4 Концентрация хлорида
Пониженное количество хлорида (ионов Cl-) чаще всего говорит о наличии злокачественного новообразования или менингита любой этиологии.
Повышенное количество хлорида говорит о неправильной работе почек (почечной недостаточности), реже о сердечной недостаточности. Иногда это может говорить о начале развития злокачественных или доброкачественных новообразований в ЦНС.
4.6 Концентрация глюкозы
Повышенное количество глюкозы (сахара) в спинномозговой жидкости не всегда указывает на проблему: нередко всему виной суточные колебания глюкозы. В прочих случаях повышение глюкозы в СМЖ является признаком развития сахарного диабета, злокачественных новообразований, энцефалита или столбняка (если он находится в инкубационном периоде).
Низкий показатель глюкозы также опасен, и может говорить о наличии менингита вирусной или инфекционной этиологии, а также о развитии новообразования (не обязательно злокачественного) в мягкой оболочке мозга.
Возможные осложнения эпидуральной анестезии
Перфорация твердой мозговой оболочки
Встречается в 0,4-08% случаев.Диагностируется по вытеканию спинномозговой жидкости из павильона эпидуральной иглы.Важно отличать ликвор от раствора местного анестетика или физ.раствора введенного ранее.Дифференцируют по температуре.Анестетик холоднее ликвора. Тотальный спинальный блок
Массированное попадание расчетной дозы анестетика для эпидуральной анестезии в спиномозговой канал приводит к быстрому распределению к головному концу с блокадой корешков нервов отвечающих за иннервацию межреберной мускулатуры. Если блок поднимается до уровня первого грудного позвонка блокируется вся межреберная мускулатура и дыхание поддерживается одной диафрагмой.Блокируется симпатическая иннервация сердца, ритм замедляется, снижается сердечный выброс и сократимость миокарда. Эпидуральная гематома.Если при пункции перидурального пространства происходит непреднамеренное ранение сосуда, это приводит к кровоизлиянию и развитию гематомы.Существует вероятность сдавливания последней спинного мозга, с тяжелыми неврологическими последствиями. Аллергия на местные анестетики. Гнойный эпидурит. Токсическое действие местных анестетиков. Кожный зуд. Тошнота и рвота. Транзиторная задержка мочеиспускания. Артериальная гипотония. Надеюсь, теперь Вы знаете что такое эпидуральная анестезия.Прямые руки анестезиолога и отсутствие противопоказаний, часто хорошая альтернатива наркозу.
Ну и в награду короткое видео супер мастерства: катетеризация эпидурального пространства в шейном отделе.Тут и руки нужны золотые и нервы железные.Методика «потери» сопротивления.Хотя ее легко преобразовать в «воздушный пузырек»
Диагностика
Утечки спинномозговой жидкости часто ошибочно принимают за мигрень , мальформацию Киари , дизавтономию или конверсионное расстройство .
При рутинной визуализации используется МРТ головного мозга с контрастированием и сагиттальным переформатированием. : Визуализация может оценить следующее:
- Сборы субдуральной жидкости
- Улучшение мозговых оболочек
- Набухание венозных структур
- Опухоль гипофиза
- Провисание мозга
При подозрении на утечку спинномозговой жидкости для определения курса лечения можно использовать томографию позвоночника.
Другая визуализация может быть полезна при диагностике утечки спинномозговой жидкости и определении ее местоположения, обычно с помощью компьютерной томографии или МРТ . Миелограмма может быть использована для более точного определения местоположения утечки CSF пути введения красителя для дальнейшего повышения визуализации. Однако утечки спинномозговой жидкости часто не видны на изображениях.
Для пациентов с непокорным спонтанной внутричерепной гипотензии и без утечки, найденной на обычной спинальной томографии, цифровой вычитания миелографии, КТ миелографии и динамической миелографии (модифицированный обычный метод миелографии) следует учитывать, чтобы исключить CSF-венозной фистулы. Кроме того, при визуализации следует исследовать наличие гиперплотной параспинальной вены, так как это позволяет предположить наличие венозного свища в спинномозговой жидкости.
Жидкость, капающая из носа ( ринорея спинномозговой жидкости ) или ушей (оторея спинномозговой жидкости ), должна быть собрана и проверена на белок бета-2 трансферрин, который будет очень точным для определения жидкости CS и диагностики краниальной утечки спинномозговой жидкости.
Процесс проведения анализа
Обычно для получения образца ликвор берут с помощью поясничной (люмбальной) пункции. Иногда необходимо делать желудочковую (вентрикулярную) или субокципитальную (затылочную) пункцию, однако это бывает нечасто. От типа забора жидкости меняется цена процедуры; стоимость также варьируется в зависимости от места проведения и сложности исследования.

- Пациент принимает горизонтальное положение и подтягивает ноги к животу, а голову – к груди (при люмбальной пункции). При других видах – лежит или сидит.
- Нужную зону обрабатывают йодом и спиртом.
- Для обезболивания в область прокола вводят новокаин.
- Игла проходит между 3 и 4 либо 5 и 6 позвонком (при поясничной пункции), между височной, теменной и лобной костями при (желудочковой), между вторым шейным позвонком и затылочной костью (при затылочной).
- Производится забор ликвора. По тому, как жидкость вытекает, можно судить об отклонениях. В норме она выделяется каплями, при увеличении внутричерепного давления бежит стремительно. Для определения давления используют манометр.
- Игла изымается, зона прокола покрывается стерильной салфеткой.
- Пациенту на сутки назначается постельный режим.
Полученный ликвор нужно незамедлительно доставить в лабораторию.
Бизнес и финансы
БанкиБогатство и благосостояниеКоррупция(Преступность)МаркетингМенеджментИнвестицииЦенные бумагиУправлениеОткрытые акционерные обществаПроектыДокументыЦенные бумаги — контрольЦенные бумаги — оценкиОблигацииДолгиВалютаНедвижимость(Аренда)ПрофессииРаботаТорговляУслугиФинансыСтрахованиеБюджетФинансовые услугиКредитыКомпанииГосударственные предприятияЭкономикаМакроэкономикаМикроэкономикаНалогиАудитМеталлургияНефтьСельское хозяйствоЭнергетикаАрхитектураИнтерьерПолы и перекрытияПроцесс строительстваСтроительные материалыТеплоизоляцияЭкстерьерОрганизация и управление производством
Противопоказания к люмбальной пункции
Эта манипуляция для специалистов не особо сложная. Но так как есть вероятность возможных негативных последствий, существуют и свои противопоказания. Для диагностических целей берут всего 5 мл ликвора, а в сутки его образуется около 700 мл. При введению в иглу контрастного вещества около 10 мл жидкости попадает в спинномозговое пространство. Возможно попадание инфекций через иглу, а также травмируются сосуды. Исходя из вышесказанного, процедуру проводить не следует:
- при внутричерепной гематоме, ущемлении ствола мозга, его отеке, абсцессе, объемном образовании и других видоизменениях мозга;
- при травматических шоках;
- при большом поражении спинных тканей и пролежнях в месте, где делается прокол;
- при геморрагическом диатезе;
- при паталогиях спинномозгового канала и нарушении циркуляции ликвора;
- при окклюзионной форме гидроцефалии.
Одним из неприятных и часто встречающихся последствий является головная боль после спинномозговой пункции. Она нередко встречается у пациентов разного возраста. Как правило, при вставании боль усиливается, при нахождении в положении лежа наоборот уменьшается. Иглы меньшего диаметра уменьшают частоту возникновения головной боли. Зачастую симптом проходит самостоятельно и спонтанно. Также для избавления от него применяется постельный режим, обильное питье, анальгетики и кофеин.
Пункция с помощью атравматической иглы
Существует методика получения СМЖ с помощью атравматической иглы. Ее преимущество в том, что после операции остается очень маленькое отверстие в оболочках позвоночных структур. Использование этой иглы сводит к минимуму постпункционный синдром (при использовании иглы 24 G только 2% пациентов сообщают о возникновении этого осложнения).
Еще одно преимущество – проведение амбулаторной формы пункции и, следовательно, сокращение пребывания в неврологическом отделении до 3-4 часов. После процедуры рекомендуется полежать на животе около 30 минут, затем в любом горизонтальном положении в течение 3 часов. По истечении этого времени человек уходит домой. При использовании классической иглы, пациент проводит в больнице 24 часа.
Микроскопическое исследование
В цереброспинальной жидкости содержится совсем небольшое количество клеток. При этом клиническое значение среди этих клеток имеют лейкоциты. В случае наличия у пациента опухоли мозга, абсцесса или менингита количество лейкоцитов существенно увеличивается
Что касается исследования эритроцитов, то оно важно в контексте установления тяжести пациента, у которого диагностировано внутричерепного кровоизлияния.
В рамках микроскопического исследования проводится также определение характера плеоцитоза с помощью методики люминисцентной микроскопии. Для этого на стекло наносят немного спинномозговой жидкости, после чего смешивают ее с красителем. Затем данный препарат исследуют под микроскопом, чтобы обнаружить полинуклеары и лимфоциты.
Морфологическая характеристика клеток спинномозговой жидкости:
- Лимфоциты. В спинномозговой жидкости диагностируют обычно малые и средние лимфоциты. Они представляют собою клетки круглой формы с крайне узкой цитоплазмой и большим ядром. Если пациент болен туберкулезным менингитом или цистицеркозом, в жидкости обнаруживаются лимфоциты большого размера. При опухолях мозга или хроническом менингите количество лимфоцитов значительно повышается.
- Плазматические клетки. Они обнаруживаются в цереброспинальной жидкости только в случае воспаления тканей мозга. Имеют округлую форму, базофильную цитоплазму и ядро. Обнаруживают их также в жидкости, которая была взята у пациента после проведения операции.
- Гистиоциты. В норме их количество очень маленькое. Однако при туберкулезном менингите количество гистиоцитов существенно увеличивается. При этом наблюдается их раздельное или групповое расположение, а также интенсивное окрашивание их базофильной цитоплазмы. Много гистиоцитов обнаруживают у пациентов, перенесших операцию на спинном или головном мозге, при вялом воспалительном процессе и цистицеркозе.
- Макрофаги. Основная функция этих клеток состоит в поглощении и уничтожении элементов, которые попадают в цереброспинальную жидкость в случае патологического процесса. Таким образом они ее очищают от вредных элементов. В норме макрофаги должны отсутствовать. Их появление бывает спровоцировано воспалением ЦНС. Нередко увеличение макрофагов свидетельствует о положительном прогнозе для больного после проведения операции.
- Нейтрофильные гранулоциты. Обычно они появляются в жидкости после нейрохирургической операции или из-за воспаления ЦНС.
- Эозинофильные гранулоциты. Их количество значительно сокращается в случае менингита. Напротив, увеличение количества эозинофильных гранулоцитов говорит о таких болезнях, как кисты опухолей мозга (эпендимома, краниофарингиома, невринома, метастазы рак в мозге).
 Последствия после пункции спинного мозга
Последствия после пункции спинного мозга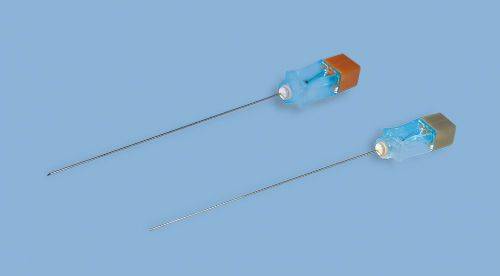 Болит позвоночник после пункции
Болит позвоночник после пункции
 Лечение и последствия компрессионного перелома позвоночника
Лечение и последствия компрессионного перелома позвоночника






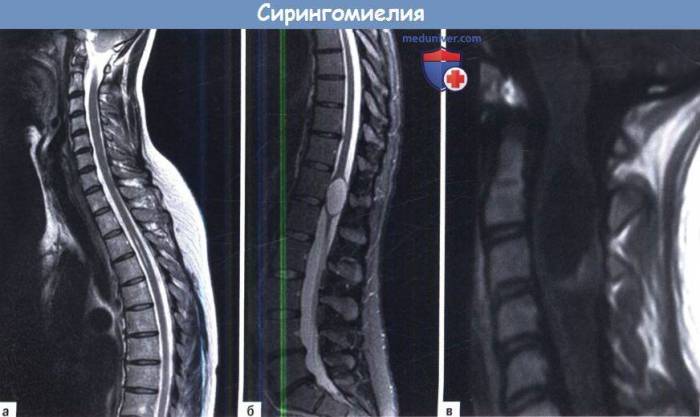 Периневральная киста крестцового отдела позвоночника последствия
Периневральная киста крестцового отдела позвоночника последствия Смещение шейных позвонков у детей до года и после. последствия и лечение
Смещение шейных позвонков у детей до года и после. последствия и лечение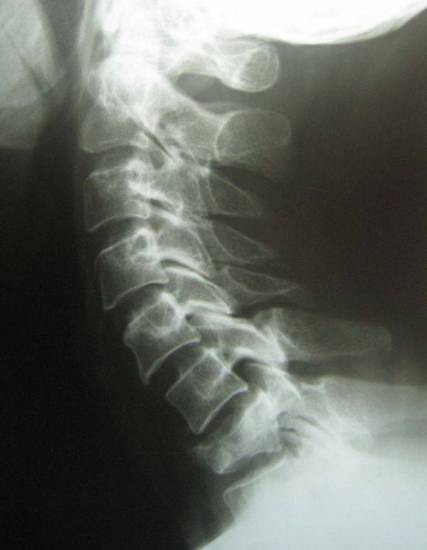 Последствия компрессионного перелома позвоночника
Последствия компрессионного перелома позвоночника Перелом крестцового отдела позвоночника последствия
Перелом крестцового отдела позвоночника последствия