Содержание
- 1 Техника оперативного вмешательства
- 2 Ощущения
- 3 Местная анестезия. Ее виды, достоинства и недостатки. Роль а.В.Вишневского в развитии метода
- 4 Что такое спинальная анестезия?
- 5 Что такое спинальная анестезия
- 6 Побочные эффекты и последствия анестезии
- 7 Показания к применению анестезии в спину
- 8 Анестетики для спинального метода обезболивания
- 9 Неблагоприятные последствия и их предупреждение
- 10 Показания и препятствия к спинальному виду обезболивания
- 11 Показания к применению спинального наркоза
- 12 2 Как делается спинальная анестезия?
- 13 Спинальная анестезия (СА) в акушерской практике
- 14 Противопоказания и предоперационная подготовка
Техника оперативного вмешательства
Спинномозговая пункция пациенту производится в положении сидя или лёжа на боку, чтобы колени были максимально прижаты к грудной клетке. Перед тем как вводится спинальная игла, кожа спины дважды обрабатывается антисептическим средством или спиртом. Не рекомендуется использовать раствор йода, так как он может попасть в подпаутинное пространство, и вызвать асептический арахноидит. После обезболивания участка пункции, при реакционном отсутствии чувствительности, вводится 0,25–0,5% раствора новокаина. Спинальные иглы для спинномозговой пункции подбираются в индивидуальном порядке. После прокалывания жёлтой спинномозговой связки, извлекается мандрен, и дальнейшее продвижение иглы доводится до прокалывания твердой спинномозговой оболочки, с целью внедрения в полостной канал позвоночника. Истечение ликвора из павильона иглы – это признак точного попадания в субарахноидальное пространство. По усмотрению хирурга также анестетик (Наропин) можно доставить парамедианным способом. Однако существует риск попадания иглы в брюшную область при малейшем отклонении от траектории движения.
Ощущения
После непосредственного введения лекарственного препарата человек плавно начинает чувствовать тяжесть в ногах или легкое покалывание. Это говорит о том, что начинает действовать введенный препарат. Через несколько минут чувствительность полностью пропадает. Перед операцией врач должен произвести пробу на предмет потери чувствительности. Если вдруг при этом человек ощутил неприятное ощущение, больше похожее на удар током, стоит немедленно сказать об этом медику.
В отдельных ситуациях может потребоваться более долгая спинальная анестезия. В данном случае на место предыдущего прокола ставится специальный инструмент – катетер, для дополнительного введения лекарства.
Местная анестезия. Ее виды, достоинства и недостатки. Роль а.В.Вишневского в развитии метода
Местная
анестезия — обратимое
устранение болевой чувствительности
в определённой части тела, вызванное
действием специальных лекарственных
средств.
В
настоящее время около 50% операций в
хирургии выполняется под местной
анестезией.
Показания к
местной анестезии определяются её
преимуществами: не требуется специальной
длительной предоперационной подготовки;
её можно применять в случаях, когда
имеются противопоказания к наркозу;
больной не нуждается в постоянном
послеоперационном наблюдении, как после
наркоза. Под местной анестезией выполняют
операции в амбулаторных условиях.
Местная анестезия показана в случаях,
когда проведение операции под интубационным
наркозом связано с большим риском для
жизни больного. К этой группе больных
относятся лица пожилого и старческого
возраста, истощённые, страдающие
дыхательной и сердечно-сосудистой
недостаточностью. В этих случаях наркоз
может быть опаснее самой операции.
Противопоказаниями для
местной анестезии:
1)
непереносимость больным анестезирующих
средств вследствие повышенной
индивидуальной чувствительности;
2)
возраст моложе 10 лет;
3)
наличие у больных нарушений психики,
повышенной нервной возбудимости;
4)
наличие воспалительных или рубцовых
изменений в тканях, препятствующих
выполнению инфильтрационной анестезии;
5)
продолжающееся внутреннее кровотечение,
для остановки которого необходима
срочная операция.
Преимущества
местной анестезии:
а)
безопасность;
б)
простота методики (не требуется участия
других лиц, наличия сложной аппаратуры);
в)
дешевизна.
Недостатки:
а)
невозможно управлять функциями организма
при обширных травматических операциях,
особенно на органах грудной полости;
б)
трудно произвести ревизию при операциях
на органах брюшной полости, так как нет
расслабления мускулатуры;
в)
не всегда можно добиться полного
обезболивания (операции в области
рубцово измененных тканей и др.);
г)
у больных с неустойчивой психикой
нежелательно сохранение сознания
во время операции.
Разновидности
местной анестезии:
а)
поверхностная (терминальная),
б)
инфильтрационная,
в)
регионарная (проводниковая)
В
клиническом течении всех видов местной
анестезии выделяются следующие стадии:
1)
введение анестезирующего вещества;
2)
выжидание (действие анестезирующего
вещества на нервные элементы тканей);
3)
полное обезболивание;
4)
восстановление чувствительности.
Виды
местной анестезии
В
медицине встречаются следующие
разновидности анестезии, отличающиеся
по некоторым признакам и сфере применения:
-
терминальная;
-
инфильтрационная;
-
регионарная;
-
внутрисосудистая.
Каждая
разновидность имеет перечень показаний
и противопоказаний, которые необходимо
учитывать при их проведении.
Что такое спинальная анестезия?
Данная методика обезболивания представляет собой регионарную потерю чувствительности у пациента. В данном случае происходит полное временное «отключение» каких-либо ощущений в зоне тела, находящейся ниже пупка. Данный вид наркоза является отличной заменой для общей анестезии. Процесс ввода пациенту спинального наркоза производится с помощью введения в спину определенного лекарственного препарата, который отключает нервы, отвечающие за болевые ощущения.
Плюсами данного способа обезболивания являются:
- минимальные кровопотери в процессе проведения операции;
- значительно понижается риск образования послеоперационных тромбов и легочной тромбоэмболии;
- снижение негативных последствий для легких и сердца;
- отсутствует тошнота и слабость;
- отсутствие болезненных ощущений в постоперационном периоде;
- возможность прямого контакта с врачом во время операционного вмешательства;
- возможность полноценно питаться после операции.
Что такое спинальная анестезия
Если необходимо на время операции лишить чувствительности нижнюю часть тела человека, делают наркоз спинномозговой. Суть этого метода заключается во введении анестетика в определенное место возле спинного мозга (в спину – от чего и стал этот метод так называться). Это субарахноидальное пространство, расположенное между мозговой оболочкой и спинным мозгом, наполненное спинномозговой жидкостью (ликвором).
Через ликвор проходит огромное количество крупных нервов, их передачу болевых сигналов в мозг и нужно заблокировать. Спинальная анестезия делается в области поясничного отдела, обезболивается участок ниже поясницы. Анестезиолог должен пройти иглой к позвоночнику, межпозвоночные связки, эпидуральный отдел и оболочку мозга и ввести подобранный анестетик.
Спинальная анестезия – техника проведения
Для проведения этого метода анестезии используется специальная (спинальная) очень тонкая игла, шприц и подобранный анестетик. Очень важным моментом является правильное положение пациента
На этом акцентируют внимание при эпидуральном и спинальном обезболиваниям, чтобы избежать неудачных проколов. Техника спинальной анестезии:
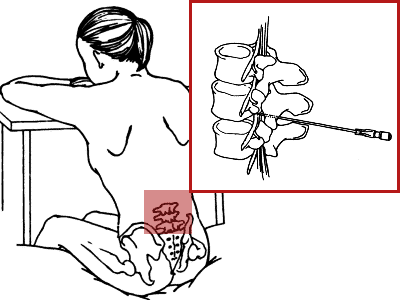
- наркоз в позвоночник делают в таком положении: больной находится в сидячем положении (нужно согнуть спину, прижать к груди подбородок, руки в локтях согнутые) или лежит на боку. Сидячая поза предпочтительней, спинальная зона лучше просматривается. Необходима полная неподвижность, чтобы избежать осложнений при спинальном наркозе;
- прежде чем провести наркоз в спину, врач пальпацией определяет оптимальное место для укола (зона между 5,4 и 3 позвонками);
- чтобы избежать инфицирования или заражение крови, специальными средствами обрабатывается место, где будет проводиться субдуральная анестезия, все должно быть полностью стерильно;
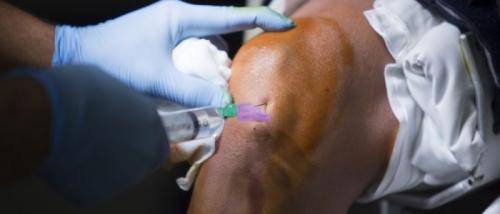
- проводится местное обезболивание в области введения спинальной иглы;
- игла для данной процедуры отличается длинной (около 13 см) и маленьким диаметром (около 1 мм), поэтому в некоторых случаях местное обезболивание не делают;
- игла вводится очень медленно, проходит все слои кожи, эпидуральный слой, твердую мембрану оболочки спинного мозга. При входе в субарахноидальную полость движение иглы останавливают и из нее достают мандрен (проводник, закрывающий просвет иглы). Если действие проведено правильно, из канюли иглы истекает ликвор;
- вводится анестетик, игла извлекается, место введения закрывают стерильной повязкой.
Сразу после введения препарата пациент может испытывать побочный эффект: покалывание в нижних конечностях, разливающееся тепло, длиться оно незначительное время это естественное действие анестезии. В отличие от эпидуральной (полчаса) абсолютное обезболивание при спинномозговой анестезии наступает через 10 минут. Вид препарата определяет срок действия анестезии и зависит от времени, сколько будет длиться операция.
Препараты для спинальной анестезии
Нейроаксиальная анестезия проводится различными препаратами: местными анестетиками и адъювантами (добавками к ним). Распространенные препараты для спинномозговой анестезии:
- лидокаин. Подходит для непродолжительных операций. Используется в сочетании с фентанилом, в течение от 30 до 45 мин. обеспечивает десятый уровень блока;
- прокаин. Препарат короткого срока действия. Используется 5% раствор. Для усиления блокады комбинируют с фентанилом;
- бупивакаин. Отличие – относительные показатели действия. Срок уровня блокады до часа, возможно использование более высоких доз (от 5 мг и выше);
- наропин. Применяется при длительных операциях. Спинномозговой наркоз можно делать 0,75% раствором (3-5 часов действия) и 1% (4-6 часов);
- адъюванты: адреналин (удлиняет время блока), фентанил (усиливает анестетический эффект);
- в некоторых случаях в качестве добавки применяют морфин или клофелин.
Побочные эффекты и последствия анестезии
По сравнению с общей анестезией, регионарное обезболивание оказывает куда меньшее действие на организм. Поэтому осложнения при проведении спинальной анестезии встречаются очень редко.
Риск развития осложнений определяется такими факторами, как тяжесть и тип заболевания, наличие сопутствующих патологий, общее состояние больного, вредные привычки, возраст.
Важно понимать, что абсолютно все процедуры в анестезиологии (например, переливание крови, инфузии («капельницы»), установка в центральную вену катетера и так далее) несут в себе риск. Однако это вовсе не означает того, что развития осложнений нельзя избежать
К возможным нежелательным эффектам и осложнениям относятся:
- Головные боли. По окончании анестезии и операции человек начинает активно двигаться, что может спровоцировать головные боли. Данный побочный эффект наблюдается в 1% случаев. Как правило, боль проходит самостоятельно в течение одного дня. При появлении головной боли в послеоперационном периоде следует измерить артериальное давление и действовать, исходя из его показателей. При нормальном АД рекомендуется соблюдать постельный режим и пить много жидкости (допустимо употребление кофе и чая). При очень сильной головной боли (что бывает крайне редко) стоит обратиться к медицинскому персоналу.
- Снижение артериального давления. Может быть вызвано действием спинальной анестезии, наблюдается недолго. Для повышения давления назначается обильное питье и внутривенное введение растворов. Данный побочный эффект встречается у 1% пациентов.
- Боль в спине (в районе инъекции). Лечения, как правило, не требует. Проходит самостоятельно в течение первого дня. Если боль приносит ощутимый дискомфорт, можно принять Диклофенак или Парацетамол. Если боль становится очень сильной, нужно обратиться к медперсоналу.
- Задержка мочеиспускания. Иногда (преимущественно у мужчин) в первый день после операции наблюдаются трудности с мочеиспусканием. Обычно данное явление не требует специального лечения. Тем не менее, при серьезных трудностях с мочеиспусканием лучше обратиться к дежурной медсестре.
- Неврологические расстройства. Встречаются крайне редко (меньше чем в 1 случае из 5000). Представляют собой потерю чувствительности, стойкую мышечную слабость и/или покалывания, сохраняющиеся более 24 часов.

- Не пить и не есть за 6-8 часов до оперативного вмешательства.
- Не курить в течение 6 часов перед операцией.
- Не красить ногти и не наносить косметику перед операцией.
- Удалить контактные линзы и съемные зубные протезы. При наличии глазных протезов стоит предупредить об этом анестезиолога.
- Снять кольца, цепочки, серьги и прочие украшения. Для верующих допускается оставление простого нательного крестика, но не на цепочке, а на тесьме.
Несоблюдение перечисленных правил увеличивает риск развития осложнений.
Важно, чтобы врач-анестезиолог знал обо всех хронических заболеваниях пациента, перенесенных травмах и операциях, непереносимости каких-либо препаратов, аллергических реакциях. Если в течение последнего времени больной принимал лекарственные средства, об этом тоже нужно сообщить доктору
Все эти сведения могут оказаться полезными для предупреждения осложнений спинальной анестезии.
Накануне оперативного вмешательства желательно отдохнуть, выспаться, успокоиться и провести какое-то время на свежем воздухе. Это поможет настроиться на позитивный лад, облегчит проведение операции и ускорит восстановление после нее.
Показания к применению анестезии в спину
Общая анестезия применяется при серьезных хирургических вмешательствах, при больших объемах стоматологического лечения (установка нескольких имплантатов, множественное удаление зубов и т.д.). В таких случаях местную анестезию не применяют из-за небольшой продолжительности эффекта.
Другими показаниями к проведению общей анестезии может стать:
- аллергия на местноанестезирующие средства;
- возникновение рвотного рефлекса при проведении стоматологического лечения;
- наличие панического страха перед стоматологическим лечением.
Что касается местной спинальной анестезии, то ее назначают при проведении операций в области ниже пупка (за исключением частичной или полной ампутации нижних конечностей).
К показаниям спинального метода обезболивания относятся:
- необходимость снижения болевой чувствительности при операциях на нижних конечностях и промежности;
- необходимость уменьшения риска удушья либо тромбоза глубоких вен при операциях на нижних конечностях (например, при переломе шейки бедра у пожилого пациента);
- наличие острых и хронических заболеваний легких;
- ишиас седалищного нерва;
- корешковый синдром (в поясничном, грудном и шейном отделах позвоночника)
- необходимость снижения мышечного тонуса при операциях на тонком кишечнике (это облегчает работу хирурга);
- необходимость расслабления гладкой мускулатуры в стенках кровеносных сосудов у людей с умеренной сердечной недостаточностью (исключение – пациенты с артериальной гипертензией или стенозом сердечных клапанов).
Часто спинальная анестезия применяется при кесаревом сечении, ручном отделении плаценты, оперативном изгнании плода естественным путем. При данном типе обезболивания вероятность воздействия препаратов на младенца сводится к минимуму. Кроме того, спинальная анестезия позволяет женщине остаться в сознании, услышать первый крик ребенка, а сразу после родов перейти в общую палату.
Случается и так, что спинальной анестезии не удается полностью избавить роженицу от боли при кесаревом сечении. В таком случае пациентка переводится на общий наркоз.
Видео: «Различия между спинальной и эпидуральной анестезии»
Анестетики для спинального метода обезболивания
При спинальной анестезии применяют местные анестезирующие средства и препараты, помогающие повысить результативность обезболивания (адъюванты). Теоретически можно использовать любой местный анестетик, однако на упаковке должно быть указание о возможности его введения в субдуральное пространство.
Важной характеристикой средства для анестезии является баричность, то есть соотношение его плотности к плотности спинномозговой жидкости. По этому параметру принято выделять гипобаричные, изо- и гипербарические препараты
Гипобарические средства имеют меньшую плотность и потому анестезия может распространяться выше места пункции — 0,5% лидокаин, 0,25% бупивакаин.
Изобарические анестетики распределяются равномерно в разные стороны — 0,5% бупивакаин, 2% лидокаин при условии совпадения плотности ликвора и раствора. В некоторых случаях происходит незначительное увеличение плотности ликвора, что может повлечь непредсказуемые эффекты, когда анестетик начнет действовать как гипобарический.

В странах постсоветского пространства традиционно используют лидокаин разной концентрации и бупивакаин. Лидокаин по праву считается золотым стандартом среди местных обезболивающих средств. Он дает умеренный по продолжительности период анестезии, может вводиться в изобарическом или гипербарическом виде.
Бупивакаин наиболее распространен в мире. Он выгодно отличается от лидокаина большей длительностью анестезии и не требует применения высоких доз. Используется в виде изо- и гипербарического растворов.
Адъюванты — это специальные добавки к спинальному обезболиванию, которые применяет весь цивилизованный мир, в то время как анестезиологи наших широт сталкиваются с существенной проблемой — запрет на введение отдельных препаратов в спинномозговой канал. В качестве адъювантов используются морфин, фентанил, клофелин и адреналин. Последний разрешен к введению в странах СНГ, однако он небезопасен.
Классическим адъювантом считается морфин, который обеспечивает длительное обезболивание, распространяющееся и на послеоперационный период, что, собственно, и является целью введения препарата. Продолжительность послеоперационного обезболивания может составлять до суток, но следует учитывать побочные эффекты, которые усиливаются при использовании больших объемов препарата.
В случае спинального применения морфин может спровоцировать тошноту и рвоту, урежение пульса, зуд, угнетение коры головного мозга, задержку мочи, обострение герпесвирусной инфекции. Учитывая эти эффекты, морфин должен применяться в минимальном количестве для обеспечения нужного действия, а за пациентом следует тщательно наблюдать на протяжении суток.
Фентанил в качестве адъюванта выбирается наиболее часто. Он вызывает быстрый эффект анальгезии продолжительностью до 3 часов, а в послеоперационном периоде действует еще до 4 часов, позволяя прооперированному привыкнуть к боли по мере разрешения анестезии. Побочным действием считается угнетение дыхания и пульса при превышении дозировки.
Клофелин, в отличие от перечисленных выше адъювантов, блокирует все виды чувствительности, а не только болевую, оказывает седативное действие, но не угнетает дыхательный центр. Он используется для удлинения времени действия анестетиков, в качестве побочных эффектов выступают гипотония и сухость во рту.
Адреналин считается адъювантом, однако безопасность и целесообразность его использования при спинальной анестезии ставятся под сомнение. Препарат не предотвращает гипотонию, а в редких случаях и сам способен ее спровоцировать. Описаны случаи ишемического повреждения дистальных отделов спинного мозга, что подталкивает анестезиологов отказаться от использования адреналина.
Неблагоприятные последствия и их предупреждение
Качество и безопасность спинального обезболивания зависят от опытности и квалификации врача, индивидуальной чувствительности пациента к препаратам и строения его позвоночника
Для предупреждения опасных осложнений важно четко соблюдать последовательность этапов техники обезболивания, действовать не спеша и аккуратно, чтобы не спровоцировать травму твердой оболочки мозга, сосудов, спинного мозга и нервных корешков.
Одним из опаснейших осложнений спинальной анальгезии считается коллапс, возможность которого вполне можно предугадать и попытаться предупредить во многих случаях, однако иногда он развивается неожиданно для врача. Причинами коллапса могут быть:
- Травма твердой оболочки спинного мозга;
- Попадание препарата-анестетика в субарахноидальное пространство.
Коллапс более характерен для пациентов со сниженным объемом циркулирующей крови, ослабленных и пожилых. Перемена положения тела оперируемого на бок из позы на спине вполне может вызвать тяжелую гипотонию.
В числе серьезных осложнений — острые расстройства кровообращения, при которых нужно как можно быстрее опустить головной конец стола несколько вниз, начать введение кровезамещающих растворов, эфедрина, норадреналина. Часто требуется искусственная вентиляция легких (при гипотонии).
В послеоперационном периоде следствием спинальной анестезии могут быть:
- Гнойные и септические осложнения со стороны спинномозгового вместилища — эпидурит, менингит, требующие активной антибиотикотерапии и дренирования гнойников;
- Эпидуральные гематомы при травмировании сосудов или перемещении катетера, особенно у пациентов с расстройствами гемокоагуляции, что чревато компрессией сгустками крови спинного мозга с неврологическими нарушениями, болевым синдромом (проводится нейрохирургическая операция);
- Головные боли вследствие снижения внутричерепного давления — назначается постельный режим, обильное питье и введение растворов глюкозы и натрия хлорида в вену.
Неблагоприятные последствия могут быть связаны с всасыванием препаратов для анестезии в кровоток. Оно может проявляться по-разному: гипотония и брадикардия либо гипертензия с ускорением пульса. Возможны головокружения, возбуждение, дрожь, судорожные сокращения мышц, угнетение стволовых отделов мозга. В тяжелых случаях возможен коллапс и остановка сердца, дыхания, судорожный синдром.
В случае тяжелого резорбтивного действия проводятся реанимационные мероприятия и интенсивная терапия, налаживается вентиляция легких, вводятся гормоны, барбитураты.
Показания и препятствия к спинальному виду обезболивания
Показания к спинальной анестезии связаны с необходимостью полного обезболивания ниже места введения анестетика:
- Вмешательства на содержимом брюшной полости;
- Операции гинекологического и урологического профиля;
- Оперативное родоразрешение путем кесарева сечения;
- Вмешательства на промежности, ногах.
Абсолютными противопоказаниями являются:
- Длительные операции на грудных полостях;
- Воспалительные изменения в коже и мягких тканях в зоне пункции;
- Деформации и другие анатомические изменения позвоночного столба;
- Перенесенные ранее травмы или заболеваниях центральной нервной системы;
- Выраженная гипокоагуляция из-за риска кровотечений;
- Шоки;
- Гиперчувствительность к местным анестетикам;
- Категорический отказ пациента от данного вида анестезии;
- Отсутствие условий и оборудования для полноценного наблюдения за состоянием оперируемого при анестезии и лечения возможных осложнений;
- Введение гепарина и других кроверазжижающих средств в ближайшие 12 часов.
Относительными препятствиями считаются:
- Сильное истощение больного;
- Субкомпенсированная недостаточность сердца и сосудов, некоторые виды пороков клапанов и аритмий (полная АВ-блокада, стеноз митрального клапана);
- Лечение гепарином более 12 часов назад;
- Кровопотеря и гиповолемия;
- Психоэмоциональная нестабильность пациента;
- Психическия патология, олигофрения, низкий уровень интеллекта, затрудняющие адекватный контакт с оперируемым;
- Ситуации, когда невозможно точно прогнозировать длительность операции, и возможность расширения объема вмешательства;
- В акушерстве — респираторный дистресс-синдром, пороки развития или внутриутробная гибель плода.
Показания к применению спинального наркоза

Данный вид анальгезии употребляется в случае противопоказаний для применения общего наркоза или когда проведение операции занимает непродолжительное время. Имеет широкий спектр применения, в который входят практически все виды хирургического вмешательства, проводимые ниже поясничного отдела позвоночника – в нижней трети брюшной полости, а также на нижних конечностях:
- восстановление нормального функционирования мочевыделительной системы;
- коррекция некоторых патологий репродуктивных органов у женщин и мужчин;
- устранение аппендицита – воспаления червеобразного отростка слепой кишки (за исключением перфоративных форм, осложненных перитонитом брюшины);
- устранение паховых грыж;
- восстановление целостности костной ткани ног после различных травм;
- флебэктомия (удалением варикозных вен).
Еще один вид операций, часто проходящих под эпидуральным наркозом – кесарево сечение. Анальгезия снижает риски отрицательных последствий наркозной интоксикации как для матери, так и для ребенка.
2 Как делается спинальная анестезия?
Как долго и как делают спинальную анестезию? Начать нужно с того, куда именно вводят лекарственные препараты. Вводит их врач в субарахноидальное пространство спинного мозга, так как именно здесь локализуются нервные ответвления, блокировка которых предотвращает болевые ощущения.
В большинстве случаев пункционный прокол делают между 2 и 5 поясничными позвонками. Предпочтительным местом является пространство между 2 и 3 позвонками. На итоговый выбор места прокола влияет анамнез пациента, в частности наличие болезней позвоночника, предыдущих операций на нем или травм.
Подготовка к проведению спинальной анестезии
Сколько по времени длится проведение спинального обезболивания? Обычно эта процедура занимает не более 15 минут.
2.1 Что чувствует пациент?
Больно ли во время проведения спинальной анестезии? Частый вопрос пациентов, которым предстоит данная процедура. На самом деле в большинстве случаев особо болезненных ощущений во время процедуры пациент не испытывает.
Возможен легкий дискомфорт, который достаточно быстро (в течение нескольких минут) полностью проходит. После проведения спинального обезболивания ощущается покалывание в ногах.
Несмотря на то, что это вполне обычное состояние, расскажите о своих ощущениях анестезиологу, даже в том случае, если с легкостью можете их терпеть. Обращаясь к специалисту, не меняйте положения тела и не поворачивайте голову: во время манипуляции вы должны оставаться неподвижными.
2.2 После спинальной анестезии: самочувствие, ощущения
После процедуры возможны различные дискомфортные ощущения. Большое количество пациентов жалуется на то, что первое время болит голова или спина. Как правило, боли умеренные, и не требуют принятия медикаментозных средств.
Иглы для спинальной анестезии при беременности
Когда можно вставать пациенту – решает наблюдающий врач. Самостоятельные попытки встать чреваты последствиями, поэтому принимая такое решение пациент должен предварительно спросить разрешения у врача.
И на будущее нужно следовать всем рекомендациям врача, дабы избежать или минимизировать риски послеоперационных осложнений (связанных как с самой операцией, так и с проведенной анестезией).
2.4 Возможные последствия
Обычно спинальная анестезия проходит достаточно гладко и без каких-либо осложнений. Тем не менее, риск развития побочных эффектов все же есть.
Чаще всего наблюдаются следующие нежелательные явления:
- Головные и спинные боли, боли в нижних конечностях (шанс развития – около 1%). Проходят обычно самостоятельно, без необходимости в приеме медикаментов.
- Падение артериального давления (шанс развития – около 1%). Эффект устраняют с помощью введения специальных препаратов внутривенно и обильным питьем.
- Задержка мочеиспускания (шанс развития – менее 1%). Не требует никакого лечения, проходит в течении суток самостоятельно.
- Неврологические расстройства (нарушения чувствительности, онемение, мышечные слабости или судороги). Возникают очень редкое (примерно в 0,01% случаев). Тактика их лечения зависит от тяжести и определенных нюансов, поэтому заблаговременно расписать тактику действий не представляется возможным.
Спинальная анестезия (СА) в акушерской практике
В настоящее время метод СА очень часто применяется при родовспоможении. Местная анестезия при родах обладает рядом преимуществ, в сравнении с общим наркозом при операции кесарева сечения. Спинальная анестезия при кесаревом сечении лишена таких неприятных осложнений, как аспирация желудочного содержимого, интубационных трудностей в трахеи и т. д. Немаловажным показателем является то, что при спинальной анестезии при кесаревом сечении коэффициент риска летального исхода значительно снижет, чем при регионарном и/или общем наркозе. Кроме того, после операции кесарева сечения под СА, новорожденные (по шкале Апгара) менее подвержены депрессии дыхания.
У будущих мам может возникнуть вопрос, опасен ли наркоз в позвоночник при операции? Последствия, осложнения и дальнейшее послеоперационное лечение полностью зависят от индивидуальных физиологических особенностей роженицы и квалификации обслуживающего медперсонала. Какие же подводные камни можно ожидать в послеоперационный период? Прежде всего, не следует опасаться за здоровье ребенка. Любой квалифицированный специалист проведет оперативное вмешательство максимально качественно без угрозы здоровья малыша. Что касается женского организма, то медицинские работники готовы к «встрече» со следующими проблемами:
- Свести до минимума риск инфекционного заражения, соблюдая строгие правила асептики.
- Возникающие сильные головные боли после спинальной анестезии – это результат снижения тонуса гладкой мускулатуры в стенках кровеносных сосудов, ведущих к ухудшению кровоснабжения. В этом случае предусмотрено терапевтическое лечение, повышающее или понижающее артериальное давление. Сколько будет длиться постпункционная головная боль, зависит от физиологии и сопутствующих клинических состояний пациента.
- Поскольку вегетативные нервные волокна пояснично-крестцовой зоны восстанавливаются в последнюю очередь, пациенты жалуются на задержку мочеиспускания. Однако при переполненном и болезненно растянутом мочевом пузыре требуется соответствующее лечение – катетеризация.
Особую опасность представляет так называемый тотальный спинальный блок, лечение которого требует максимального внимания и собранности специалистов. Патология возникает в результате неправильного интератекального введения анестезирующего средства. У пациента возникает потеря чувствительности или слабость в руках и ногах, появляется затрудненность дыхания и даже возможна потеря сознания. Стоит хоть сколько-нибудь промедлить и вовремя не начать реанимационные мероприятия, человека ожидает летальный исход. Алгоритм медицинских действий неотложной помощи при тотальном спинальном блоке:
- Реанимационные мероприятия сердечно-лёгочной системы.
- Искусственная вентиляция лёгких 100% кислородом.
- Немедленное введение внутривенной инфузионной нагрузки, чтобы избежать остановки сердца.
- Искусственная вентиляция проводится до полного разрешения проблемы.
Таким образом, подводя итоги из повседневной клинической практики, можно констатировать, что спинальный наркоз, как вид регионарной анестезии, имеет как и безусловные преимущества, так и определенные недостатки перед общим обезболиванием при оперативном вмешательстве. Стоит отметить, что регионарное обезболивание – это вид медицинского искусства, который, к сожалению, не многим анестезиологам доступен. Поэтому свободный выбор анестезирующего средства должен оставаться за пациентом.
Противопоказания и предоперационная подготовка
Местная спинномозговая анестезия проводится ниже грудной диафрагмы, и лишь в том случае, когда существуют объективные причины, исключающие общий наркоз.
К относительным противопоказаниям осуществления оперативного вмешательства относятся:
- сердечная недостаточность и ишемия сердца;
- гиперчувствительность нервной системы;
- головная боль;
- септические состояния;
- гиповолемия;
- кахексия.
Абсолютные противопоказания к спинальной анестезии:
- психические заболевания;
- воспалительная патология в зоне пояснично-крестцового отдела позвоночника; некоррегированная гиповолемия;
- гнойные заболевания кожи в поясничной зоне;
- тяжелая форма анемии;
- ярко выраженный кифоз, сколиоз и прочие аномальные состояния позвоночника; внутричерепная гипертензия;
- аллергическая реакция на местные анестетики.
Кроме того, спинальную анестезию не рекомендуется проводить людям с хроническими заболеваниями сердечно-сосудистой системы, больным сахарным диабетом, пациентам старше 65 лет, и людям с гипертонической патологией.
Перед началом операции необходима психогенная подготовка пациента. За полчаса до оперативного вмешательства, чтобы купировать боль в спине, человеку внутримышечно вводятся наркотические, антигистаминные и седативные фармакологические средства. Как правило, подкожный укол в спину – это 20% раствор кофеина и 0,05% раствор дигидроэрготамина, который усиливает венозный возврат в кровяных сосудах.
 Спинальная анестезия: отзывы, особенности, возможные последствия
Спинальная анестезия: отзывы, особенности, возможные последствия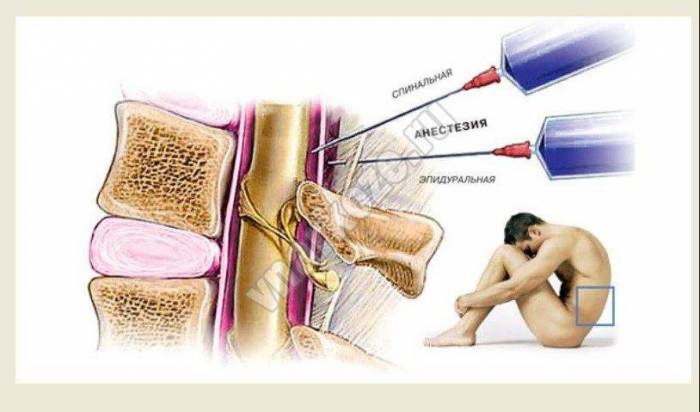 Спинальная анестезия
Спинальная анестезия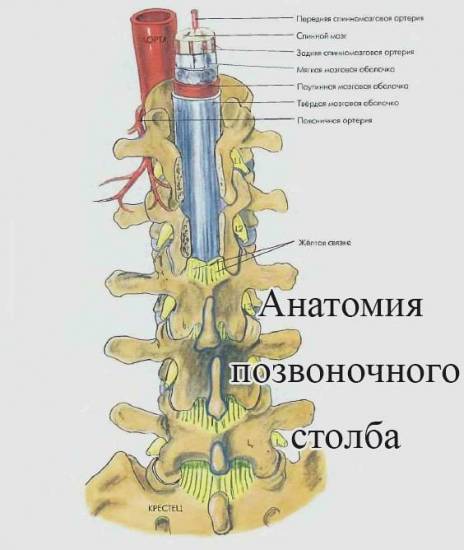 Спинальная анестезия у детей
Спинальная анестезия у детей







 Спинальная анестезия при кесаревом сечении
Спинальная анестезия при кесаревом сечении Эпидуральная и спинальная анестезия при кесаревом: в чем отличие?
Эпидуральная и спинальная анестезия при кесаревом: в чем отличие? Алезан крем для суставов: действие, показания и противопоказания, состав, отзывы
Алезан крем для суставов: действие, показания и противопоказания, состав, отзывы Что такое спинальный наркоз
Что такое спинальный наркоз