Содержание
Диагностика
Лечением патологии занимается ортопед-травматолог. Он проведет визуальный осмотр пациента, протестирует походку, тонус, силу мышц и объем движений нижних конечностей и суставов таза. Далее проводятся расширенные исследования и обязательно – рентген.
Диагностика воспаления подвздошно-крестцового сустава проводится при помощи общего осмотра, при котором отмечаются болевые симптомы, ограниченность в движениях, а также изменение осанки (например, сколиоз). Дополнительно проводятся исследования с целью уточнения диагноза:
- Рентгенография.
- Радиография.
- Компьютерная томография.
- МРТ.
- Анализ крови.
- Обследование заболевания, из-за которого возник сакроилеит.
Радиологические признаки сакроилеита
Радиологическое исследование является основным методом диагностики сакроилеита. Данный метод основывается на прохождении через человеческий организм гамма-излучения, получаемого в рентгеновской трубке. При этом ткани организма способны поглощать часть этого излучения, благодаря чему на специальной пленке формируется изображение, которое отражает состояние и взаимоотношение плотных костных структур.
В клинической практике на данном принципе основываются следующие методы исследования:
- Простая радиография. При простой радиографии через определенную область человеческого тела пропускается небольшое количество рентгеновского излучения, которое фиксируется специальной пленкой, на которой формируется негативное изображение. Является дешевым и довольно безопасным методом исследования.
- Компьютерная томография. При выполнении компьютерной томографии рентгеновское излучение, проходящее через человеческий организм, фиксируется не пленкой, а специальным компьютерным датчиком. Это позволяет провести дальнейшую цифровую обработку изображения и получить большую детализацию. Однако данный метод является более дорогим и предполагает несколько большую дозу облучения, чем простая радиография.
Радиологическое исследование позволяет выявить следующие признаки сакроилеита:
- сужение суставной щели крестцово-подвздошного сустава вплоть до полного ее отсутствия;
- неровность, размытость контуров суставных поверхностей костей;
- уплотнение костной ткани;
- наличие эрозий и субхондрального склероза (замещение нормальной ткани на соединительную в области под суставным хрящом) в обеих сочленяющихся костях (II — III рентгенологические стадии по классификации Kellgren);
- при гнойном сакроилеите отмечается расширение суставной щели и умеренный остеопороз (снижение плотности костной ткани) суставных отделов крестца и подвздошной кости.
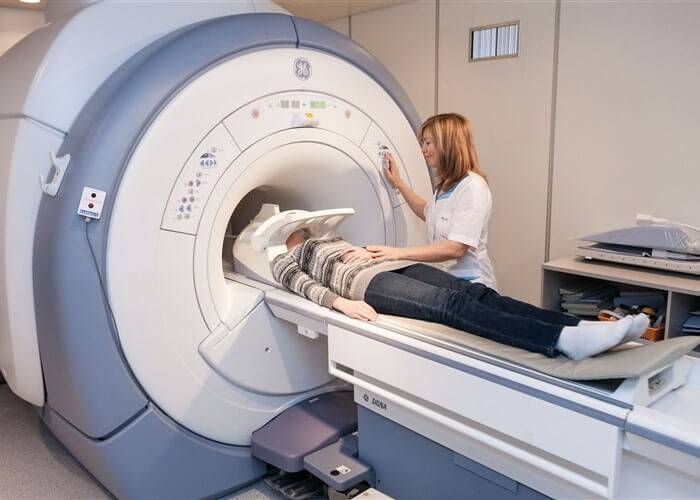
Магнитно-резонансная томография
Магнитно-резонансная томография также относится к радиологическим методам исследования, однако в ее основе лежит совершенно другой принцип действия. Изображение формируется путем улавливания волн, излучаемых протонами водорода, которые изменяют свою ориентацию в сильном магнитном поле.
Таким образом, при данном методе будут лучше видны мягкие ткани и ткани, содержащие большое количество воды, а не костные структуры, как при рентгеновском исследовании.
Магнитно-резонансная томография позволяет выявлять жировые изменения костного мозга вблизи области воспаления, а также позволяет лучше изучить суставные хрящи. Кроме того, данный метод позволяет визуализировать воспалительные очаги в сухожилиях и связках, а также в толще мышц.
Лабораторный анализ
Лабораторная диагностика позволяет определять общее состояние организма, видеть степень вовлечения внутренних органов, а также активность воспалительного процесса.
При сакроилеите выявляются следующие изменения в лабораторном анализе крови:
- увеличенное СОЭ (скорость оседания эритроцитов), что свидетельствует об активном воспалительном процессе;
- увеличенное содержание С-реактивного белка (белок острой фазы воспалительной реакции);
- увеличение количества лейкоцитов в общем анализе крови (более 9000 в кубическом миллиметре);
- обнаружение в крови антител к конкретному микроорганизму (характерно для специфических сакроилеитов).
Выявление аутоантител при сакроилеите в большинстве случаев не применяется, так как большая часть ревматологических патологий, вызывающих поражение крестцово-подвздошного сустава, являются серонегативными, то есть они не вызывают повышения уровня определяемых иммуноглобулинов в сыворотке крови.
Методы лечения
На первых этапах прогрессирования патологии больные редко обращаются к специалисту из-за слабой выраженности сакродинии. В основном люди решаются пойти к вертебрологу только после появления сильных болей, когда болезнь переходит на 2 или 3 стадию. Наличие в организме опасных инфекций или скопление гнойных выделений при запущенных случаях патологии усложняет процесс лечения.
Курс терапии начинается с устранения фоновых заболеваний или последствия травм. Параллельно больной получает антибактериальные препараты, анальгетики и НПВС (нестеройдные противовоспалительные средства). После исчезновения причины развития патологии воспаление постепенно затухает. В период ремиссии рекомендуются занятия лечебной гимнастикой и массаж. Основные методы лечения сакроилеита 2−3 стадии:
- Устранение возбудетелей инфекционных заболеваний. Для этого больному назначается целый комплекс различных лекарственных средств.
- Вправление поврежденных суставов, если сакроилеит возник на фоне серьезного травмирования сустава.
- При развитии корешкового синдрома или опоясывающем типе боли курс лечения дополняется анирадикулитной и противовралгической методиками.
- Для снижения выраженности болевого синдрома назначаются НПВС. Компоненты этих средств воздействуют на пораженную ткань со всех сторон: купируют воспалительный процесс и уменьшают боль.
- При образовании гнойного типа заболевания в обязательном порядке нужно принимать антибиотики.
- Прием моноклональных анител и цитостатиков.
- Если поражение произошло из-за аутоиммунных патологий, то выписываются лекарства для устранения развития обострений при красной волчанке. Лечение проводится консервативно.
- Для быстрого устранения болезненных ощущений рекомендуются процедуры электрофореза с Гидрокортизоном. Подобные методики используются при неинфекционном сакроилеите.
Сакроилеит — что это такое?
Известно, что у нас в организме есть сакральная кость. Это крестец, который является массивной опорой всего позвоночника — эта опора прочно «заякорена» в середине таза, замыкая тазовое кольцо. И вот сакроилеит – это воспаление связок, которые соединяют крестец с подвздошными тазовыми костями.
По сути дела, существует пара крестцово – подвздошных сочленений, которые представляют собой два тугоподвижных сустава. Поэтому возможен как правосторонний, так и левосторонний сакроилеит. Кроме того, возможно и появление воспаления с двух сторон. Крестцово – подвздошные связки являются прочнейшими связками нашего тела. Конечно, и они могут воспаляться. Но почему о болезнях других связок известно гораздо больше (ахиллово сухожилие, крестообразные связки коленного сустава), чем о патологии самых мощных связок организма?
Да просто потому, что диагноз сакроилеита скрыт, никогда не «выпячивается», и у врачей почти не бывает пациентов с таким самостоятельным диагнозом. Чаще всего, таких больных можно найти в клинике заболеваний соединительной ткани, и лечатся они у врача, который называется ревматологом.
Говоря простым языком – сакроилеит может приводить к болям в нижней части спины и в пояснице. По каким причинам развивается воспаление крестцово – подвздошных суставов?
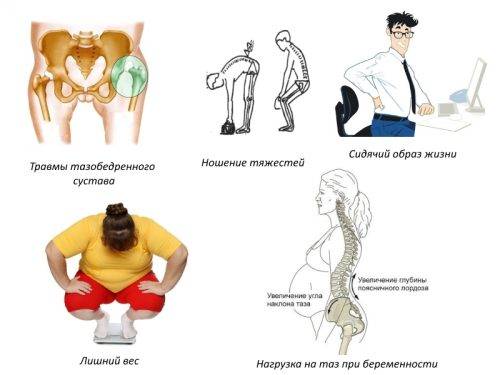
Причины возникновения болезни
Как и любое воспаление, сакроилеит может быть первичным, или вторичной природы.
Первичный сакроилеит «рожден на месте», и возникает из – за проблем с крестцом, тазовыми костями и их связками. Это может быть травма (переломы крестца и тазового кольца, разрывы связок), при развитии опухоли, которая находится непосредственно в области сустава.
Вторичные сакроилеиты значительно разнообразнее. Их значительно больше, поскольку в данном случае воспаление связок является симптомом. Наиболее часто встречаются следующие причины заболевания:
- Болезнь Бехтерева, или анкилозирующий спондилоартрит. Это системное заболевание, которое поражает мелкие суставы осевого скелета – позвоночника. Грубо говоря, он со временем «окостеневает», и теряет подвижность. Кроме этого, могут поражаться различные внутренние органы. Это заболевание на ранних стадиях проявляется сильными болями в спине, особенно по ночам, поэтому больные часто ночью предпочитают погулять. Болеют преимущественно мужчины, а причина связана с наследственными генетическими расстройствами, в результате которых образуются антитела к тканям собственного организма.
- Ревматоидный артрит. Также является аутоиммунным заболеванием, но для него характерно поражение мелких суставов, которые находятся у человека в стопах и в кистях. Поражать крупные суставы эта патология «не любит», но в некоторых случаях ревматоидный артрит нельзя исключить из причин.
- Псориаз, а точнее – псориатический артрит. Его коварство в том, что он может поражать суставы, а на коже будут лишь минимальные высыпания. У каждого 20 – го пациента с псориатическим артритом существует и псориатический аутоиммунный сакроилеит.
- Аутоиммунные энтеропатии. Изначально существуют воспалительные и микробные заболевания кишечника, с которыми организм борется. Но вследствие схожести микробных антигенов с тканями собственного организма, иммунитет «обманывается», и начинается воспаление собственных суставов, лежащих близко к кишечнику. Чаще болеют пациенты с язвенным колитом, болезнью Крона.
- Вторичные посттравматические иммунные сакроилеиты. Вначале было указано, что травма – это причина первичного воспаления. Это так, но если проходит время, отведенное для его угасания, а оно становится постоянным (хроническое течение с ремиссиями и обострениями), то это воспаление можно считать вторичным, с аутоиммунным компонентом.
- Инфекционные болезни. Есть специфические возбудители, которые проявляют высокую избирательность к соединительной ткани, в том числе (клещевой боррелиоз, бруцеллез, туберкулез, сифилис). Кроме этого, могут быть и неспецифические возбудители, например, стрептококки и стафилококки, то есть обычная гноеродная флора. Эта флора может попадать из других очагов в область крестцово – подвздошных сочленений, как гематогенно, так и лимфогенно.
- Опухоли и новообразования метастатического характера. В данном случае, воспалительная реакция на опухоль может дополняться сужением и изменением конфигурации суставной щели, и это тоже способно вызывать сильную боль.
Симптомы
Лечение
В лечении этого заболевания приоритетом является устранение очага воспаления пояснично крестцового отдела позвоночника и симптомов поражения сустава, главное – правильно определить причину и подобрать терапию.
Часто лечение направлено не на сам сакроилеит, а на болезни, ставшие причиной его появления. Общим требованием является полная разгрузка воспаленных суставов и отсутствие физических нагрузок в период лечения и реабилитации. Лечение планируют по трем направлениям: медикаментозная терапия, физиотерапия и хирургия.
Медикаментозное лечение
Медикаментозные средства, назначаемые врачом, при лечении сакроилеита можно разделить на три группы в зависимости от направленности их действия:
- обезболивающие средства;
- жаропонижающие препараты;
- дезинтоксикационные сорбенты.
Преднизолон
Врач подбирает препараты индивидуально в зависимости от вида сакроилеита и его степени. При неинфекционном сакроилеите обязательно будут назначены противовоспалительные средства, при аутоиммунных нарушениях – Преднизолон, Гидрокортизон и другие, при инфекционных возбудителях болезни – антибактериальные средства. Прогноз при лечении симптомов сакроилеита зависит от тяжести патологии.
Народные рецепты
Лечение народными методами дома не может быть полноценной терапией такого сложного заболевания как сакроилеит. Народные средства показывают высокую эффективность только в комплексе с основным лечением в качестве дополнительного способа ускорить выздоровление и облегчить самочувствие.
Рецепты:
- Принимать 0,3% раствор мумие 2 раза в день натощак по 20 мл.
- Приготовить из яичной скорлупы порошок и принимать по половине чайной ложки за пару часов до еды дважды в день.
- Прикладывать к пояснице распаренную свежую траву цикория.
- Сделать компресс из листьев белокочанной капусты.
- Натереть сустав соком чистотела.
- Массаж с эфирными маслами (лаванда, лимон, сосна) разведенные в оливковом масле.
- Пить натуральные соки огурца, шпината, моркови, грейпфрута и брусники.
Виды и формы заболевания
Классификация заболевания зависит от того, насколько распространен воспалительный процесс, а также от того, каков характер этого воспаления.
По причинам развития сакроилеита подвздошно-крестцового сустава делят на виды:
- Первичный – возникновение болезни происходит непосредственно в сочленении после травмы данной области, инфицирования или образования опухоли из тканей позвоночника.
- Вторичный – возникновение по причине осложнения другого заболевания, которое уже имеется внутри организма. Часто организм запускает аутоиммунную реакцию из-за неспособности справиться с болезнью, из-за чего иммунные элементы начинают бороться со здоровыми клетками, в основном с соединительной тканью. Поражая соединительную ткань, организм развивает сакроилеит.
В первом случае можно говорить о синовите, остеоартрите, панартрите. Синовитом называется патология, при которой воспаляется синовиальная оболочка. При остеоартрите воспаляется суставная поверхность, а при панартрите вся ткань сустава.
Во втором случае, где все решает характер воспалительного процесса, выделяют:
- неспецифическую или гнойную форму сакроилеита;
- специфическую форму (спровоцированную туберкулезом, бруцеллезом, сифилисом);
- асептическую форму – часто ее называют инфекционно-аллергической, развивается в том случае, если имеется аутоиммунное заболевание;
- неинфекционная форма сакроилеита, ее обуславливают дегенеративно-дистрофические процессы в той области, где располагается сустав или воспаление крестцово-поясничной связки. Дистрофические процессы могут возникать из-за травм, перегрузок, обменных нарушений, пороков развития.
Асептический тип
Развивается на фоне артритов, заболеваниях ревматического типа. В этом случае часто прогрессирует двусторонний тип сакроилеита.
Изменения в суставах можно выявить еще на начальных стадиях – расстояние между суставами уменьшается, что ведет к дальнейшему их сращиванию. Возможность ранней диагностики как симптомов, так и неявных изменений в суставах дает возможность начать лечение как можно раньше.
Специфический тип
Недуг в таком случае развивается вторично, на фоне бруцеллеза и туберкулеза. Такой сакроилеит наблюдается нечасто, однако имеет хроническое или подострое течение. Первичный очаг недуга находится в области крестца или подвздошной кости.
У пациентов наблюдается как правосторонний, так и левосторонний тип болезни. При этом боли наблюдаются в области седалищного нерва и бедра. Без должного лечения могут развиться осложнения: лордоз, сколиоз и другие деформации позвоночника.
Неспецифический (гнойный) тип
Сакроилеит развивается вследствие прорыва очага накопления гноя, что вызывает заражение сустава, особенно при открытых травмах. Как правило, эта разновидность болезни односторонняя.
В начале заболевания пациент жалуется на такие симптомы, как озноб, высокая температура тела, а также резкие болевые ощущения внизу спины и живота со стороны поражения. Из-за инфицирования гноем часто возникает интоксикация. Наличие этих симптомов вынуждает больного принимать удобное для него положение, предполагающее согнутые в коленях ноги.
Неинфекционный тип
Как правило, сакроилеит этого типа развивается вследствие ранее полученной травмы, при нарушении осанки или гиподинамии. Ей свойственны такие признаки, как резкая боль в области крестца, которая обычно усиливается при длительном нахождении в одном положении или физической нагрузке.
Степени
Существует несколько стадий сакроилеита. Разделение основано на интенсивности клинической картины и рентгенологических признаках:
- Сакроилеит 1 степени. Проявляется слабой симптоматикой. Боли редки, возникают в области спины и ног. На снимке заметна нечеткость суставной щели.
- Сакроилеит 2 степени. Признаки поражения одинаковы для двухстороннего и одностороннего воспаления. Пациент жалуется на выраженные боли, ухудшение самочувствия, сложности с передвижением, лихорадку. На рентгене признаки сакроилеита уже хорошо видны — появляется изъявление хрящевой ткани, умеренное склерозирование, неровность суставной щели.
- Сакроилеит 3 степени. На рентгенограмме выглядит как монолитный кусок кости — щели сужаются до минимума или зарастают, развивается анкилоз. Хорошо заметны эрозия и склероз тканей. Боль становится острой и постоянной, возникают симптомы неврологического характера (недержание мочи, онемение конечностей). Двусторонний сакроилеит 3 степени может привести к инвалидности — пациент теряет способность к самостоятельному передвижению.
Главное о лечении
Хроническое воспалительно-дегенеративное поражение крестцово-подвздошного сочленения, симптомы которого были упомянуты ранее, требует комплексного терапевтического подхода, который включает медикаментозную терапию, аппаратное лечение, массаж, мануальную терапию и лечебную физкультуру. Прогноз относительно выздоровления при сакроилеите напрямую зависит от степени воспалительного поражения крестцово-подвздошного сочленения, а также от своевременности начатого лечения.
Базовая тактика лечения сакроилеита основывается на стадии патологического процесса, а также индивидуальных особенностях организма конкретного пациента.
Если заболевание было спровоцировано попаданием инфекционных возбудителей в организм человека, то медикаментозная терапия данного патологического состояния включает такие лекарственные препараты:
- Кларитромицин;
- Ванкомицин;
- Цефтриаксон;
- Стрептомицин.
Для того чтобы ускорить выведение из организма продуктов жизнедеятельности болезнетворных микроорганизмов, пациентам рекомендуют прием кишечных энтеросорбентов (Полисорб, Энтеросгель).
С целью купирования болевого синдрома при сакроилеите рекомендовано использование нестероидных противовоспалительных препаратов и ненаркотических анальгетиков. В качестве препаратов выбора можно выделить:
- Анальгин;
- Диклофенак;
- Нимесулид;
- Парацетамол;
- Ибупрофен;
- Индометацин.
В остром периоде заболевания, перечисленные медикаменты используются в качестве инъекционных форм. После стихания острой клинической картины, пациента переводят на таблетированные медикаменты из группы НПВС и анальгетиков.
При запущенном течении сакроилеита, пациентам назначают лекарственные препараты из группы глюкокортикостероидов (Преднизолон и Дексаметазон). С целью купирования острого болевого синдрома, применяются инъекционные блокады с использованием местноанестезирующих веществ (Дипроспан, Новокаин и Лидокаин).
Наряду с перечисленными медикаментами для внутреннего применения, комплексная терапия сакроилеита предусматривает использование противовоспалительных и обезболивающих мазей и гелей. Выраженным обезболивающим и противовоспалительным действием обладает гель Дип Рилиф, Долобене и 5% гель Диклофенак. При болевом синдроме умеренной степени интенсивности, используется Ибупрофеновая мазь и гели с местнораздражающим и согревающим эффектом (Капсикам).
Если практикуется лечение народными средствами, то специалисты в области нетрадиционной медицины рекомендуют использовать такие проверенные рецепты, как компрессы из водного раствора Димексида, согревающие растирки на основе бараньего и барсучьего жира, а также медово-мучные аппликации на область пораженного крестцово-подвздошного сустава.
После стихания острых проявлений данного патологического состояния, медицинские специалисты в области неврологии и травматологии, рекомендуют выполнять лечебно-профилактические упражнения для нормализации двигательной активности в поврежденном суставе. Лечебная гимнастика при сакроилеите включает приемы дыхательной ЛФК и упражнения на растяжку позвоночника. Главным условием эффективной гимнастики при сакроилеите, является удерживание каждой гимнастической позиции в течение 60 секунд. Ежедневно рекомендовано уделять лечебной гимнастике не менее 30-40 минут. Для того чтобы вернуть былую подвижность в крестцово-подвздошном сочленении и избавиться от регулярных обострений данного заболевания, рекомендовано выполнять такие упражнения:
- Находясь в положении сидя на полу, необходимо соединить ступни. При этом локти человека должны находиться на коленях. После занятия такой позиции, следует аккуратно наклониться вперед, пытаясь максимально опустить колени к полу;
- В положении лежа на спине, необходимо согнуть ноги в коленных суставах, обхватив одну из нижних конечностей двумя руками. После этого следует аккуратно выпрямлять согнутую конечность, пытаясь вытянуть её носком на себя;
- Лежа на спине, необходимо вытянуть обе ноги, при этом одна из нижних конечностей необходимо согнуть в коленном суставе, и пытаться максимально приближать колено к полу через выпрямленную ногу.
Особой эффективностью при сакроилеите обладает аквафитнес, йога, плавание в бассейне и лечебно-профилактический массаж. Эти дополнительные методики рекомендовано брать на вооружение только при условии стихания острых проявлений воспалительного процесса в крестцово-подвздошном сочленении.
Стадии на рентгене крестцово‐подвздошной области
Исследование применяется для уточнения сакроилеита на поздних и запущенных стадиях. На начальных этапах признаки заболевания обнаружить нельзя и рентгенограмма будет неэффективна.
Признаки сакроилеита второй, третьей и четвертой степени на снимках:
- 2 стадия — сужение или расширение суставной щели, дефекты хряща и мелкие заострения.
- 3 стадия — выявляются костные перемычки, которые ограничивают подвижность сустава.
- 4 стадия — зарастание суставной щели, отсутствие движений в сочленении. В данном случае диагностируется полный анкилоз.
можно выявить отклонения, которые позволяют поставить точный диагноз
- воспалительные процессы;
- гнойное поражение;
- сужение или расширение щели сочленений;
- разрастание костной ткани;
- другие патологические процессы.
При необходимости рентген выполняют в нескольких проекциях:
- Прямая: пациент лежит ровно на спине в определенной точке укладки.
- Косая: больной лежит на спине с поворотом туловища на 15–20° в правую или левую сторону.
- Аксиальная: пациент сидит, наклонив туловище вперед или назад.
Лучевая диагностика — простой метод исследования, который проводится в течение 10–15 минут.
За сутки перед проведением рентгена необходимо исключить из рациона продукты, которые вызывают повышенное газообразование.
В процессе исследования не возникает болевых или неприятных ощущений
Исследование позволяет выявить и дифференцировать сакроилеит от остеоартрита и других заболеваний.
Рентген противопоказан тяжелобольным, беременным женщинам и детям до 14 лет.
Общие симптомы, характерные для всех видов болезни
Самым главным симптомом, характерным для всех видов сакроилеита, является боль. Она возникает в нижнем отделе позвоночника, в районе крестца или поясницы. Как правило, иррадиирует в другие участки тела: ахиллово сухожилие, бедро, ягодичную мышцу. Для нее характерно усиление в момент надавливания и после длительного нахождения в одной и той же позе.
Среди других симптомов возможны:
- повышение температуры тела до 37,5;
- болевой синдром в других суставах;
- зрительные расстройства (слезотечение, восприимчивость к яркому свету и другие);
- раздражительность;
- упадок сил.
Помимо перечисленных могут наблюдаться расстройства сердечного ритма и дыхания.

 Как и зачем проводится пластика передней крестообразной связки коленного сустава?
Как и зачем проводится пластика передней крестообразной связки коленного сустава?
 Больничный лист после эндопротезирования коленного сустава
Больничный лист после эндопротезирования коленного сустава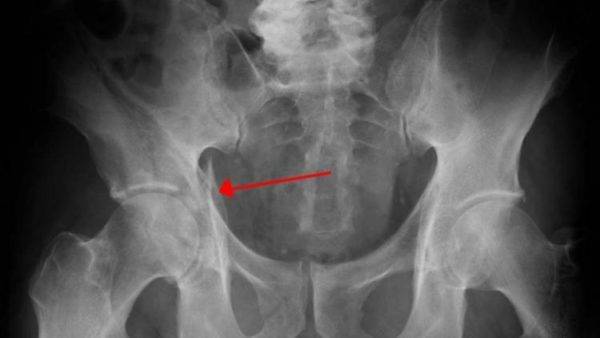

 Лечение повреждения внутреннего мениска коленного сустава
Лечение повреждения внутреннего мениска коленного сустава Медикаментозная блокада боли в суставах: семь бед
Медикаментозная блокада боли в суставах: семь бед Точечный массаж: секретные китайские техники избавления от болей
Точечный массаж: секретные китайские техники избавления от болей Как выполняется тейпирование коленного сустава при артрозе
Как выполняется тейпирование коленного сустава при артрозе