Содержание
- 1 Причины растяжения связок запястья
- 2 СПбГПМУ
- 3 Что делать, если ребенок растянул связки или мышцу
- 4 Классификация
- 5 Первая помощь
- 6 Какой врач занимается лечением растяжения связок?
- 7 Диагностика
- 8 Лечение
- 9 Профилактика
- 10 Диагностика
- 11 Причины
- 12 Разведение
- 13 Причины появления заболевания
- 14 Методы лечения тендинита
- 15 Симптомы
- 16 Как разработать успешную стратегию криптотрейдинга?
- 17 Первая помощь
- 18 Согревающие мази
Причины растяжения связок запястья
Занимаясь спортом, физическим трудом, бытовыми делами легко получить растяжение запястья. Чтобы возникла травма, достаточно получить на сустав нагрузку определенной силы, превышающую способность соединительных тканей к сопротивлению.
Основные причины травматизма:
- падение с упором на кисть руки,
- удар по кисти,
- занятия спортом, активные игры с мячом,
- смещение костей в результате полученной травмы,
- резкий подъем тяжестей,
- вис на перекладине, удержание массы тела за счет рук,
- деформации, дефекты суставов.
К группе риска находятся люди пожилого возраста, имеющие проблемы с лишним весом, ведущие сидячую или малоактивную жизнь. Также растяжение связок лучезапястного сустава легко могут получить люди с воспалительными заболеваниями, при которых страдают ткани суставов. Неразработанные связки и мышцы приводят к дистрофии волокон. Связки истончаются, теряют упругость. Создаются условия для получения травмы.
СПбГПМУ
Рейтинг медицинские вузы России продолжает одно из старейших педиатрических высших учебных заведений, расположенных на нашей планете. Впервые этот медицинский университет распахнул свои двери для студентов в 20-х годах прошлого столетия и с тех пор вуз постоянно расширяется и растет. Пять лет назад были открыты новые кафедры, три года назад вузу было присуждено звание университета.
Что делать, если ребенок растянул связки или мышцу
Уследить за каждым детским шагом не так-то просто. Ушибы, вывихи и случаи растяжения связок у ребенка встречается довольно часто, поэтому родителям нужно знать, как вести в случившейся ситуации и оказать помощь.
Растяжения у детей происходят часто на лучезапястном, голеностопном и коленном суставе. При травме присутствует острая боль в пострадавшем суставе, в дальнейшем нарастающая, с отечностью и синяками.
В первую очередь родителям нужно примерно выявить тяжесть травмирования, поскольку первая и вторая степень не требует срочной помощи, и заживление происходит без госпитализации. В более сложных случаях необходимо обращение в травмпункт.
Степени растяжения у детей и взрослых
Первая степень – присутствие небольшой боли.
Вторая степень – боль умеренного характера, небольшая отечность, исключение трудоспособности.
Третья степень растяжения связок у ребенка – сильная боль, которая не проходит на протяжении нескольких часов, сустав имеет нестабильную подвижность.
Бывает такое, что родители могут услышать неприметный хруст или треск – это явный признак, что получено сложнейшее растяжение связок или, возможно, повреждение кости.
Что делать при растяжении связок или мышц у детей
Если степень растяжения небольшая, родители могут самостоятельно оказать помощь ребенку.
1). Уложить пострадавшего, объяснить, что ему сейчас желательно не двигаться. Для снижения отечности приподнять травмированную руку или ногу.
Детская болезнь скарлатина
2). Приложить к поврежденному месту холодный компресс. Если есть рядом аптека, то можно приобрести специальный охлаждающий пакет, а если нет, то подойдут любые замороженные продукты питания или лед из холодильника. Компресс нужно прикладывать на протяжении первого дня каждые 2 часа с перерывом в 30 минут.
Важно. Холод нельзя прикладывать к телу, только через ткань
3). После снятия отечности на место растяжения накладывают давящую повязку, которая зафиксирует поврежденную конечность, чтобы снизить нагрузку. Если необходимо — устанавливают шину.
Дать обезболивающее средство. Повязку используют, пока не пройдет боль, в среднем от 7 до 10 дней, если это умеренное растяжение, а при сильной растяжке — более 10 дней.
Смещение костей
Выход суставной головки из сумки сустава. Происходит деформация сустава, характеризующаяся сильной болью, невозможностью двигаться. Различают вывихи плечевого, голеностопного и локтевого сустава.
Повреждение кости
Бывает открытое и закрытое, со смещением, и без него, с трещиной или полным переломом кости. Проявляется тошнотой, кровотечением, режущей болью, припухлостью, нарушается форма и длина конечности, проявляется искривление. Возможно отключение сознания.
Как лечить растяжение у детей
При первой и второй степени травмирования ребенок может выздороветь довольно быстро, в течение 5-7 дней, и от острых болей не останется и следа. Уже по истечению 3-й недели связка восстанавливает свою работоспособность. Главное, в это время ребенок должен находиться в покое.
Если поврежден лучезапястный сустав, то руку фиксируют в согнутом положении. Травма голеностопного и коленного сустава требует ежедневного лежания на кровати, при этом ноги должны быть приподняты. По истечению 3 дней спадет отек и боль, тогда можно начинать делать массажные процедуры, если они не приносят боли.
Лечение бронхиолита у маленьких детей
Когда ребенок начнет чувствовать себя хорошо и пройдут боли, устанавливается ортопедический суппорт для уменьшения нагрузки на связки. Через 3 недели снимают суппорт и начинают профилактические упражнения для укрепления мышц конечностей.
Лечение растяжения связок у ребенка народными средствами
Растяжение связок у детей параллельно медикаментозному лечению в домашних условиях лечат и народными средствами.
Одну картофелину натереть на терке и смешать с 1 небольшой нарезанной луковицей. После смешивания накладывается на больное место, накрывая целлофановым кульком. Оставляют на всю ночь.
Чесночно-лимонный компресс делают из 3 зубков чеснока и 1 ч. ложки лимонного сока. Чеснок натирают, добавляют сок лимона, заливают стаканом воды, настаивая около одного часа. Смочить марлю в растворе и наложить на растяжение. Компресс держать по 30 минут, два-три раза в день, на протяжении 3 дней.
Взять 5 натертых зубков чеснока, 250 мл столового уксуса (не эссенции) и 50 мл водки. Все смешивается и настаивается 5 дней в темном месте. Процеженный настой используют как примочку и прикладывают на 30 минут.
В любом случае растяжение у детей требует консультации травматолога, который даст конкретные рекомендации, назначит лечение и реабилитационные мероприятия.
Классификация
По тяжести травмы растяжения делятся на три степени:
- При первой степени связка сильно натягивается и происходит надрыв отдельных волокон;
- Во время второй степени разрывается до пятидесяти процентов тканей сухожилия;
- При третьей степени возникает полный разрыв связки или ее отрыв от места крепления.
При полных разрывах у человека может быть диагностирована и другая попутная травма. Растяжение третьей степени нередко происходит во время вывиха лучезапястного сустава или при переломе луча.
Классификация по механизму травмы
В зависимости от того, что стало причиной повреждения, и в каком положении во время получения травмы находилась кисть, растяжение может быть одним из следующих:
- Травма волокон ладьевидной связки — самый распространенный вид. Происходит, когда человек падает с опорой на ладонь, при этом кисть загибается в сторону лучевой кости.
- Повреждение волокон трехгранных связок возникает при падении на кисть, согнутую во внутреннюю сторону.
Симптомы и лечение растяжений зависят от степени тяжести травмы.
Первая помощь
Помощь при растяжениях заключается в прикладывании льда и обездвиживании поврежденного суставного сочленения. Дальнейшим лечением должен заниматься врач.
Сухой лед нужно приложить на 20 мин. Для обездвиживания сустава необходимо наложить тугую повязку, но не более чем на 2 ч. Сверху можно прикладывать холод на 20 мин, это уменьшит болевые ощущения. Как только прошло 2-3 ч., холодный компресс можно повторить.
Если боль не проходит, а, наоборот, только усиливается, а отек и гематома увеличивается, то важно исключить вероятность перелома. Визуально отличить растяжение от перелома невозможно
Какой врач занимается лечением растяжения связок?
Сразу после травмы нужно обратиться к травматологу. Он проведет осмотр и назначит рентгенографию. В некоторых случаях нужна консультация невролога и хирурга.
Диагностика
Как только появились симптомы растяжения связок, необходимо посетить травмпункт. Поскольку связки являются мягкими тканями и не видны на рентгенографии, то информативными будут МРТ и КТ. Также может потребоваться УЗИ или артроскопия.
Для дифференциальной диагностики применяется рентгенография. С помощью этого метода можно исключить перелом и вывих, которые зачастую сопровождаются растяжением связочного аппарата.
Лечение
Лечение растяжения связок в среднем длится не менее 3-5 недель. Реабилитационный период занимает до 2-х месяцев.
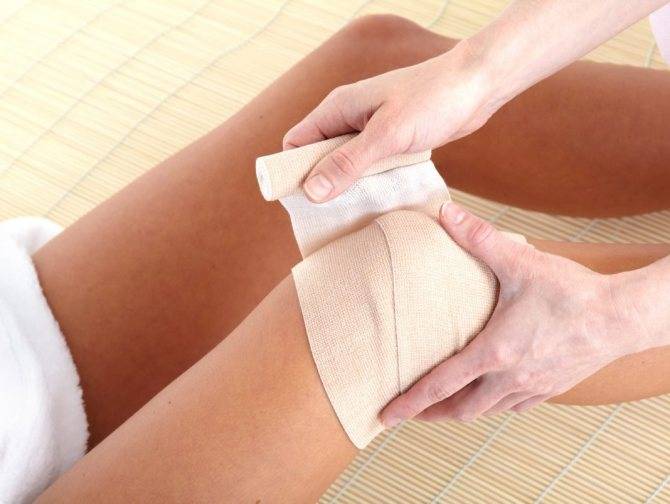
Важно вовремя предоставить помощь при растяжении связок, тогда и заживление произойдет быстрее. Нужно зафиксировать поврежденную конечность при помощи ортопедической повязки или эластичного бинта
В некоторых случаях накладывается гипс.
Первые трое суток для уменьшения отечности и боли применяется лед. При выраженном болевом синдроме и отечности следует применять такие медикаменты:
- обезболивающие препараты в форме таблеток – Кетанов или Темпалгин;
- противовоспалительные средства – Нимесулид или Ибупрофен;
- мази и гели с обезболивающим эффектом – Нимид или Диклак гель.
Спустя трое суток после травмы, используется не холод, а сухое тепло. Эффективны тепловые процедуры, аппликации парафина и озокерита, УВЧ, электрофорез с Новокаином, Гепарином и антибактериальными препаратами.
На 5-7 день лечения применяется ультразвук с противовоспалительными и обезболивающими средствами. Физиотерапевтические процедуры усиливают кровообращение, помогают восстановить подвижность суставов, улучшают тонус и питание мышечно-связочного аппарата.
В профилактике повторного растяжения и тугоподвижности суставного сочленения важную роль играет ЛФК. Курс содержит дыхательные упражнения, тренировку для укрепления мышц и разминку для всех суставных поверхностей.
Зарядка должна проходить спокойно, без резких движений и переутомления. Не должно возникать болевых ощущений. Наиболее эффективны вращательные движения, наклоны и повороты. Полезны занятия в бассейне.
При полном разрыве связок проводится хирургическое вмешательство по сшиванию волокон.
На период лечения пациент остается нетрудоспособным.
Профилактика
Профилактические меры растяжения капсульно-связочного аппарата (КСА):
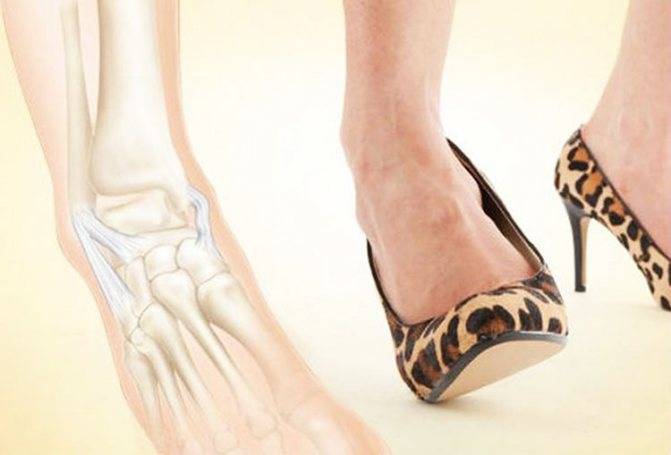
- Избегать травм. Для этого стоит носить удобную обувь с фиксацией голеностопа, отказаться от туфель на высоких каблуках. При занятии спортом нужно пользоваться эластичными повязками на суставы. Катаясь на роликах или скейтборде, необходимо защитить колена и локти от травм.
- Перед занятием спортом разминать суставы. Без разогрева высока вероятность повреждения связок.
- Избавится от лишнего веса.
- Укреплять мышечно-связочный аппарат. Это является профилактикой повреждения суставов.
- Подобрать сбалансированный рацион. Питание должно содержать достаточное количество витаминов и минеральных веществ.
Нужно быть предельно аккуратным, если ранее связки уже подвергались растяжению
Важно пройти курс реабилитации
Связки отличаются высокой регенеративной способностью, поэтому прогноз благоприятный. При помощи консервативных методик удается полностью восстановить трудоспособность конечности.
Диагностика
Исследование крови – процедура, которая необходима для определения содержания лейкоцитов. Анализ синовиальной жидкости предназначен для определения белкового спектра и лейкоцитоза. На основании полученных результатов врачи могут выявить наличие воспалительных процессов и сопутствующих заболеваний. Оценить степень повреждений можно с помощью рентгенографии. Благодаря этому методу можно исключить случаи перелома. Компьютерная томография используется с целью получения изображений мягких тканей в разных проектах. При возникновении травмы можно потребоваться проведение дополнительных исследований. Для этого используется метод ультразвукового сканирования. Специалисты используют этот способ, чтобы определить состояние мышечных тканей и суставов. На данной странице вы можете убедиться в том, что у вас не произошёл перелом. Прохождение теста не даёт 100% «защиты» от перелома, но позволяет понять отличия между травмами. Для полноценной диагностики необходимо обратиться к врачу!
Причины
Полный либо частичный разрыв связок голеностопного сустава происходит после различных механических либо особых условий для травматизма. Одним из важных факторов, провоцирующих ослабление лигаментов, считается измененное гистологически-анатомическое строение и аномалии в развитии.
Прямые причины, которые вызывают разрыв связок голеностопа:
- механический удар под конкретным углом, который направлен на связки сустава ступни;
- аварии в транспортных происшествиях;
- травматизм после падения с вывихом ступни (с высоты тела либо с других расстояний);
- ненадлежащее и внезапное наступление на голеностоп (повороты ступней во время занятий спортом либо в процессе поднятия тяжестей);
- ненадлежащим образом развитые связки локомоторной системы;
- преждевременная нагрузка на ноги после разрыва;
- рецидивирование, которое связано с ненадлежащей терапевтической тактикой;
- воспалительные процесс, совмещенные с инфицированием, разрушением суставов и рубцовой ткани как следствие артрита, артроза, тендинита, бурсита, тендовагинита, миозита, аутоиммунного ревматизма;
- продолжительная терапия НПВС и прямые гормональные уколы в сустав;
- патологические процессы соединительнотканной системы;
- болезни эндокринного характера;
- онкологические образования с метастазами.
К перечню возможно добавить аномалии в патологиях связок суставов как результат влияния на организм радиационного фона, интоксикацию тяжелыми металлами, регулярные инфекции и аутоиммунную агрессию собственной защиты.
Известны различные причины из группы риска, которые провоцируют разрыв связок голеностопного сустава:
- Анатомическая несогласованность связок: неразвитые мышцы, лигаменты, синовиальные сумки, недостаточное количество смазочной жидкости внутри сустава как результат рассеянного склероза, артрита.
- Опасные последствия после открытого повреждения и вирусного инфицирования.
- Интенсивные нагрузки в процессе тренировок.
- Работа, которая связана с регулярным поднятием тяжелых вещей.
- Чрезмерная масса тела.
- Диабет.
- Тиреотоксикоз.
- Расстройство в процессах обмена.
- Гормональный дисбаланс.
- Старение.
Перечисленные причины способны спровоцировать частичный либо полный разрыв лигаментов в голеностопе с формированием определенных осложнений. Они могут зависеть от тяжести повреждения и других условий (возрастные изменения, соматические патологии, открытая либо закрытая травма). Отталкиваясь от них, осуществляется выбор терапевтической схемы и продолжительность реабилитации.
Частично патологический процесс спровоцирован тем, что связочный аппарат на голеностопе не подготовлен к значительным и продолжительным нагрузкам, однако не все жилы поражаются ввиду указанных факторов. Разрыв связки происходит в том случае, когда диагностирован перелом голеностопа. Потому требуется после повреждения обращаться за рекомендациями к профильному врачу.
Разведение
В качестве альтернативы, вы могли бы закрыть основание/дно нерестовика какой-то сеткой. Размер ячеи должен быть достаточно большим, таким чтобы икринки могли пройти через нее, но достаточно малым, чтобы производители не могли добраться до них. Фильтрация через торф является полезным дополнением, поскольку будет использоваться вода после обратного осмоса.
Небольшой воздушный фильтр-губка со слабым пузырением это все, что необходимо с точки зрения фильтрации.
Параметры воды в нерестовом аквариуме:
Вода должна быть мягкой и кислой в диапазоне рН 5,5-6,5, Gh 1-5, при температуре около 25-28° C.
Нерест может происходить в группе, с полдюжины особей каждого пола, чтобы быть более результативным.
В любом случае, производители поедают икру и должны быть удалены сразу после нереста. Личинки вылупляются через 24-48 часов, мальки начинают свободно плавать через 3-4 дня. В течение первых нескольких обычно 10-12 дней в качестве стартового корма используется инфузория, пока мальки не достаточно велики, чтобы принимать нематод или науплии артемии.
Продолжительность жизни Керри (Inpaichthys kerri)
3-5 лет, в зависимости от условий содержания.
Причины появления заболевания
Методы лечения тендинита
Лечение воспаления направлено на устранение этиологического фактора и патологических симптомов. При воспалении проводится только консервативная терапия, которая заключается в применении ряда процедур.
Лечение тендинита направлено на:
- Мобилизацию конечности;
- Устранение болевых ощущений;
- Устранение отечности;
- Снятие признаков воспаления (гиперемия, местная гипертермия);
- Восстановление функционирования кисти.
Этиологическое лечение проводится только после тщательного обследования и выявления точной причины:
- Врач проводит тщательный физикальный осмотр и собирает анамнез (травмы, патологии внутренних органов, физическая активность и так далее);
- Лабораторное исследование крови (общий и биохимический анализ крови, исследование гормонального статуса и другие);
- Ультразвуковое исследование;
- Рентгенография, для исключения переломов и вывихов;
- МРТ и компьютерная томография проводится в том случае, если предыдущие исследования были неинформативны.
Лечение, как правило, проводится амбулаторно (на дому) под контролем лечащего врача. Препараты назначаются только лечащим врачом, самолечение не допустимо. Это может привести к возникновению тяжелых осложнений.
Консервативная терапия заключается в применении следующих методов лечения:
- Фиксация конечности с помощью различных бандажей, фиксаторов или эластичного бинта;
- Медикаментозная терапия. Назначается несколько групп препаратов. Нестероидные противовоспалительные средства (Нурофен, Ортофен, Диклофенак и другие) в виде мазей, таблеток и растворов для инъекций. Если причиной является бактериальная инфекция, то показан прием антибиотиков. При интенсивных болях используют анальгетики, а в тяжелых случаях применяют гормональные препараты (Преднизолон);
- Физиотерапевтическое лечение. УВЧ, лазерная и магнитная терапия;
- ЛФК. Комплекс упражнений подбирается индивидуально, основываясь на состоянии пациента, его возрасте и степени тяжести воспалительного процесса;
- Общеукрепляющая терапия. Врач назначает витаминно-минеральный комплекс, иммуностимуляторы. Большое значение имеет режим и правильное питание.
Народное методы лечения воспаления сухожилий большого пальца руки и других пальцев кисти является лишь дополнением к основной терапии. Без него легко можно обойтись, но его нельзя делать единственным видом лечения.
Перед использованием рецептов народной медицины требуется консультация терапевта. Необходимо помнить о наличии аллергии на растительные компоненты, которые широко используются в народной медицине.
Можно готовить чаи и отвары для общего укрепления организма и устранения признаков воспаления:
- Ромашковый чай. Для его приготовления необходимо взять 2 столовые ложки сухой ромашки и 1 стакан кипятка. Заварить ромашку кипятком и пить по 100 миллилитров 3 раза в день. Ромашку также можно добавлять в чёрный чай. И пить отвар как обычный чай;
- Отвар черемухи. Используют плоды;
- Корень имбиря кладут в чай, можно также добавить лимон.
Отвары и настои лекарственных трав используют для приготовления компрессов (пихта, календула, девясил). Отвары можно смешивать с глиной и полученную кашицу накладывать на больное место.
Как правило, лечение воспаления проводится консервативно. Но в некоторых случаях может потребоваться хирургическое вмешательство.
Показаниями для проведения хирургического лечения являются:
- Наличие осложнений в виде разрыва связок и сухожилий, переломов со смещением;
- Отсутствие положительной динамики при проведении консервативного лечения.
Данное лечение проводится в условиях стационара под местным наркозом. В послеоперационном периоде проводится обработка операционной раны, противовоспалительная терапия. Длительность восстановления до 1 месяца.
Симптомы
Естественно первым симптомом растяжения связок кисти руки является интенсивная боль. Чаще всего она возникает непосредственно после неудачного движения, послужившего причиной, или же через несколько минут. Но бывает и так, что боль появляется довольно позже, вместе с нарастанием отека.
Особенностью боли является то, что она проходит в покое и вновь возникает при движениях пораженной кистью.
Также при растяжении наблюдается отечность прилегающих к месту повреждения тканей. Отек начинает проявляться сразу после получения травмы и довольно быстро нарастает до максимального размера.
Следующим симптомом растяжения является нарушение подвижности сустава и невозможность выполнять обычные движения кистью. В некоторых случаях, при полном отрыве сухожилия, возникает патологическая подвижность в месте повреждения.
Также в месте травмы может появиться гематома, вследствие повреждения прилегающих кровеносных сосудов. Кроме этого в месте разрыва волокон повышается температура. В особо сложных случаях, когда присоединяется воспалительный процесс в поврежденных тканях, возможно повышение общей температуры тела.
Выделяют 3 степени тяжести травмы:
Первая степень – наиболее легкая. В этом случае происходит разрыв лишь некоторых волокон соединительной ткани. При этом симптомы растяжения выражены слабо. Присутствует легкая боль и возможен слабый отек. Повышение температуры, гематом и серьезных нарушений подвижности не наблюдается. Вторая степень – умеренные растяжения. При таком повреждении наблюдается сильная боль, отечность, гематомы и местное повышение температуры. Амплитуда движений кисти заметно ограничена. Третья степень – наиболее сложная. Зачастую при ней волокна разрываются полностью. При этом все симптомы выражены максимально, а сустав приобретает несвойственные ему движения. Это довольно опасная травма, которая может привести к повреждению сустава.
Как разработать успешную стратегию криптотрейдинга?
Первая помощь
Часто врачи диагностируют растяжение связок голеностопа, коленного сустава и пальца руки. Менее подвержены этой патологии локтевой, бедренный суставы, кисть. Непосредственно после получения травмы больному нужно оказать первую помощь, которая предотвращает развитие отёчности в области сустава, снижает болевые ощущения, ускоряет процесс срастания концов связки. Вылечить лёгкое растяжение после грамотной доврачебной помощи можно за 1–2 недели. Ответ на вопрос, сколько восстанавливаются связки после разрыва (растяжения 3 степени) может дать только лечащий врач в индивидуальном порядке.
Пошаговое руководство неотложной помощи пострадавшему:
Шаг 1. Придать повреждённому суставу возвышенное положение.
Благодаря изменению положения нижней конечности достигается отток крови и лимфатической жидкости от области травмирования, что предотвращает развитие отёка. Насильно поднимать руку при растяжении связок не нужно.
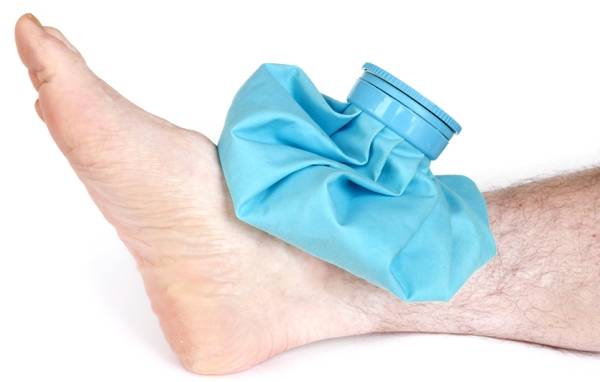
Шаг 2. Прикладывание льда или гипортермического пакета «Снежок».
Воздействие холодом на повреждённые связки способствует сужению сосудов, что замедляет кровоизлияние, образование гематом и отёка.
Прикладывание льда при растяжении связок
Лёд нужно обернуть в мокрое полотенце. Следует соблюдать временной интервал прикладывания: продолжительность фиксации компресса со льдом на поврежденной конечности должна составлять не более 10 минут, перерыв – 2 часа. Длительное воздействие холода на кожный покров приводит к ожогу. Чтобы воспользоваться гипотермическим пакетом, его содержимое нужно раздавить, не повредив внешнюю оболочку. Недопустимо попадание раствора на кожный покров или слизистые оболочки.
Использование суппорта после растяжения
Шаг 3. Протекция травмированных связок с помощью суппорта.
Применение суппорта ускоряет восстановительные процессы и способствует быстрому выздоровлению. Травматологи и ортопеды рекомендуют использовать вместо эластичного фиксирующего бинта именно суппорт – ортопедическое приспособление из плотной ткани, которое сдавливает мелкие кровеносные сосуды (для устранения гематом и отёка) и фиксирует сустав. Суппорт подбирается в зависимости от вида травмы и области повреждения. Ортопедические приспособления рекомендуется использовать не менее 3 недель.
Шаг 4. Обеспечение полного покоя.
За счет коллагена связки обладают способностью быстро восстанавливаться. Оптимальное время регенерации повреждённых микроволокон 1 или 2 степени растяжения – 72 часа. На этот промежуток времени конечность обездвиживают. Это позволяет вылечить растяжение и предотвратить развитие нестабильности сустава.
Шаг 5. Приём медикаментозных препаратов.
Лекарственные средства препятствуют развитию воспалительного процесса и снижают боль. Лучшим препаратом первой помощи является порошок Нимесил. Мелкодисперсная структура лекарственного средства быстро всасывается в кровь и блокирует болевые импульсы. Если у пациента диагностируется полный отрыв связки или сопутствующий перелом костей, тогда медицинские сотрудники вводят наркотические обезболивающие препараты.
Что нельзя делать при оказании первой помощи:
- Давить на область растяжения связок, мять или массировать. При разрыве волокон не рекомендуется улучшать кровообращение, так как такие действия приводят к усугублению воспалительного процесса, конечность отекает, а боль усиливается.
- Воздействовать на связки теплом. Категорически запрещено прикладывать горячие компрессы (ошибка при лечении растяжения связок в домашних условиях), прогревать травмированную руку или ногу в хвойных или солевых ванночках, использовать разогревающие мази в первые 4 дня после травмы (Капсикам, Випросал В, Наятокс).
- Совершать активные или пассивные движения конечностью. Двигательная активность в первые 72 часа приводит к дальнейшему разрыву микроволокон. В итоге, для соединения концов связки, необходимо будет прибегнуть к хирургическим манипуляциям.
- Принимать алкогольные напитки для снижения болевого ощущения. Спиртосодержащие напитки усиливают или ослабляют действие лекарственных препаратов, что приводит к выраженному снижению эффективности или отравлению.
Согревающие мази
Препараты из этой категории редко обладают лечебным эффектом – они отвлекают от боли, вызывая раздражение кожи и нервных окончаний. Ускоряя кровоток, они стимулируют процесс регенерации. Сразу после растяжения или ушиба такие мази не используют, потому что это усилит воспаление. Это средство от хронических травм или для периода выздоровления: через 4-5 дней после повреждения тканей.
Эфкамон
Недорогая мазь для лечения мышечных болей, в составе которой находятся камфора, масла гвоздики, горчицы, эвкалипта, ментол, метилсалицилат и перцовая настойка. Эти компоненты улучшают кровоток, уменьшают боль, ускоряют заживление тканей. Запах очень интенсивный, сохраняется долго, впитывается мазь медленно. Прогревает она мягко, не вызывая жжения и покраснения. Препарат подходит беременным. На поврежденную кожу мазать нельзя. Цена – 100 руб. за 25 г.
Капсикам
Известная разогревающая мазь с камфорой, скипидаром, диметилсульфоксидом и нонивамидом. Активные вещества расширяют сосуды, улучшают восстановление мышц. Эффект возникает уже через 30 минут, длится до 6 часов. После повторного применения держится несколько суток
Эту мазь важно наносить в очень маленькой дозе, чтобы избежать ожога. При беременности и в младенческом возрасте она запрещена
Стоимость тюбика на 30 г составляет 350 руб.
Финалгон
Средство выпускают в формате крема и мази, последняя обладает более высокой концентрацией активных веществ. Работает она на никобоксиле и нонивамиде: сосудорасширяющий и обезболивающий компоненты. Действовать препарат начинает сразу же, симптомы травмы стихают за 10-15 минут, максимальный эффект ощущается через полчаса – час. Финалгон не рекомендован лицам младше 18 лет и беременным: нет сведений о безопасности терапии. Стоимость 20 г тюбика – 305 руб.

 Как обнаружить и вылечить растяжение связок коленного сустава?
Как обнаружить и вылечить растяжение связок коленного сустава? Как избежать сложностей при лечении растяжения связок кисти руки: рекомендации, которые уберегут от нарушения моторики
Как избежать сложностей при лечении растяжения связок кисти руки: рекомендации, которые уберегут от нарушения моторики Растяжение связок голеностопа
Растяжение связок голеностопа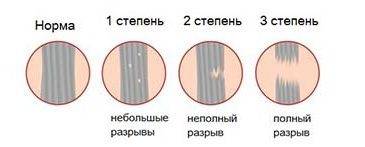





 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава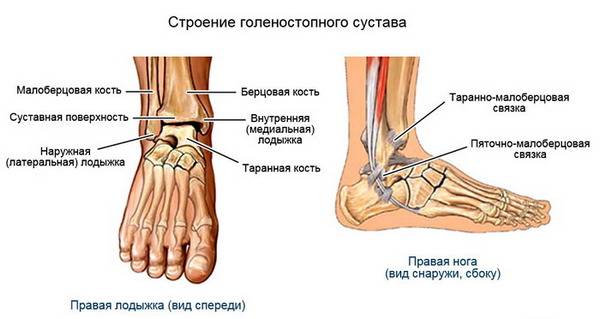 Разрыв связок голеностопного сустава: характерные симптомы
Разрыв связок голеностопного сустава: характерные симптомы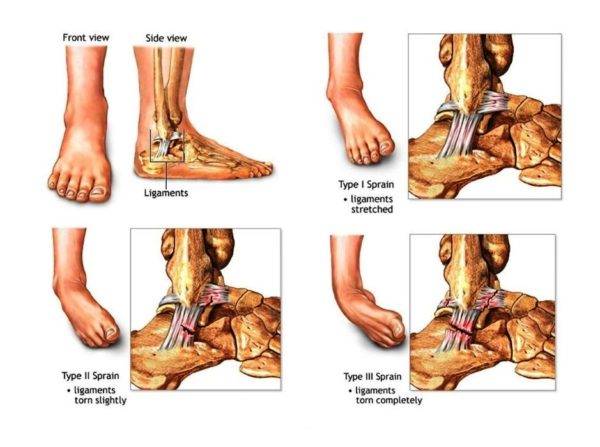 Что делать при растяжении связок ног
Что делать при растяжении связок ног Костяшки пальцев потемнели
Костяшки пальцев потемнели