Содержание
- 1 Клиника
- 2 Рентгенологические изменения при повреждении связок голеностопного сустава
- 3 Мышечная система
- 4 Анатомическая характеристика строения
- 5 Диагностирование патологических повреждений
- 6 Лечение таранно-малоберцовых травм
- 7 Плюснефаланговые суставы
- 8 Терапевтическая реабилитация
- 9 Степени
- 10 Результаты и обсуждение
- 11 Патология [ править | править код ]
- 12 Комплекс упражнений для восстановления после травм голеностопа.
- 13 Виды, механизм травм
- 14 Методы лечения артрита пятки
Клиника
Клинические симптомы зависят от степени повреждения связочного аппарата (их три), количества травмированных связок. Проявляются болью, образованием кровоподтека, припухлостью околосуставных тканей.
При первой степени , то есть при растяжениях, боль есть. Но она не столь значительная. Функция сустава сохранена полностью. Опора на ногу, движение суставом сопровождается терпимыми болями. Внешними признаками является припухлость, болезненность при пальпации. Позже появляется локальный кровоподтек.
Вторая степень. При незначительных надрывах отдельных волокон боль усиливается. Происходит кровоизлияние в ткани, образуется гематома. В полости сустава скапливается жидкость. Довольно быстро сустав отекает. Движения вызывают резкую болезненность.
Третья степень. При разрыве связок среди клинических проявлений на первое место выходит сильная боль. Наступать на ногу и двигать суставом невозможно. Кровоподтек, отечность тканей значительные. В суставе скапливается большое количество крови (гемартроз). В сложных случаях происходит не только разрыв, но и отрыв связок от места крепления, иногда вместе с осколком кости.
Рентгенологические изменения при повреждении связок голеностопного сустава
Для оценки повреждений голеностопного сустава всегда выполняются снимки в стандартных проекциях, при этом рентгенологические находки могут быть весьма неожиданными. Если на стандартных снимках обнаруживается отрывной, косой или спиральный перелом, а также поперечный или диафизный перелом в дистальном отделе берцовых костей, то имеется также разрыв соответствующих связок. В таких случаях нет необходимости в проведении рентгенологического исследования голеностопного сустава при форсированном изменении положения стопы. Однако такое исследование показано при подозрении на нестабильность или при ее рентгенологическом выявлении по асимметричности суставной линии и по другим признакам.
Признак смещения кости кпереди на ранних стадиях может определяться при рентгенологическом или рентгеноскопическом исследовании. Существуют определенные трудности в установлении ориентиров, позволяющих выявить смешение таранной кости. Хотя разные авторы используют при этом различные соотносительные точки, принято считать, что ее смещение кпереди относительно заднего края
пяточной кости
более чем на 3 мм является значительным. Смещение же более чем на 1 см служит безусловным показанием к вправлению. В случае каких-либо сомнений проводится сравнительное исследование с получением рентгенограмм контралатерального голеностопного сустава в аналогичных проекциях и положениях при том условии, что этот сустав не был травмирован в прошлом.
Тест с определением смешения таранной кости при повреждении системы медиальных или латеральных связок также не является слишком чувствительным ввиду вариабельности смещения таранной кости у здоровых людей и даже в двух нормальных голеностопных суставах у одного человека.
Кроме того, боль, спазм и отек могут помешать адекватной оценке состояния сустава. К тому же усилия, прилагаемые врачом при проведении этого теста, как и при тестировании с передним смещением, невозможно стандартизировать. Однако если смещение таранной кости превышает 5°, то тест можно считать положительным. Если же смещение составляет более 25°, то патология определенно имеет место. Разница смешения таранной кости в 5—10° в поврежденном и неповрежденном суставах, вероятно, в большинстве случаев может считаться значительной.
Артрография голеностопного сустава при ее проведении опытным специалистом выполняется просто и быстро. Исследование должно проводиться в пределах 24—48 ч, так как позднее формирование сгустков может препятствовать выходу контрастного вещества из полости сустава. Нахождение контраста за пределами сустава обычно указывает на разрыв. Однако и у здоровых людей наполнение контрастным веществом сухожильных влагалищ длинных сгибателей пальцев и большого пальца отмечается в 20 % случаев, влагалищ малоберцовых мышц — в 14 % случаев, а наполнение пространства таранно-пяточного сустава — в 10 %. Оценка состояния пяточно-малоберцовой связки стандартными артрографическими методами связана с высокой частотой ложноотрицательных результатов.
Мышечная система
Анатомия голеностопного сустава не представляется без мышечных пучков. Они «включают» двигательную активность голени, обеспечивают устойчивость всего тела при совершении движения, отвечают за амортизацию.
Непосредственно, в этой области, 8 крупных мышц, каждая из которых имеет свое место крепления и выполняемую роль. Согласно назначению, мускулы компонуются в своеобразные группы.
Например, трехглавая мышца, которая происходит от слияния икорной, камбаловидной и подошвенной, двигает пальцами ног. В помощь ей трудятся берцовая (с тыльной стороны ноги) и мускулы – сгибатели пальцев.
Противоположные действия осуществляют: также берцовая (передняя) и разгибатели. Другие действия стопой, такие как отведение, разведение, обеспечивают малые берцовые мускулы (короткие и длинные). Они же участвуют в пронации и супинации в паре с большой берцовой мускулатурой. В заднем отделе голеностопный сустав укрепляется ахилловым сухожилием.
Анатомическая характеристика строения
Распределение давления веса тела человека по поверхности ступни обеспечивается именного голеностопом, на который приходится нагрузка всего веса человека. Верхняя анатомические граница голеностопа проходит по условной линии на 7-8 см над медиальной лодыжкой (видимым выступом изнутри). Границей между стопой и суставом служит линия между латеральной и медиальной лодыжками. Латеральная лодыжка находится с обратной стороны от медиальной.
Сустав разделен на внутренний, наружный, передний и задний отделы. Тыльная сторона стопы — это передний отдел. В области ахиллова сухожилия находится задний отдел. В области медиальной и латеральной лодыжек — внутрений и наружный отделы, соответственно.
Большая и малая берцовые захватывают участок таранной кости. Суставные волокна прикрепляются к боковому отрезку сочленяющихся костей, голеностопные связки располагаются по боковым поверхностям сустава.
Внешняя сторона обхватывается таранной, малой и пяточно-малой берцовой связкой, которые разветвляются в три стороны: к шейному участку, заднему отростку таранной и наружной поверхности костной ткани пятки.
Ладьевидный, таранный и пяточный участки кости соединены с четырьмя отростками дельтовидных связующих волокон на внутренней стороне лодыжки.
Диагностирование патологических повреждений
Диагностическое исследование начинается с осмотра голеностопа. При ярко выраженных повреждениях суставов хватает осмотра и проведения нескольких тестов на повреждение. Один из тестов на степень повреждении — это синдром выдвижного ящика: травматолог фиксирует область лодыжки выше повреждённого сустава и выдвигает пяточную кость пациента. Если был разрыв коллагеновой ткани, то суставы смещаются.
Повреждения связок отличаются интенсивностью симптоматики, поэтому наиболее точный диагноз обычно устанавливается с помощью инструментальной диагностики:
- рентген конечностей. Самый доступный и распространенный метод диагностирования, показывает повреждение костной ткани, деформированное положение и смещение органа;
- артография – рентгенография с применением контрастирующего раствора, более информативный способ, чем обычный рентген;
- инфракрасное обследование органа, или термография. Термографическая камера показывает уровень перегретых или переохлаждённых участков. Является вспомогательным методом диагностики;
- ультразвуковое обследование. Конечность просвечивается ультразвуковыми волнами, что позволяет определить уровень повреждения.
Один из самых информативных обследований повреждений голеностопа — это магнитно-резонансная томография. Заключается в послойном сканировании органа. Выявляет всевозможные деформации.
Дополнительно проводят общеклинический анализ крови, мочи и при показаниях — пункцию ткани для гистологического обследования.
Травматическое растяжение связок голеностопа случается вследствие смещения участка стопы и перенапряжения связочной ткани. Сила напряжения при этом должна быть выше прочности и эластичности волокон:
- Спортивная травмация происходит при футбольной игре, конькобежных состязаниях, в фигурном катании, лыжах и т. д. В таких случаях наступают ротационные деформации: ступня выворачивается внутрь, но продолжается инерционная подвижность, поэтому происходят деформация и разрыв волокон;
- Инверсия при неправильном движении: характерна для бытового травматизма. Это случается, когда неправильно установленная ступня принимает на себя всю весовую массу человека. Данным способом обычно травмируются наружные связочные пучки;
- Разрыв или деформация вследствие физического воздействия тупым предметом. При ударе повреждаются не только внешние, но и внутреннее связки стопы.

Факторы, способствующие деформации или разрыву связочной ткани:
- Весовая категория, превышающая показатель нормы среднего веса;
- Гормональные нарушения, приводящие к понижению эластичности связочных волокон;
- Врожденные или приобретенные патологии стопы;
- Неправильная походка;
- Высокие каблуки;
- Частое повреждение сустава;
- Врожденные патологии с пониженной эластичностью тканей.
В зависимости от того, какое именно повреждение имеет место, различают три степени травматизации голеностопа:
- Растяжение — характеризуется умеренной болью и незначительной опухлостью травмированного участка. Больной при этом имеет возможность опираться на ногу. Пальпация отека вызывает болезненность. Спустя некоторое время возможно появление локального кровоподтека.
- Незначительный надрыв части волокна вызывает более интенсивную болезненность по сравнению с растяжением. Данное состояние характеризуется образованием гематомы, скоплением в суставе жидкости и отечностью околосуставной области. Даже незначительное движение провоцирует сильную боль.
- Самым ярким симптомом разрыва связок является резкая, интенсивная боль. Любая попытка движения и, тем более, ходьба, невозможны. Пораженный участок обозначен заметной отечностью и кровоподтеком. Иногда травма сопровождается развитием гемартроза, характеризующегося скоплением в суставе крови. Сильная травматизация сопровождается отрывом связки от точки прикрепления, иногда этом вместе со связкой отделяется осколок кости.
Чтобы понять, что произошел разрыв малоберцовой пяточной связки, стоит изучить симптомы данной травмы. При данной травме обычно наблюдаются признаки из списка ниже:
- возникновение сильных болевых ощущения в области сустава и мышечных волокнах;
- в области травмы может отмечаться движение суставов;
- деформирование сустава;
- в месте повреждения наблюдается сильная отечность тканей;
- на поверхности может возникать гематома и кровоподтеки;
- повреждения кожи и близлежащих структур.
Для более точной постановки диагноза выполняются следующие меры:
- рентгенография;
- проведение ультразвукового обследования;
- выполнение МРТ и КТ.
Лечение таранно-малоберцовых травм
На основании всех обследований врач оценивает сложность и тяжесть травмы. Терапия подбирается с учетом характерных особенностей травмы и общего состояния здоровья пациента. Лечение разрыва передней таранно-малоберцовой связки проводится консервативными методами, когда это позволяет делать характер повреждения.
- криотерапия,
- ношение эластичной повязки;
- щадящий двигательный режим.
Интенсивные боли в первые дни после травмы снимаются инъекциями Новокаина, при этом укол делается непосредственно около места травмы. Для проведения физиопроцедур гипсовая лангета снимается, а затем медсестра вновь прибинтовывает её на место.
Для профилактики нарушений кровообращения в травмированной ноге пациенту рекомендуется каждый день делать упражнения, доступные по объёму движений без боли:
- двигать пальцами;
- напрягать и расслаблять мышцы;
- сгибать и разгибать ноги в колене.
Когда врач разрешит снять гипс, пациент направляется на массаж, ЛФК, физиопроцедуры. Для полного восстановления функций связки ещё 2 месяца надо ходить в тугой повязке.
При необходимости проводится хирургическое лечение, в ходе операции связки сшиваются. В ходе операции сустав освобождается от гематомы, врач может оценить и устранить сопутствующие повреждения, ввести лекарство непосредственно в сустав.
Разрез делается в продольном направлении, к наружной лодыжке, при этом важно не затронуть малоберцовый нерв. Рана открывается настолько, чтобы стало возможным соединить ткани связочного пучка
- длительный срок восстановления, потеря трудоспособности на 1-2 месяца;
- высокая стоимость лечения, если сравнивать с первичными функциональными мероприятиями;
- на коже остаются шрамы, рубцы.
Несмотря на все недостатки, в некоторых случаях без операции не обойтись. При сложных травмах это единственный способ восстановить подвижность ноги и вернуться к обычной жизни.
Иванова Светлана
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
Люди ежедневно подвергаются травмам. Повреждения, которые локализируются в области связочного аппарата голеностопного сустава, составляют львиную долю всех травм связок и сухожилий в теле человека (50-60%). Наиболее часто травмируются следующие связки:
- 8% дельтовидная,
- 6% межберцовая,
- 3% пяточно-малоберцовая,
- 3% капсула сустава,
- 80% таранно-малоберцовая.
Из-за того, что задняя таранно-малоберцовая связка не растягивается при смещении таранной кости стопы, ее повреждения встречаются очень редко.
Во всех таранно-малоберцовых связках есть своё влагалище, благодаря такой анатомии последние определяются как отдельные структуры. В практике изолированный вид повреждения встречается в 70% случаев, в остальных 30% повреждение таранных связок сочетается с повреждением пяточно-малоберцовой.
Плюснефаланговые суставы
Тип сустава
Синовиальный мыщелковый.
Сочленение
Между головкой плюсны и основанием проксимальной фаланги.Примечание: капсула сустава неполная на дорсальной части, где она замещается расширением сухожилия разгибающей мышцы.
Движения
Сгибание и разгибание. Отведение и приведение. Комбинированные движения могут вызывать пассивное вращательное движение.Примечание: при сгибании пальцы соединяются вместе; при разгибании они расходятся и смещаются несколько латерально. Движения менее интенсивны, чем в соответствующих суставах кисти.
Предплюсне-плюсневый, межплюсневый и плюснефаланговый суставы
Терапевтическая реабилитация
Тактический метод лечения выбирает травматолог после тщательного анализа поврежденных участков. Терапия зависит от тяжести травмирования и степени повреждения ткани. При слабовыраженном растяжении связок голеностопа лечение производят амбулаторно с применением медикаментозных препаратов. Если произошел разрыв ткани или сильное растяжение связующего материала, то лечение проводится исключительно в стационаре.
- Болевой синдром купируется введением обезболивающих препаратов;
- При обширной гематоме производят удаление кровяных сгустков оперативным путем;
- Голеностоп фиксируется с помощью гипсовой повязки.
Поврежденный участок иммобилизуется сроком не менее чем на один месяц, это необходимо для сращивания тканей повреждённых волокон. Если не зафиксировать голеностоп, то заживление происходит медленнее, что может спровоцировать осложнение и хроническую хромоту.
Более длительное лечение направлено на ускоренное рассасывание гематомы, снижение отёчности и восстановление функциональных свойств сустава. Для этих целей назначается ЛФК: физиологическая терапия, восстановительная гимнастика, профессиональный массаж.
Период терапии должен длиться ровно столько, сколько заживает поврежденный участок, что зависит от индивидуальных особенностей организма и возрастной категории больного.
Степени
На основании клинико-рентгенологических данных И.И. Мирзоева, М.П. Конюхов и Ю.А. Куроч-кин (1978) выделяют три степени врожденной плосковальгусной деформации стопы у детей.
- Легкая степень: угол продольного свода стопы до 140°, угол между осями таранной и пяточной костей 30—40°, угол наклона пяточной кости от 10 до 30°; отведение переднего отдела стопы в пределах 8—10°, вальгусное положение заднего отдела до 10°; углы большеберцово-пяточный 90-100°, большеберцово-таранный 100-130°.
- Средняя степень: уменьшение угла продольного свода стопы до 140—160°; угол между осями таранной и пяточной костей 40—50°; угол наклона пяточной кости от 0 до 10°, углы болыпеберцово-пяточный 100— 120°, большеберцово-таранный 130-160°; вальгусное положение заднего отдела и отведение переднего до 15°.
- Тяжелая степень: вальгусное положение заднего отдела и отведение переднего более 20°; на рентгенограмме головка таранной кости наклонена в подошвенную сторону и кнутри, принимая вертикальное положение, тело таранной кости сочленяется с большеберцовой костью только задним отделом, пяточная кость в положении эквинуса и вальгуса; угол между осями таранной и пяточной костей 50—70°, угол наклона пяточной кости к площади опоры отрицательный, углы болыпеберцово-пяточный 120—140°, болынеберцово-таранный 160-180°.
В норме угол продольного свода стопы (образуемый касательных, проведенных к подошвенной поверхности пяточной кости и I плюсневой кости) равен 120-125°, угол наклона пяточной кости (образуемый касательной к подошвенной поверхности пяточной кости и линией, соединяющей пяточный бугор с головкой I плюсневой кости) — 30°, таранно-пяточный угол (образуемый пересечением продольных осей таранной и пяточной костей) — 20~30°, болыпеберцово-пяточный угол (образуемый пересечением продольных осей больше-берцовой и пяточной костей) — 70°, большебер-цово-таранный угол (пересечение осей больше-берцовой и таранной костей) — 90—100°.
Результаты и обсуждение
Отдаленные результаты изучены у 15 детей (22 операции) в сроки от 1 года до 5 лет. Оценка проводилась по трехбалльной системе.
Хороший результат — жалоб на боли при длительной ходьбе у ребенка нет, объем движений в суставах стопы полный, стопа имеет правильную форму и правильно сформированный свод, на рентгенограмме определяется восстановление нормального взаиморасположения костей стопы, вывих в таранно-ладьевидном суставе устранен. Удовлетворительный результат — ребенок жалуется на боли в стопе при длительной ходьбе, отмечается умеренное отведение переднего отдела стопы, слабо выраженный вальгус пятки, на рентгенограмме выявляются незначительные изменения взаиморасположения костей, соответствующие I степени плоскостопия.
Неудовлетворительный результат — сохраняются выраженная плоско-вальгусная деформация стопы, значительное ограничение движений в суставах стопы, на рентгенограмме определяются изменения, соответствующие П-Ш степени плоскостопия, вывих в таранно-ладьевидном суставе. У 7 детей в возрасте от 1 года до 4 лет, оперированных по Кумеру—Коуэлу—Рамсею, получен хороший результат, у одного ребенка 8 мес в послеоперационном периоде отмечен аваскулярный некроз ладьевидной кости и результат лечения расценен как неудовлетворительный. У 5 детей в возрасте от 3 до 12 лет отдаленный результат операции Колемана оказался хорошим, у 2 — удовлетворительным. У детей старше 12 лет после операции трехсуставного артродезирования отмечен удовлетворительный результат.
Таким образом, при выборе метода оперативного лечения врожденной плосковальгусной деформации стоп необходим дифференцированный подход с учетом возраста больных и степени деформации. У детей в возрасте от 1 года до 4 лет мы считаем рациональным выполнение операции Кумера—Коуэла—Рамсея, так как это позволяет наиболее полно восстановить свод и рессорную функцию стопы и способствует ее дальнейшему правильному анатомо-функциональному развитию. К сожалению, до настоящего времени, несмотря на простоту диагностики врожденной плосковальгусной деформации стопы, детей с этой патологией направляют на хирургическое лечение поздно. У детей старше 5 лет целесообразно выполнение операции по Колеману, а у детей старше 12 лет при сформировавшейся ригидной плосковальгусной стопе — операции трехсуставного корригирующего артродезирования.
Патология [ править | править код ]
Воспалительные процессы
Артрит
Артри́т голе́носто́пного суста́ва
— острый или хронический воспалительный процесс, характеризующийся болевым синдромом и нарушением подвижности (ощущение скованности). Область сустава становится отёчной, покрасневшей и горячей на ощупь.
Остеоартроз
О́стеоартро́з голе́носто́пного суста́ва
— дегенеративно-дистрофическое заболевание сустава, развившееся в результате поражения хрящевой ткани суставных поверхностей . Встречается наряду с патологией других крупных суставов (тазобедренного и коленного) и представляет собой серьёзную проблему, связанную с ограничениями в трудовой деятельности.
Травмы
Повреждения (ушиб, вывих, перелом, растяжение связок), чаще всего возникают в результате прямого воздействия силы при ушибах и падении с высоты.
При растяжении связок голеностопного сустава
быстро развивается отек вследствие кровоизлияния с внутренней или наружной стороны сустава, появляются резкие боли при подвертывании стопы внутрь. При пальпации под лодыжками ощущается резкая болезненность. Если одновременно с растяжением связок происходитперелом V плюсневой кости , то определяется резкая боль при пальпации её основания.
Вывихи и подвывихи в голеностопном суставе
комбинируются с переломами лодыжек. Вывих может возникнуть в месте соединения таранной и пяточной кости. В этом случае отмечаются значительное утолщение и деформация голеностопного сустава и пяточной области. Пятка подвернута внутрь.
Ранения
В мирное время ранения голеностопного сустава (колотые, рваные, ушибленно-рваные, резаные, рубленые вплоть до травматической ампутации, размозжения, укушенные но чаще огнестрельные) встречаются редко.
| Голеностопный сустав | |
| лат. articulátio talocrurális | |
| Правый голеностопный сустав, вид сбоку. | |
| Фронтальный распил голеностопного сустава и суставов стопы. | |
| Кровоснабжение | лодыжечные ветви передней и задней большеберцовых артерий и артерии голени, образующие сеть. |
| Венозный отток | в глубокие вены голени. |
| Иннервация | суставной капсулы ветвями большеберцового и глубокого нерва голени. |
| Лимфа | по глубоким лимфатическим сосудам в лимфатические узлы подколенной ямки. |
| Каталоги |
Комплекс упражнений для восстановления после травм голеностопа.
1-2 неделя.
В положении сидя или лежа положите пятку травмированной ноги на пол и выполняйте сгибание и разгибание стопы (с максимально возможной амплитудой) в течение 1-2 минут.
Упражнение “Алфавит”. Также в положении сидя или лежа положите пятку травмированной ноги на пол и нарисуйте в воздухе все буквы алфавита большим пальцем. Ваша задача при этом – чтобы буквы были как можно больше.
(А) Закрепите на стопе эластичную ленту или трубку, аккуратно удерживая ее, сгибайте и разгибайте стопу. Повторяйте это упражнение в течение 1-2 мин. (B) Привяжите один конец ленты к ножке стола или стула, закрепите другой конец на вашей ноге и медленно тяните стопу на себя и от себя, также выполняйте это упражнение в течение 1-2 минут.
Сидя на полу или скамейке, закрепите эластичную ленту или трубку на травмированную ногу, при этом придерживая ленту стопой здоровой ноги, поворачивайте травмированную ногу наружу. Это упражнение требуется повторить 25-30 раз.
Сидя на полу или скамейке, скрестите ноги так, чтобы травмированная нога оказалась внизу. Закрепите эластичную ленту на травмированную ногу, при этом придерживая ленту стопой здоровой ноги, поворачивайте травмированную ногу внутрь. Это упражнение также требуется повторить 25-30 раз.
3-4 неделя.
Встаньте на расстоянии одной руки от стены. Поставьте травмированную ногу позади другой, пальцы ног должны быть направлены вперед. Медленно сгибайте переднее колено, пока не почувствуете, как икроножная мышца растягивается в задней ноге. Задержитесь на 15–20 секунд и повторите 3–5 раз.
Закрепите на стопе эластичную ленту или трубку, держа колено прямо, медленно потяните ленту к себе, пока не почувствуете, как растягивается верхняя часть икроножной мышцы, задержитесь на 15 секунд и повторите 15–20 раз.
Встаньте лицом к стене, положив руки на стену для равновесия. Поднимитесь на носки и задержитесь на 1-2 секунды, затем медленно опуститесь в исходное положение, повторите 20–30 раз. По мере укрепления голеностопа выполняйте это упражнение, сохраняя вес только на травмированной стороне в момент, когда вы опускаетесь.
Встаньте травмированной ногой на возвышенность или край лестницы. В исходном положении ваша пятка должна быть оторвана от земли, вторую ногу держите позади себя, слегка согнув в колене (для баланса можно держаться за стул или стену). Затем медленно опустите пятку до чувства растяжения в икре и задержитесь на 1-2 секунды. Вернитесь в исходное положение и повторите до 15 раз, несколько раз в день.
Виды, механизм травм
Повреждения связок голеностопа регистрируются часто. Подразделяются на следующие виды:
- Растяжение – повреждение без нарушения целостности волокон.
- Разрыв – полное или значительное нарушение анатомической целостности связок с нарушением функции.
- Частичный разрыв волокон иногда называют надрывом и выделяют в отдельную категорию повреждений. Функция сустава при этом практически полностью сохраняется.
При тяжелых травмах, кроме связок, нередко повреждаются другие структуры сустава: мышцы, фасции, сухожилия, кости, сосуды, нервные волокна. Степень повреждения зависит не только от величины травмирующей силы, но и от прочности самих тканей, от их способности выдерживать предельные нагрузки. Для каждого вида тканей она своя:
- для мышц – 4 – 5 кг/кв. см;
- для сухожилий – 625 кг/кв. см;
- для костей – 800 кг/ кв. см;
- для сосудов – 13 – 15 кг/кв.см.
В случае воздействия травмирующей силы не только на связки, но и на комбинацию тканей (например, на связки, мышцы, кости одновременно), общее сопротивление повреждению повышается.
В медицине существуют такие понятия, как упругость и напряжение тканей. Их показатели определяют прочность суставного аппарата. В зависимости от величины механической силы, происходит либо деформация, либо повреждение сустава – растяжения, разрывы, переломы.
Методы лечения артрита пятки
Лечебный курс артрита стопы начинается исходя из факторов, которые привели к патологии, степени болезни.
В комплексном подходе включены следующие методы:
- Терапия медикаментами
- Физиолечение
- Коррекция образа жизни
- Процедуры массажа
- Лечебная гимнастика
При наличии реактивного типа артрита 1 класс медикаментов – это антибиотики. Они подбираются, учитывая найденный возбудитель, его ощутимость.
- Макролиды – Эритромицин, Азитромицин.
- Фторхинолоны – Левофлоксацин
- Тетрациклины
В случае недейственности медикаментов могут прописать цефалоспорины – Цефтриаксон. Когда болезнь вызвана аутоиммунным течением, то требуется базовая терапия с помощью цитостатиков, иммунодепрессантов.
Симптоматическая терапия направлена:
- Унять болевой дискомфорт
- Уменьшить патологическое развитие
- Купировать внутрисуставные нарушения
- Исключить общую интоксикацию
Применяют в этом случае нестероидные средства, анальгетики, глюкокортикостероиды. Их применение возможно в виде таблеток, инъекций, компрессов, мазей. Из витаминов, хондропротекторов, которые помогают в восстановлении хрящевой ткани, назначают — Артру, Инолтру, Хондроксид.
Элементы метода оказывают противовоспалительный, противоболевой эффект.
Врачами рекомендованы следующие процедуры:
- Курс фонофореза с применением кортикостероидов.
- Электрофорез с лекарствами обезболивающего действия.
- Лечение ультрафиолетовыми лампами.
Немаловажная роль в устранении артрита отведена массажу и гимнастике. В острой фазе болезни ноги должны отдыхать, исключается нагрузка. Начинают занятия в стадии затухания, при купировании основных признаков.
Лечебный комплекс подбирается индивидуально. Гимнастику начинают из щадящих упражнений, постепенно увеличивая нагрузку. Показан массаж, в ходе которого производится поглаживание, растирание, разминание всей стопы, чтобы улучшить в ней кровоток.
Массируется подошва ноги, пока кожа не потеплеет, и не станет розового цвета.
Рацион пациента включает сбалансированные и разнообразные блюда. Полностью исключается или сокращается потребление мясных изделий, животного жира. Ограничивается прием сахара, соли, копченостей, маринадов, газированных напитков, сдобы.
В питании при артрите должны присутствовать:
- Овощи
- Фрукты
- Зелень
- Зерновые культуры
Для восполнения нехватки витаминов, микроэлементов рекомендован прием витаминных комплексов.
Народные способы применяют как вспомогательную терапию для снижения признаков и замедления прогрессирования артрита в пяточной области.
Артрит пятки в домашних условиях лечат, используя ряд рецептов:
- Примочки с включением цветов лютиков
- Картофельная настойка
- Яблочный уксус
- Отвар из листьев лавра
Чтобы устранить боль в пяточной зоне при помощи народных средств, рекомендован прием соков из моркови, огурца, свеклы, шпината. Также пьют при артрите яблочный, грейпфрутовый, медовый сок.
 Строение и заболевания щиколотки
Строение и заболевания щиколотки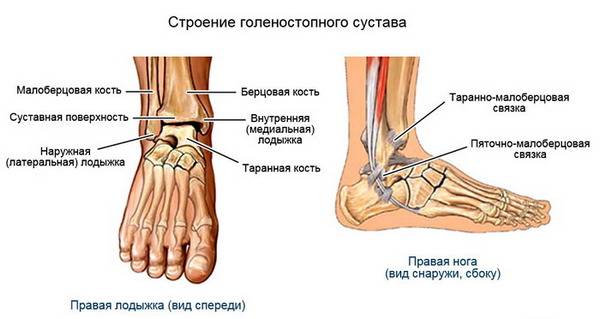 Разрыв связок голеностопного сустава: характерные симптомы
Разрыв связок голеностопного сустава: характерные симптомы Фиксатор голеностопа при растяжении связок выбор и показания
Фиксатор голеностопа при растяжении связок выбор и показания






 Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья
Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья Перелом кубовидной кости стопы лечение
Перелом кубовидной кости стопы лечение Мази при растяжении связок
Мази при растяжении связок Признаки и лечение перелома 5 плюсневой кости
Признаки и лечение перелома 5 плюсневой кости