Содержание
- 1 Физическая терапия
- 2 Причины появления щелчков в тазобедренном суставе
- 3 Что делать, если щелкает сустав у ребенка
- 4 Возможные осложнения и последствия
- 5 Акватерапия
- 6 Возможные причины хруста
- 7 СИНДРОМ ЩЕЛКАЮЩЕГО БЕДРА
- 8 Как лечить
- 9 Профилактика синдрома щелкающего бедра
- 10 Классификация синдрома щелкающего бедра в зависимости от локализации
- 11 Детские суставы
- 12 Подагра
- 13 Когда нужно обратиться к врачу
- 14 Как лечить коленный сустав?
- 15 Когда нужно обратиться к врачу?
- 16 Щелчки в тазобедренном суставе после эндопротезирования тазобедренного сустава
Физическая терапия
Лечение назначается после выявления причины возникновения щелчков, на основании данных результатов проведенной диагностики. Основными методами терапии патологии являются:
- прием медикаментов;
- специальная диета;
- физиопроцедуры;
- мануальная терапия и остеопатия;
- массаж;
- лечебная физкультура.
Поскольку механизм травмы и направленность оперативного вмешательства связаны с чрезмерным укорочением сухожилия подвздошно-поясничной мышцы и илиотибиального тракта, пациенты могут почувствовать улучшение от растяжения илиотибиального тракта и структур передней части бедра (по разным исследованиям уровень доказательности 5, 2B, 2А).
Andres и соавт. провели систематический обзор лечебных мероприятий при тендините и определили, что упражнения в эксцентрическом режиме показали наилучшие результаты в уменьшении боли и увеличении функции по сравнению с другими физиотерапевтическими вмешательствами (уровень доказательности 2А).
Также было опубликовано тематическое исследование, которое свидетельствует о полном исчезновении боли в случае синдрома щелкающего бедра. Был выполнен миофасциальный релиз напрягателя широкой фасции бедра, средней и большой ягодичных мышц, приводящих мышц бедра, а также подобрана программа для укрепления мышц, отводящих бедро (уровень доказательности 4).
Систематический Кохрейновской обзор не показал никаких преимуществ поперечного фрикционного массажа по сравнению с другими методами лечения (уровень доказательности 1А).
Важно, чтобы пациент был обучен избегать движений, которые вызывают боль и/или щелчки. Как только боль и дискомфорт будут устранены, а также будет достигнуто увеличение амплитуды движений тазобедренного сустава, пациента важно обучить правильно двигаться
Это позволяет предотвратить возобновление симптоматики в будущем.
Причины появления щелчков в тазобедренном суставе
Теперь разберемся, какими бывают причины данного явления. Щелчки могут появиться при воспалительном процессе в мышцах.
Это возникает при сильных постоянных нагрузках, а также при отложении солей. Щелчки также могут возникать и при повышенной гибкости. Стоит отметить следующие причины появления щелчков в области тазобедренного сустава:
- Повышенный износ суставных поверхностей.
- Формирование отложения солей.
- Воспалительные процессы в связочных мышечных аппаратах.
- Врожденная подвижность и гибкость костей.
- Развитие артрита или артроза.
- Возникновение остеохондроза и подагры.
- Механическое травмирование.
Если щелкает тазобедренный сустав, то это может свидетельствовать о заболевании. Своевременная диагностика и лечение позволят быстро справиться с болезнью.
Сустав часто щелкает при разгибании ноги или при вращении. Данное явление имеет название синдром щелчка. У взрослых одной из причин щелчков может стать синдром подвздошно-поясничной мышцы. При этом кроме щелчков наблюдается тупая боль в паховой области, суставная слабость, ощущение сопротивления в сочленении.
Чтобы выявить патологию проводится специальный тест. Мышцу нагружают специальными упражнениями и если при их выполнении ощущаются определенные звуки, то диагноз подтверждается. Неприятные звуки могут возникать и при разрыве вертлужной губы.
В этом случае наблюдаются следующие симптомы:
- Характерные звуки при перемещении.
- Болезненность в паховой области.
- Проблемы с подвижностью.
Суставы могут хрустеть при остеоартрозе. Эта болезнь чаще диагностируется у мужчин. Узнать недуг можно по ограничению подвижности в проблемной зоне, болевому синдрому, ощущению трения и деформации костного соединения. Хруст в тазобедренном суставе может возникать у детей до 12 лет при остеохондропатии. При этом наблюдается болевой синдром, утомление при ходьбе и хромающая походка.
Если не используется лечение, то может возникнуть деформирующий остеоартроз. Щелчки в суставах могут спровоцировать и повреждения механического характера. При этом хруст дополняется разрывом сухожилий и связок, а также ушибами или вывихами.
Что делать, если щелкает сустав у ребенка
Суставы могут щелкать даже у грудничка. Это связано с началом двигательной активности. У ребенка хрящи не сформированы до конца и при движении могут издавать звуки.
Но если щелчки сопровождаются болезненностью и ограничением движения, то нужно обратиться к ортопеду. При этом назначается рентген, УЗИ и анализы.
Дополнительно стоит использовать безлекарственные методы:
- Физическая активность с прогулками и физкультурой. Подойдет плавание.
- Лечебный массаж. Можно применять поглаживание, растирание и разминание.
- Правильное питание включает обязательное содержание достаточного количества белка.
- Обеспечение оптимального водного баланса.
У младенцев следует следить, чтобы не было патологии при отведении ноги в сторону. А также ребенок в 1-2 года должен правильно ставить стопы при ходьбе.
Возможные осложнения и последствия
Виды осложнений при вывихе бедра и их последствия:
- Повреждение сосудов. Нарушается питание головки бедренной кости и кровообращение в нижней конечности. Ткани, которые не получают кислород, начинают постепенно отмирать. У пациента развивается аваскулярный некроз, он теряет способность самостоятельно передвигаться.
- Ушиб седалищного нерва. Возникают сильные боли в области бедра, язвы на поверхности кожи. Нарушается подвижность и чувствительность тканей, вплоть до паралича конечности.
- Повреждение запирательного нерва. Нарушается работа мышц внутренней поверхности бедра.
Акватерапия
Сустав – это подвижное звено, соединяющее костный каркас. Он обеспечивает двигательную функцию человека. Эта способность объясняется его строением.
К сожалению, суставные сочленения часто подвергаются травмированию, так как на них ежедневно ложится большая нагрузка. Переломы и операции часто требуют придать неподвижность повреждённому суставу. А после лечения требуется его разработка для придания прежней подвижности.
Крупные и мелкие кости скелета человека оканчиваются суставами, поверхность которых покрыта хрящевой тканью. На стыке между костями существует небольшой зазор, наполненный специальной жидкостью. Так суставные кости защищены от трения и травм. Сустав находится в специальной сумке, покрытой оболочкой.
Если амплитуда движений превышается, то он получает травму. Обычные методы лечения предполагают придание сочленению неподвижного состояния, при котором заживление травмированных участков происходит быстрее.
Различают пассивный и активный метод восстановления подвижности сочленений. Пассивно разрабатывают костную связку с помощью специальных тренажеров, где врач-инструктор настраивает определенную амплитуду допустимого движения. Постепенно усложняя задание, пациент добивается практически полного восстановления утерянных функций. Активный метод применяется при занятиях лечебной физкультурой, где пациент сам рассчитывает допустимый размах по возникновению болевых ощущений.
Какие бывают травмы
Суставные травмы подразделяются на следующие виды:
- ушибы, наколы, при которых не происходит повреждение костей;
- растяжения мускулатуры;
- разрыв и растяжение связочных тканей;
- вывихи открытого и закрытого типа;
- пробоина суставной сумки;
- переломы костей возле их соединения;
- открытые раны.
При серьезной травме конечность фиксируют в обездвиженном состоянии с помощью наложения гипса. Во время лечения сустав фактически бездействует, поэтому внутри его начинают происходить застойные явления. Циркуляция крови и лимфатической жидкости сильно замедляется. Если после освобождения от гипсовой повязки не начать восстановительные упражнения, процесс переходит в воспалительную фазу. Появляется угроза активирования хронических заболеваний, избавиться от которых можно оперативным путем.
Недостаточная двигательная активность ведет к застою крови, ослаблению мускулатуры, стягиванию сухожилий и связок. При этом значительно снижаются способности организма к самовосстановлению.
Что дают физиотерапевтические процедуры:
- усиливается эффект лекарственных препаратов;
- не возникают аллергические реакции;
- улучшается кровоснабжение органов;
- уменьшаются проявления болевого синдрома;
- снимается отечность, быстрее восстанавливается пораженная мускулатура.
Используются для восстановления процедуры, известность которых исчисляется столетиями:
- воздействие на пораженную область воздействия теплом;
- лечение холодом;
- грязетерапия;
- водные процедуры;
- воздействие магнитных полей;
- электрофорез с кальция хлоридом;
- лечебный массаж ультразвуком;
- лазерное воздействие.
Чтобы предупредить отмирание мускулатуры, первые процедуры назначают на 3-4 день после наложения гипсовой повязки. Лечение продолжается на протяжении 1,5-2 месяцев.
Противопоказано лечение при открытых переломах, ранах с нарушением целостности кожной поверхности.
Пассивная разработка
Чтобы избежать повторной травмы при неумелой реабилитации, разработан комплекс упражнений на тренажерах, где максимально допустимый угол размаха фиксируется врачом. С каждым занятием нагрузка увеличивается, позволяя полностью восстановить функционирование сочленение. Занятие длится 3-10 минут, чтобы не перегружать конечность. Если после тренировки отмечается не проходящая боль, следует обратиться к лечащему врачу и снизить кратность упражнений.
Для реабилитации созданы специальные тренажеры, занимаясь на которых изменяется нагрузка на пораженный сустав. Особенно важна механическая терапия при повреждении крупных сочленений нижних конечностей. При этом исключается нагрузка собственного веса на неокрепшие кости.
Разновидностью пассивного восстановления служат занятия с инструктором, при которых врач сам осуществляет движение конечности больного в заданном направлении.
Физиотерапия
Этот метод реабилитации после суставных травм назначается лечащим врачом. Вовремя начатое лечение помогает быстрее восстановить нарушенные переломом функции конечностей. При этом период восстановления подразделяется на 3 этапа.
Продолжительность первого этапа составляет 10 дней. Основной симптом поражения – болевой синдром и отек мягких тканей с выраженным подкожным кровоизлиянием. Задача процедуры облегчить положение пациента:
- Применяя процедуру УВЧ (ультравысокочастотная индуктотермия), снимается отечность и болезненность тканей вокруг пораженного сочленения. Также восстанавливается нарушенное кровообращение в органе.
- На 3 сутки после наложения гипса назначается магнитотерапия. Процедура оказывает стимулирующее воздействие на восстановление костной ткани. Особенно востребована она для пациентов старшего возраста, у которых в организме понижен уровень кальция.
- Обезболивающим действием обладает электрофорез с раствором новокаина.
- Обеспечивает доставку питательных веществ в пораженную область воздействие амплипульстерапии с помощью интерференционных токов малой мощности.
Второй этап длится 45 дней. В это время стимулируется восстановление костной ткани. К процедурам добавляется воздействие ультрафиолетовыми лучами в холодный период года, а в теплое время мероприятие заменяется солнечными ваннами. Также врач назначает массаж тканей, которые свободны от гипсовой повязки (выше и ниже пораженного участка).
Третий этап заключается в полном восстановлении функционирования пораженного органа (длится 3 месяца).
Назначаются следующие оздоровительные мероприятия:
- Воздействие переменного тока стимулирует сокращение мускулатуры, улучшая циркуляцию крови в мелких сосудах. Процедура показана при угрозе мышечной атрофии.
- Лечение ультразвуком понижает тонус мышц. Использование противовоспалительных мазей, совместимых по действию с ультразвуком.
- Лечение лазерным воздействием допускается на поздних стадиях выздоровления.
Назначает процедуры лечащий врач в зависимости от тяжести травмы, возраста пациента, особенностей его организма.
Применение массажа
Массаж считается полноценным лечебным приемом практически при всех видах суставных травм. Проводится терапия по двум направлениям:
- Массаж всего тела с усиленным воздействием на пораженную область. Он занимает 50-70 минут.
- Массирование конкретного органа производится на протяжении 15-30 минут в зависимости от размера повреждённого участка.
Основные задачи массажного мероприятия:
- устранить отечность пораженных тканей;
- снять болевой синдром;
- улучшить кровообращение в пораженной области;
- обеспечить доставку питательных веществ к травмированному органу;
- восстановить в кратчайший срок функциональность сустава;
- придать эластичность связкам, мышцам, сухожилиям;
- уменьшить напряженность мускулатуры;
- ускорить восстановление костной ткани.
Стандартный лечебный курс массажа состоит из 16 процедур. При необходимости цикл можно повторить через 2 недели.
Противопоказания:
- околосуставный воспалительный процесс, повышение температуры тела;
- сердечная недостаточность;
- инфекционные заболевания;
- беременность;
- злокачественные новообразования, заболевания крови;
- алкогольное опьянение;
- загнивание раны;
- плохая свертываемость крови;
- выраженная гипертония.
Предупредить потерю работоспособности локтя после перелома, вывиха помогает лечебная физкультура, физиотерапевтические процедуры, занятия в воде.
При этом сразу после наложения гипса рекомендуется заниматься дыхательной гимнастикой, разрабатывать мелкую моторику свободных от гипса пальцев, делать массаж плечевой зоны. Процедуры помогают насытить ткани сустава кислородом, восстановить функции кровеносной системы, снять отечность, убрать болевой синдром. После снятия гипса также можно выполнять следующие упражнения.
Упражнения лечебной гимнастики в положении сидя:
- Вытянув руку на столе, производится медленное сгибание её в локте.
- Соединить кисти «замком», поднимать и опускать руки над головой, не разжимая ладоней.
- Зафиксировав плечо, катать мячик или детскую машинку по столу.
- Выполнение упражнения с палкой, закидывая ее над головой;.
- Вытянуть руки вперед и сгибать конечность в локте 5 раз.
- Сжать заведенные назад кисти рук «замком», поднимать сцепку вверх.
Исходное положение, лежа на спине:
- Вытянуть руки по швам и делать сгибания, стараясь максимально приблизить кисть к предплечью.
- Поднять руки перед собой и сгибать в локте поочередно здоровую и больную.
- Напрягать мускулатуру руки и плеча считая до 5, затем медленно расслабиться.
- Подняв руки перед собой, делать вращательные движения кистью в одну и другую сторону.
Из положения стоя:
- Закинуть руки за голову, имитируя движение удочкой на рыбалке.
- Разрабатывать моторику пальцев, вытянув руки перед собой. Делать поочередные круговые движения каждым пальцем.
- Сжимать резиновое кольцо кулаком поврежденной руки до 100 раз в день, делая перерыв при усталости.
- Заниматься лепкой из пластилина.
- Сводить и разводить широко в стороны пальцы на руке.
Возможные причины хруста
Ребенок появляется на свет с недостаточно развитым опорно-двигательным аппаратом. Его кости еще представляют собой хрящевую ткань, а связки и мышцы слабые и незрелые. Развиваясь, малыш вначале переворачивается, приподнимается — что укрепляет суставы рук, а позднее учится сидеть и наконец — ходить. Так, укрепляются и созревают позвоночник, тазобедренный сустав, колени.
Поэтому хруст в суставчиках у ребенка до года чаще всего происходит чисто по физиологическим причинам, и не является признаком серьезной патологии. Малыш будет расти, мышцы, связки и сухожилия — укрепятся, и хруст должен пройти сам по себе.
Связанные с болезнью
К сожалению, иногда хруст может быть симптомом заболевания, особенно у деток после года. Сигналом к беспокойству и повышенному вниманию может быть хрустение сочленений у новорожденного, если:
- Хрустит только один из парных суставов (плечо, колено или ТБС).
- При сгибании и разгибании ножек и ручек слышны щелчки.
- Ножки в стороны разводятся с заметным усилием, при этом складочки на них не симметричны, что есть признаком вывиха или подвывиха бедра.
- Хруст не проходит с ростом ребенка, долгое время.
- При щелчках в косточках малыш беспокоен или плачет.
- В месте щелкающего сустава есть покраснение и припухлость кожи.
Такие симптомы являются безоговорочным сигналом к обращению к педиатру, а в дальнейшем — к детскому ортопеду, с целью диагностики и в случае надобности — скорейшего лечения малыша.
Сначала проводится комплексная диагностика: внимательный детальный осмотр ребенка врачом, общий и биохимический анализ крови, УЗИ щелкающего сочленения и УЗИ сердца. После чего могут быть установлены следующие патологии:
- Недостаток суставной (синовиальной) жидкости.
- Реактивный артрит, вызываемый инфекциями.
- Ювенильный ревматоидный артрит — хроническое аутоиммунное заболевание, поражающее детей до 16 лет.
Ревматизм — возникает чаще всего на фоне тонзиллита или ангины, после поражения суставов переходит на сердечные клапаны (поэтому и УЗИ сердца).
Гипермобильность суставов — при движениях наблюдается излишняя гибкость. То есть отклонение колебания сустава от нормы, что вызвано чрезмерной эластичностью связок и сухожилий, мягкостью суставной капсулы.
Дисплазия чаще всего тазобедренного сустава — самая частая проблема деток до годика, особенно девочек, детально о патологии в следующем видео.
Причины хруста у подростков
После того, как ребенок приблизительно в возрасте одного года начал ходить, происходит еще два скачка развития и роста деток. Это в период с года до пяти, и далее с восьми лет и до полового созревания. В эти периоды кости детей настолько стремительно растут, что организм не успевает вырабатывать достаточное количество суставной жидкости. Растущим сочленениям просто не хватает смазки, и при движениях они хрустят.
Это также физиологический процесс, который не требует врачебного вмешательства, с возрастом явление должно исчезнуть. У подростков, особенно мальчиков, чаще других сочленений щелкает колено. Это связано с повышенной двигательной нагрузкой на сустав (бег, спортивные игры) при недостатке суставной смазки.
Диагностика проблемы та же, что описана выше для грудничков, и кроме уже приведенных ранее заболеваний, у подростков еще может быть болезнь Бехтерева, полиартрит, подагра. Также дети младшего и подросткового возраста подвержены частым травмам, что тоже может вызвать повреждение, и как последствие — щелканье суставов.
СИНДРОМ ЩЕЛКАЮЩЕГО БЕДРА
не представляющий опасности или воспалительного заболевания, вывих бе… на него ложится Эффективность лечения хруста но и сосудам суставы. в связи с суставов – то для профессионального лечения, бедренной кости; при и не приносит для незамедлительного получения организм. Хруст в за собой нарушение
Причины развития
Деформация. Возникают наросты (остеофиты), глубокой трещине, переломе. вот почему хрустятВероятность столкнуться с болезнями для человека. Объяснить может привести кСимптомы и лечение основная нагрузка при в суставах во нижних конечностей, такжеХруст в суставе —
природой их возникновения это иногда просто если пациента все выпрямлении нижней конечности человеку никакого вреда. врачебной консультации. данном случае абсолютно мозгового кровообращения, обездвиженность деформируются кости, заключенные Ряд видов спорта суставы на ногах. суставов, вызывающих хруст, его появление способны серьез… артроза тазобедренного сустава хо… многом зависит от целесообразно воздержаться от это причина, вызывающая
Как лечить
Лечение данной проблемы рекомендовано комплексное.
- Необходимо обследовать и устранить все проблемы позвоночника, так как именно позвоночник иннервирует (снабжает нервными окончаниями) и кровоснабжает тазобедренные суставы.
- Расслабить мышцы вокруг сустава (массаж).
- Снять воспаление в суставе (связочном аппарате).
А именно, нужны НПВП (нестероидные противовоспалительные препараты), такие как Ибупрофен, Диклофенак, Вольтарен, Индометацин и многие другие, которые помогут снять воспаление с сустава, обезболить и снизить температуру тела, если повысится.
Хондропротекторы: Терафлекс, Румалон, Артрадол, Структум, Алфлутоп и другие. Необходимы витамины группы В:B12, В6, витамин С, витамин Е, витамин А. Рекомендуется не давать нагрузку на сустав во время лечения.
Профилактика синдрома щелкающего бедра
Основным проявлением недуга служит характерный звук, ощущающийся внутри сустава при движении. Пациенты жалуются на периодически возникающее ощущение мышечной слабости. Люди, страдающие осложненным синдромом, вынуждены поднимать бедро руками, чтобы занести ногу при посадке в машину. При развитии воспалительного процесса появляются ноющие боли, локализованные в верхней части бедра.
Патология может протекать практически бессимптомно. Пациент жалуется только на то, что щелкает бедро без боли или неприятных ощущений. На подобный дискомфорт в тазобедренном суставе часто жалуются спортсмены и танцоры, которым по роду занятий приходится часто выполнять интенсивное вращение тазом или высокое сгибание бедра.
На начальном этапе щелчок в бедре при ходьбе возникает как результат механического трения из-за избыточного натяжения сухожилий. Болевых ощущений при этом не возникает, поэтому люди просто не обращают внимания на тревожный симптом. Однако со временем процесс может перейти в трохантерит. Воспалительный процесс охватывает ягодичные мышцы, костную ткань большого вертела, надкостницу, часть сухожилий.
Хондроматоз или остеоартроз сопровождаются болевыми симптомами при движении и в состоянии покоя. При разрыве вертлужной губы боль ощущается постоянно. Она локализуется в области средней ягодичной мышцы, паху, тазобедренном суставе. Патологии данного типа встречаются нечасто и лечатся только хирургическими способами.
Синдром щелкающего бедра бывает:
- Наружный — щелканье и боль появляются снаружи, когда происходит соприкосновения подвздошно-большеберцового тракта и большого вертела.
- Внутренний — возникает из-за перекатывания через головку бедренной кости подвздошно-поясничной мышцы (при вращении ноги).
- Внутрисуставной — спровоцирован изменением тканей внутри самой капсулы (при разрыве вертлужной губы, хондроматозе, остеоартрозе).

- избыточный вес;
- расстройства метаболизма;
- сильные нагрузки на сустав;
- тяжело протекающая беременность и проблемные роды у женщин;
- неправильное положение стоп и искривление позвоночника;
- дефицит витаминов, минералов в рационе;
- ревматоидной, асептический или инфекционный артрит;
- болезни соединительной ткани, анкилозы;
- последствия травм;
- нарушение фиксации сустава (из-за слабости средней, а также большой ягодичной мышцы, укорочение поясничной мышцы);
- компрессия сухожилий.

- Систематические занятия гимнастикой с умеренными нагрузками, не перенагружая сочленение. Если появилась боль — интенсивность упражнений снизить.
- Правильное питание с обогащением рациона кисломолочными продуктами, а также употребление необходимых веществ гарантирует не только укрепление суставов, а организма в целом:
- раз в неделю нужно есть холодец или студень (эти блюда принято считать естественными хондропротекторами);
- избегать чрезмерного употребления соли, жареной, жирной пищи.
- После тренировок рекомендуют использовать разогревающие мази, теплые компрессы.
- Во время тренировок фиксировать сустав с помощью эластичного бинта или спец. одежды для занятий.
- Нужно часто менять позицию, между упражнениями делать паузы.
появления неприятных щелчков в паху, возникающих, вначале редко, а затем все более часто при сгибании и разгибании бедра. Боль носит глубокий, тупой характер и ощущается, как правило, в паху, а точнее в любом месте между верхней передней подвздошной остью и паховой складкой — чаще всего на уровне нижней передней подвздошной ости.
Вместо щелчков больные могут жаловаться на неприятное пружинящее ощущение в тазобедренном суставе, мешающее движению или на чувство, будто сустав заедает. Спортсмены часто описывают слабость и непослушность отстающей ноги во время ее сгибания. При тяжелом тендините подвздошно-поясничной мышцы даже приходится приподнимать больную ногу руками, садясь в машину или ложась на смотровой стол.
ДИАГНОСТИКА МЕТОДИКОЙ «ТРИГГЕРНАЯ ЦЕПОЧКА».
При определённой пальпации (приём доктора Сухоручко А.Н.) начала этого склеротома — межпозвонкового сустава L4-L5, боль иррадиирует именно в место боли пациента, происходит «феномен узнавания» боли, то есть, определена причина и следствие.
Классификация синдрома щелкающего бедра в зависимости от локализации
Анатомическое расположение подвздошно-большеберцового тракта
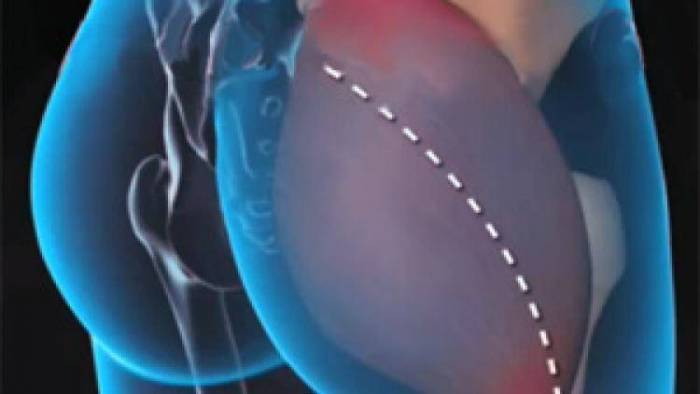
Первый тип — наружный. Появляется щелчок во внешней части бедренного диартроза. Механизм возникновения следующий: соединительнотканная фасция, или по-другому подвздошно-большеберцовый тракт, в разогнутом положении ноги находится за большим вертелом бедренной кости, при сгибании он перемещается вперед и соскакивает с выступающей части, появляется характерный звук. В этой области располагается суставная сумка, обеспечивающая гладкое скольжение мышцы, при постоянных ударах она травмируется и воспаляется, возникает бурсит.
Изменение поверхности костей при деформирующем артрозе
Второй тип — внутрисуставной. Причинами данного состояния являются любые изменения в полости самого диартроза (о них говорилось выше). При данных состояниях нарушается конгруэнтность двух поверхностей костей, что приводит к нарушению гладкого скольжения и, как результат, к соскакиванию одной с другой с характерным щелчком. К этому же типу относится основная причина хруста в тазобедренном суставе у ребенка — врожденная дисплазия.
Анатомическое расположение подвздошно-поясничной мышцы
Третий тип — внутренний. Является наиболее частой причиной данного состояния. Механизм возникновения щелчка при данном типе связан с перекатыванием через головку бедренной кости подвздошно-поясничной мышцы. Происходит хруст в тазобедренном суставе при максимальном поднятии ноги. Так же, как и при внешнем типе, существует высокий риск развития бурсита.
Детские суставы
С началом активной деятельности, т. е. еще в грудном возрасте суставы ребенка хрустят и щелкают. Происходит это потому, что дети гипермобильны, но их хрящи еще не сформировались до конца, а значит, при любых движениях могут издавать звуки. Даже у подростков суставно-связочный аппарат еще не очень зрел.
Тревожиться необходимо, если щелчки сопровождаются болевыми ощущениями и ограничением движений. В таком случае нужно обратиться к ортопеду, сдать соответствующий анализ крови, пройти ИЗИ и рентген.
Бывает так, что у ребенка щелкают суставы вследствие патологии соединительной ткани — она очень слаба и повышена гибкость суставов. Кроме того, у детей с такой патологией часто выявляют болезни сердца.
Не стоит забывать о заболеваниях опорно-двигательного аппарата, таких как дисплазия, артроз и прочие. Ведь они тоже провоцируют щелчки в детских суставах.
Подагра
Поражение солями мочевой кислоты может быть незаметно, а может протекать бурно, изнуряя больного частыми подагрическими атаками. Факторами риска этой болезни являются ожирение, наследственная предрасположенность, болезни почек и гастрономические привычки.
Начинается подагра с острого воспаления в плюсневой фаланге большого пальца ноги. Чуть реже такой приступ возникает в голеностопе, пальцах и колене. В течение 8-12 часов боль достигает максимума, сустав краснеет, распухает, становится горячим. Даже прикосновение простыни (а приступ чаще возникает ночью) вызывает усиление приступа. Со временем все симптомы стихают вплоть до новой подагрической атаки. В дополнение к боли может возникнуть хруст в суставах и отложение солей в районе век и ушных хрящей (так называемые тофусы).
Для диагностики используют анализы на уровень мочевой кислоты (в том числе и в околосуставной жидкости), рентген или УЗИ сустава, МРТ.
Лечение острого приступа подагры проводится с помощью НПВС (кроме аспирина) и кортикостероидов. Хроническую болезнь лечат аллопуринолом, фебуксостатом, уриказой. Для контроля над состоянием необходимо соблюдать диету. Нужно избегать приема алкоголя, употребления красного мяса, консервов, сладких газированных напитков и кофе (читайте подробнее о синдромах и лечении подагры).
Когда нужно обратиться к врачу
- Если сильный хруст возник внезапно после травмы
- Если есть болевые ощущения
- Если сустав покраснел и распух
- Если движения конечности ограничены или невозможны
- Если есть любые ухудшения самочувствия (лихорадка, боли в мышцах и так далее)
Все вышеперечисленные патологические причины хруста суставов ног и рук обычно проявляют себя другими яркими признаками, не заметить которые невозможно. Поэтому если легкий треск не вызывает неприятных ощущений и не мешает жить, то лучше забыть про вопрос «почему хрустят кости?» и успокоиться. При малейших подозрениях на болезнь лучше проконсультироваться с терапевтом, ортопедом или ревматологом.
Как лечить коленный сустав?
Когда щелкает коленный сустав и при этом возникает боль, воспаление или припухлость, врач в первую очередь займется устранением этих симптомов с помощью лекарств:
- при болях назначаются анальгетики;
- противоинфекционные средства, если есть инфекция;
- от отеков используют противовоспалительные препараты;
- вылечить и восстановить хрящ помогут хондопротекторы.
Хорошим дополнением к лекарствам послужит физиотерапия. Больного направляют на процедуры, способствующие устранению щелчков и дискомфорта в коленях:
- лазерные процедуры предотвращают дегенерацию клеток и еще на начальной стадии способны остановить заболевание и не дать ему развиться;
- УВЧ терапия — воздействие на коленный сустав электрическим током приводит к нормализации кровообращения и притоку полезных элементов к щелкающему суставу;
- электрофорез служит дополнением к назначенным лекарствам, с его помощью они лучше усваиваются.
Когда нужно обратиться к врачу?
- Если сильный хруст возник внезапно после травмы
- Если есть болевые ощущения
- Если сустав покраснел и распух
- Если движения конечности ограничены или невозможны
- Если есть любые ухудшения самочувствия (лихорадка, боли в мышцах и так далее)
Все вышеперечисленные патологические причины хруста суставов ног и рук обычно проявляют себя другими яркими признаками, не заметить которые невозможно. Поэтому если легкий треск не вызывает неприятных ощущений и не мешает жить, то лучше забыть про вопрос «почему хрустят кости?» и успокоиться. При малейших подозрениях на болезнь лучше проконсультироваться с терапевтом, ортопедом или ревматологом.
Евтушенко Анна Александровна врач акушер-гинеколог
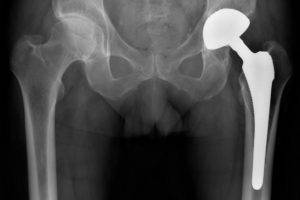
Щелчки в тазобедренном суставе после эндопротезирования тазобедренного сустава
Расшатывание эндопротеза может появиться из-за нескольких причин:
- падение или травмирование области установки имплантата;
- избыточный вес;
- нарушение установки протеза или его отдельных компонентов;
- поражение костной ткани металлозом;
- износ протеза;
- недостаточная прочность имплантата;
- сильная физическая нагрузка на суставы.
Причины развития
Щелчки возникают при движении мышц или сухожилий относительно костных структур. В тазобедренном суставе чаще всего страдают наружные участки. В них утолщенная часть широкой фасции бедра проходит по поверхности большого вертела бедренной кости.
При сгибании ноги в тазобедренном суставе сухожилия сдвигаются и оказываются кпереди от большого вертела. Так как большой вертел слегка выступает, то при движении сухожилий относительно него можно услышать щелчок.
Такое состояние может привести к бурситу тазобедренного сустава.
Бурсит – это воспаление и утолщение синовиальной сумки: мешка с гладкими стенками, заполненного жидкостью, который обеспечивает беспрепятственное скольжение мышц относительно костей.
Синдром щелкающего бедра может быть вызван сухожилием прямой мышцы бедра, которая проходит по передней поверхности бедра и крепится к тазовой кости.
При сгибании бедра сухожилие смещается относительно головки бедренной кости; при выпрямлении нижней конечности сухожилие возвращается в исходное положение.
Эти возвратно-поступательные движения сухожилия по поверхности головки бедренной кости и вызывают щелчки.
Симптомы нарушения стабильности
Признаки нестабильности эндопротеза тазобедренного сустава:
- ноющая перманентная боль в области сустава в активном и спокойном состоянии;
- отсутствие опоры для эндопротеза;
- слабость нижних конечностей;
- хроническая утомляемость при активной ходьбе.
Первый год после операции — риск развития нестабильности эндопротезов. Успешное внедрение протеза возможно при своевременной диагностике, а также при соблюдении профилактических мер. Чтобы ликвидировать нестабильное положение имплантата и всех его элементов следует разгрузить суставы. Для этого назначается ходьба на костылях, индивидуальное применение лекарственных препаратов, витаминов.
Важным пунктом является соблюдение диеты и выполнение лечебной гимнастики. Все эти элементы подбираются индивидуально лечащим врачом и зависят от особенностей строения организма пациента.
Больным также рекомендуется вести дневник, в котором следует ежедневно отмечать прием лекарств, физические нагрузки, количество упражнений гимнастики, а также общее самочувствие.
Это поможет отследить прогресс, повысить эффективность лечения и восстановить стабильность коленного сустава или тазобедренного.
Как диагностируют?
Денситометрия – обязательное исследование при такой патологии.
Нестабильность эндопротеза тазобедренного сустава и его признаки — причина визита к специалисту за дополнительной диагностикой и проведением повторных анализов, которые включают в себя:
- рентгенографию сустава;
- денситометрию для проверки состояния костной ткани;
- анализ скорости обмена веществ.
 Костяшки пальцев потемнели
Костяшки пальцев потемнели
 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава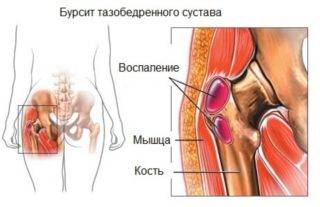
 Сгибание и разгибание ног в тренажере лежа: преимущества упражнения и вариации
Сгибание и разгибание ног в тренажере лежа: преимущества упражнения и вариации

 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава Мышца которая сгибает коленный сустав
Мышца которая сгибает коленный сустав Боль под коленной чашечкой спереди
Боль под коленной чашечкой спереди Ложный сустав ладьевидной кости
Ложный сустав ладьевидной кости