Содержание
- 1 Этот странный рубец
- 2 Ставить ребенку вакцину от туберкулеза или нет: за и против
- 3 Чем опасен туберкулез?
- 4 Быстрая помощь при появлении шишки
- 5 Как избавить ребенка от боли в ноге?
- 6 Прививка АДСМ куда делают детя. Разбираемся с прививкой АДС-М: от чего, куда и когда ее делают?
- 7 Реакция у грудничка
- 8 Ревакцинация
- 9 Как удалить шрам на руке после прививки
- 10 Прививка в плечо: от чего делается
- 11 Способы избавления от шрама после прививки
- 12 Как проводится вакцинация?
- 13 Побочные эффекты
- 14 Побочные эффекты у взрослых
- 15 БЦЖ
- 16 Какая прививка вызывает шрам
- 17 Прививка АДСМ куда делают в 14 лет. От чего делают прививку АДСМ
- 18 Почему остается шрам от прививки на плече
- 19 От какой прививки остается шрам на левом плече
- 20 Как можно самому сделать прививку от гриппа дома
- 21 Последствия
- 22 Как сделать укол в плечо
- 23 В каком возрасте ставится прививка АДС-м? Побочные эффекты и противопоказания
Этот странный рубец
Вакцины содержат живые ослабленные бычьи микобактерии и выпускаются в сухом виде. Перед употреблением вакцину разводят стерильным физиологическим раствором, который прилагается к препарату. Для прививки используется специальный туберкулиновый шприц (объемом 1 мл). Вакцина вводится строго внутрикожно на границе верхней и средней трети наружной поверхности левого плеча.
Через 4 — 6 недель при первом введении и уже на первой неделе после ревакцинации на месте инъекции появляется пятно, затем инфильтрат (участок ткани, увеличенный в объеме и повышенной плотности) диаметром не более 5-10 мм. В дальнейшем там образуется пузырек-гнойничок (его размер также не должен превышать 10 мм) с прозрачным, а затем мутным содержимым, потом — корочка. Через 5-6 месяцев у большинства детей остается нежный поверхностный рубчик длиной 3-10 мм, который к году принимает свой окончательный вид. Появление рубца свидетельствует о состоявшейся прививке (о перенесенном локальном кожном туберкулезе) и о выработке организмом специфической защиты против микобактерии туберкулеза.
Место введения вакцины нельзя обрабатывать йодом и другими дезинфицирующими растворами, а также накладывать повязку, выдавливать содержимое пузырька. Если пузырек вскрылся, его также не следует обрабатывать чем-либо, вскоре он подсохнет и превратится в корочку. Нельзя удалять ее или тереть мочалкой при купании, так как это может нарушить течение местного инфекционного процесса.
Если размеры инфильтрата очень большие (более 10 мм) или на месте введения вакцины так и не образовался пузырек, а через 6 месяцев рубчик, если замечено увеличение у младенца лимфоузлов в подмышечной области, следует проконсультироваться с фтизиатром1.
1Фтизиатр — врач, занимающийся вопросами диагностики, лечения и профилактики туберкулеза.
Ставить ребенку вакцину от туберкулеза или нет: за и против
Мнения педиатров и родителей касательно того, стоит ли прививать ребенка от туберкулеза, расходятся. Врачи настаивают на вакцинации, заверяя в ее безопасности и эффективности. Отцы и матери не решаются колоть БЦЖ ввиду того, что этот препарат содержит живых микобактерий и способен вызывать развитие побочных реакций.
Доктора в пользу прививки приводят такие факты:
- Эпидемиологическая ситуация в России последнее время ухудшилась, число носителей палочки Коха увеличилось. Это связано с неблагоприятными социально-бытовыми условиями.
- Благодаря вакцинации риск туберкулезного поражения с летальным исходом минимизируется.
- От туберкулезного менингита, внелегочной формы этой болезни умирает практически 100% зараженных непривитых детей.
- Осложнения после иммунизации БЦЖ развиваются крайне редко. При соблюдении правил подготовки и постановки укола, манипуляция проходит успешно и без негативных последствий.
- Привитый человек в 85% случаев устойчив к заражению палочкой Коха. При развитии туберкулеза патология протекает легче, без осложнений.
- БЦЖ исключает вероятность развития менингитного и диссеминированного типов туберкулеза.
Родители выступают против прививки ввиду риска развития таких осложнений:
- Генерализованная БЦЖ-инфекция. Это самое тяжелое последствие вакцинации. Встречается у малышей с выраженным иммунодефицитом. Частота развития – 1 случай на миллион. При генерализованной БЦЖ-инфекции поражаются кожа, суставы, кости, лимфоузлы, некоторые внутренние органы. Протекает патология тяжело.
- Холодный абсцесс. Наблюдается спустя 1,5 месяца после манипуляции. Возникает в том случае, если сыворотка была введена подкожно. Холодный абсцесс имеет вид образования белого цвета. Его удаляют хирургическим путем.
- Туберкулез кости. Развивается через 6-24 месяца после иммунизации. Такое осложнение наблюдается редко (в 1 случае из 20000), обычно встречается у детей с патологиями иммунной системы. Проявляется нарушением походки, отечностью суставов, хромотой, жаром, абсцессами.
- Келоидный рубец. Это образование красного цвета в месте постановки укола. Этиология его возникновения после БЦЖ неизвестна.
- Инфильтрат с нагноением. Формируется спустя месяц после прививки. Может достигать в диаметре 1,5-3 см.
- Язва диаметром более сантиметра. Легко устраняется при помощи лекарств местного действия.
- Лимфаденит. Представляет собой воспаление лимфатических узлов. Развивается при попадании микобактерий из эпидермиса. В запущенных случаях у ребенка повышается температура до уровня субфебрилитета, увеличивается печень, уменьшается масса тела.
Как правило, побочные реакции развиваются у детей с иммунодефицитом и гиперчувствительностью к компонентам средства. Вероятность поствакцинальных осложнений возрастает при использовании некачественного препарата.
Многие родители прислушиваются к советам доктора Комаровского. Этот врач выступает за вакцинацию против туберкулеза. Он успокаивает тем, что прививки ставятся в роддоме только после обследования ребенка и при соблюдении всех правил. Это минимизирует риск развития поствакцинальных осложнений. К тому же современные препараты качественные, и риск возникновения побочных реакций от них минимальный. Комаровский считает, что временное ухудшение самочувствие после прививки – это не так опасно, как те последствия, к которым обычно приводит туберкулезная инфекция.
Учитывая, что вероятность заражения палочкой Коха в стране высокая, лучше прививать младенца БЦЖ в роддоме.
Чем опасен туберкулез?
Наиболее часто эта болезнь поражает легкие. Основные симптомы — кашель с выделением мокроты, а в поздних стадиях — с кровохарканьем, истощением.
Для туберкулеза характерно постепенное, незаметное начало заболевания. У ребенка, впервые встретившегося с туберкулезной палочкой, развивается так называемая, первичная туберкулезная интоксикация. Она проявляется повышенной возбудимостью и быстрым эмоциональным истощением. В некоторых случаях возникают симптомы острого респираторного заболевания. Туберкулезная инфекция распространяется по лимфатическим путям, поэтому при первичном туберкулезе почти всегда в процесс вовлекаются все группы лимфатических узлов, особенно часто — внутригрудные. В дальнейшем основным проявлением заболевания становится кашель.
Если инфицирование не было выявлено своевременно, и малыш не прошел курс лечения, могут сформироваться признаки хронической туберкулезной интоксикации: отставание в физическом развитии, бледность кожи, небольшое увеличение лимфатических узлов всех групп. Эти формы первичного туберкулеза могут быть излечены без остаточных явлений, но ребенок остается инфицированным на всю жизнь, хотя проявлений болезни у него не будет. В некоторых случаях при первичном туберкулезе легких происходит самоизлечение с образованием объизвествленного участка в легких (очага Гона), в котором как бы законсервированы микобактерии.
Хронический туберкулез легких проявляется кашлем с выделением большого количества мокроты, хрипами в легких.
Могут поражаться не только легкие и бронхи, но и гортань, кости, суставы, позвоночник, органы мочеполовой системы (результат — бесплодие), глаза (исход — слепота), сердце, органы пищеварительной системы, кожа и подкожная клетчатка (появляются гнойнички, бугорки, язвочки и рубцы, раньше все это называлось «золотушным лишаем»).
Наиболее тяжелые формы туберкулеза возникают у новорожденных детей — распространенное поражение легочной ткани, а часто и головного мозга, что приводит к туберкулезному менингиту (воспалению оболочек мозга).
Инфицирование возможно и у привитых детей, но у них заболевание протекает в легких формах, и первичное поражение часто излечивается самопроизвольно, так как имеется постпрививочный (сформировавшийся после вакцинации) иммунитет. Поэтому чрезвычайно важна вакцинация новорожденных и ревакцинация подростков.
Быстрая помощь при появлении шишки
Каждый человек индивидуален и по-своему переносит вакцину. И хотя прививка от столбняка очень редко вызывает осложнения, у некоторых может возникать шишка на месте после вакцинации.
Припухлость образуется за счёт введённого под кожу анатоксина вакцины, который адсорбируется на гидроксиде алюминия. Благодаря ему вирусные клетки долго удерживаются в организме, создавая необходимый иммунный отклик.
Поэтому очень важно вводить вакцину в ту область, где мышечные ткани лучше всего развиты. Именно в таких местах всасывание компонентов препарата происходит наиболее быстро
Для детей, которые не достигли полуторогодовалого возраста, самым подходящим местом для инъекции является бедро.
Затем прививку ставят в область плеча или под лопатку. Окончательное решение по месту инъекции принимает врач, проводящий осмотр. Как уже упоминалось, наиболее оптимальной областью для введения прививки от столбняка считается мышца.
Шишка может быть болезненной , но она не несёт никакой опасности для здоровья. Просто нужно дождаться её полного исчезновения (процесс занимает не более двух месяцев).
На месте прокола может возникать шишка, которая мешает и болит. Если она слишком вздулась, то это значит, что процедура проведена неправильно, например, врач ввел вакцину не в подкожно-жировую клетчатку, а под саму кожу. Сложности убрать припухлость нет, но в этом месте лекарство рассасывается плохо и долго.
Нередко начинает болеть под лопаткой из-за скопления клеток вируса и давления на ткани в этой области. Чтобы шишка рассосалась быстрей можно делать компрессы в домашних условиях. Быстро нормализует место припухлости таблетка аспирина, растворенная в четырех чайных ложках спирта. Полученная смесь перемешивается до полного растворения и наливается на свернутую в несколько слоев марлю.
Чтобы спирт не обжег нежную кожу, эту область смазывают нерафинированным растительным маслом. Влажную марлю, смоченную в лекарстве, прикладывают под лопатку и прикрывают пленкой. Сверху ее нужно зафиксировать лейкопластырем. Лучше всего процедуру проводить на ночь, а можно просто полежать с компрессом несколько часов. Чтобы припухлость рассосалась, хватает трех-четырех процедур. Иногда компрессы приходится делать целую неделю.
Не стоит бояться боли после инъекции. Это формируется местный иммунитет к болезни, от которой вакцинируют больного. Болевой синдром опасен только, если он доставляет сильное неудобство человеку
Важно обращать внимание на этот симптом у малышей. Взрослые люди переносят боль гораздо легче. Обычно такие шишки безопасны, хотя и могут препятствовать движению конечности
Обычно такие шишки безопасны, хотя и могут препятствовать движению конечности.
Можно принимать обычные обезболивающие таблетки, если слишком большой дискомфорт. Боль после прививки присутствует не всегда. Чаще вакцинация происходит без побочных эффектов. Если сильно болит под лопаткой, то рекомендуется принимать таблетки, не содержащие аспирин, например, Ацетаминофен, Ибупрофен.
Как избавить ребенка от боли в ноге?
Когда ребенок не встает на ножку или хромает, родители стремятся ему помочь. Можно сделать массаж, приложить холод или, напротив, делать теплые примочки. Рекомендуется мазать ногу гелями или мазями, например, Эскузаном. Активный компонент средства — эсцин — оказывает, в числе прочего, местное противовоспалительное и противоотечное действие. Не имеет ограничений по возрасту. Однако следует иметь в виду, что подобные препараты могут вызвать аллергическую реакцию.
В день вакцинации спросите медработников, что делать, если ребенок после прививки АКДС начнет хромать. Специалисты не рекомендуют принимать какие-либо меры, когда болезненность выражена несильно и проходит за два-три дня. Массажи, примочки, натирания нередко только ухудшают состояние.
Доктор советует гель или мазь? Наносите ее на больное место тонким слоем легкими прикосновениями, не втирая. Дайте малышу обезболивающее на основе парацетамола или ибупрофена в жидкой форме в соответствующей возрасту дозировке.
Источники
- https://vactsina.com/inektsionnyie-preparatyi/boli-posle-akds.html
- https://baby-bob.ru/posle-privivki-akds-u-rebenka-bolit-noga-on-hromaet-i-ne-mozhet-vstat-chto-delat/
- https://privivkumne.ru/detyam/posle-privivki-akds-rebenok-hromaet.html
Прививка АДСМ куда делают детя. Разбираемся с прививкой АДС-М: от чего, куда и когда ее делают?
Все прививки классифицируются наи те, которые делаются по желанию. К первой группе принадлежит АДС-М.
Отношение к этой вакцине у людей разное. Некоторые, опасаясь развития побочных реакций.
Прежде чем принять такое решение, нужно рассмотреть, что представляет собой АДС-М прививка: от чего защищает и как переносится.
От чего делают?
Для защиты от смертельно опасных болезней проводят вакцинацию. Эта процедура предполагает введение в организм материала, который стимулирует выработку антител к определенной патологии. Это способствует формированию стойкого иммунитета.
Прививку АДС-М можно расшифровать так: адсорбированная дифтерийно-столбнячная вакцина . Букву «М» ставят, чтобы обозначить уменьшенное количество компонентов средства. АДС-М используется для иммунизации детей и взрослых против столбняка и дифтерии.
Эти патологии являются очень опасными и распространенными. Столбняк провоцирует бактерия Клостридия тетани. Ею можно заразиться через глубокие порезы, проколы кожи. В бескислородной среде патоген начинает активно размножаться и выделять токсин – тетаноспазмин.
Вакцина АДС-М
Это вещество попадает с током крови в головной и спинной мозг, вызывая сильные спазмы мышц лица, спины, шеи, судорожные состояния. Приступы сопровождаются сильной болью.
Если бактерия поражает дыхательные органы, то наступает смерть. Лечению столбняк поддается очень тяжело. При своевременно оказанной помощи выздоровление длится около трех месяцев.
Патология способна приводить к таким последствиям:
- отек легких;
- разрыв мышечных волокон;
- паралич;
- инфаркт;
- переломы;
- тромбоз.
Возбудитель дифтерии палочка Леффлера. Патоген поражает гортань, глаза, трахею, нос, рот. Бактерия вызывает закупорку, отечность и некроз тканей.
Заразиться дифтерией можно разными путями:
- через пищу;
- воздушно-капельным;
- бытовым.
Патология тяжело поддается лечению. При своевременно оказанной помощи выздоровление наступает спустя неделю. Реабилитационный период длится не меньше месяца.
Дифтерия способна приводить к таким осложнениям:
- асфиксия;
- паралич;
- миокардит.
Препарат АКДС отличается от АДС-М тем, что содержит коклюшный компонент и большую концентрацию дифтерийных и столбнячных анатоксинов. Эти вакцины взаимозаменяемые.
Состав вакцины
Состоит АДС-М из анатоксинов возбудителей болезней. Эти вещества представляют собой токсины, выработанные патогеном и обезвреженные. При попадании анатоксинов в организм, начинают вырабатываться антитела.
В состав АДС-М входят такие компоненты:
- дифтерийный токсоид – 5 единиц;
- столбнячный анатоксин – 5 единиц;
- алюминия гидроксид;
- тиомерсал;
- формальдегид.
Фасуется средство в ампулы объемом 1 мл. В АКДС дифтерийный компонент присутствует в разовой дозе в количестве 60, столбнячный – 20 единиц. В АДС-М анатоксинов содержится значительно меньше.
Поэтому данная прививка переносится легче. Ее делают тем людям, у которых более высокие концентрации токсоидов вызывают побочные реакции, ослабленным и недоношенным малышам.
Куда делают?
АДС-М принадлежит к классу адсорбированных вакцин. Это означает наложение иммунобиологических частиц на определенную матрицу. Данный вид вакцинных препаратов подразумевает, что активные компоненты будут поступать в кровь постепенно, вызывая реакцию системы иммунитета и формирование антител.
В мускулатуре вакцинный материал создает депо. Оттуда он начинает медленно высвобождаться в кровь. Если колоть АДС-М подкожно, то активные компоненты средства сразу же проникнут в кровоток.
ВОЗ рекомендует делать прививку против дифтерии и столбняка в бедро либо наружную зону плеча . В этих участках тела мышцы более развиты и проходят близко к коже. Малышам обычно колют АДС-М в бедро, а взрослым – в плечо.
Также разрешается вводить вакцину под лопатку. Это место выбирают для постановки укола в том случае, если у человека выражен подкожный жировой слой, который создает преграду для введения иглы в бедренную или плечевую зону.
График вакцинации и ревакцинации
АДС-М используют для иммунизации детей и взрослых. График вакцинации и ревакцинации может быть разный. Он зависит от того, в каком возрасте была сделана первая прививка.
Реакция у грудничка
В большинстве случаев негативная реакция на прививку у грудных детей отсутствует. Место инъекции краснеет и становится более плотным. Такой эффект считается нормальным, ведь постепенно эти побочные реакции проходят, примерно за 3 дня. Если даже вакцины хорошо переносятся, то два дня после ее введения все равно необходимо следить за состоянием малыша. Ребенок может плакать на протяжении суток из-за головных болей. При этом часто наблюдаются чрезмерная потливость и диарея. У небольшого процента малышей повышается температура.
В некоторых случаях отмечаются более тяжелые осложнения. Такой негативной реакцией является аллергия на компоненты препарата, сыпь, крапивница и боль в суставах. Эти последствия возникают в одном случае из 20 тысяч. Часто появляется тошнота или рвота, возможны даже нехватка дыхания и обморок. Если перечисленные симптомы не проходят, то обязательно нужно обратиться к врачу. Иногда возможны такие серьезные осложнения:
- отек Квинке;
- анафилактический шок;
- неврит;
- мышечный паралич;
- менингит;
- увеличение лимфатических узлов.
Ревакцинация
После того, как узнали, от чего прививка в плечо (левое), следует узнать, что такое ревакцинация. Повторную вакцинацию делают в возрасте старше 6 лет. Для того, чтобы закрепить результат и чтобы выработался стойкий иммунитет к возбудителям туберкулеза. Перед повторной вакцинацией ребенку делают пробную прививку Манту. Проба Манту – это тест на выработку иммунитета к туберкулезу. Это самый безопасный способ диагностики, по крайней мере, безопаснее, чем рентген легких. Если проба позитивная, значит появятся припухлость, покраснение и уплотнение на месте прививки диаметром 10 мм. Это значит, что детский организм имел контакт с возбудителем туберкулеза, но это не показатель, что ребенок болен. Если такая реакция есть, значит ребенок должен быть под присмотром детского пульмонолога и педиатра. Время между прививками Манту и БЦЖ колеблется от 3 до 14 дней.
Прививка при рождении в плечо противопоказана деткам, которые родились с какими-то осложнениями, это может быть внутриутробная инфекция, первичный иммунодефицит и ВИЧ у матери и другие серьезные заболевания. Делать ли в роддоме прививку или позже, решать должна мама, а если же есть какие-то противопоказания, ей должен сказать об этом педиатр-неонатолог, который осматривает ребенка в первые минуты его жизни.
Повторную прививку БЦЖ (в 6-7 лет) могут перенести, если у ребенка аллергия, иммунодефицит, онкологическая болезнь или же другие острые заболевания
Если же при первой прививке реакция Манту была положительной, то повторную вакцинацию делают с особой осторожностью. У здорового ребенка осложнения после БЦЖ не появляются
Но не стоит забывать, что любой медицинский препарат может дать непредвиденную реакцию при воздействии на отдельно взятый организм, то есть это может произойти индивидуально. Иногда бывает тяжело диагностировать у ребенка какие-то заболевания до вакцины, и потом сделанная прививка оборачивается для ребенка нежелательными последствиями. И получается, ребенку сделали вакцинацию, когда ребенок был болен, но об этом никто не знал.
Как удалить шрам на руке после прививки
После обоих видов прививок рубцы подлежат коррекции, если они представляют собой косметический дефект
Важно правильно выбрать наиболее подходящие средства в зависимости от характера и возраста рубца
При шрамах, которым не более 2 лет, можно добиться результата применением наружных медикаментозных и народных средств. На них нельзя рассчитывать при застарелых рубцах, эффективными будут в этих случаях только специальные косметические процедуры.
Применение лекарственных средств
Мази, кремы и гели содержат в составе гепарин, улучшающий кровообращение, протеолитические ферменты, размягчающие коллагеновые волокна, биологически активные вещества, стимулирующие обновление клеток кожи, растительные экстракты.
Для рассасывания шрама на левой руке от прививки используют следующие средства:
- Медерма;
- Келофибраза;
- Контрактубекс;
- Зерадерм-Ультра;
- Дерматикс-Ультра;
- Солкосерил.
Применять их необходимо регулярно и длительно, нанося небольшое количество на чистую сухую поверхность рубца с легким втиранием, 2-3 раза в сутки.
Хороший эффект дают силиконовые пластыри. Они действуют по типу мини-сауны – увлажняют и разогревают рубец, способствуют его размягчению и восстановлению здоровой ткани. Пластыри сначала накладывают на 2 часа, затем время постепенно увеличивают до 10-12 часов. Популярностью пользуются: Мепиформ, Мепидерм, Сикатрис и Сутрикон.
Лечение при помощи косметических процедур
Косметические процедуры показаны, когда рубец полностью завершил свое формирование и имеет окончательный вид, то есть по истечении 1 года. После его осмотра специалист подбирает наиболее подходящий метод удаления рубца от прививки, которая оставляет шрам на плече. Применяют следующие процедуры:
- Механический пилинг – микродермабразия;
- Лазерный пилинг;
- Инъекции филлеров.
Механический пилинг
Процедура заключается в снятии верхнего слоя кожи с помощью мельчайших абразивных частичек – алмазной пыли, окиси алюминия. Используют специальный аппарат для микродермабразии.
После воздействия идет процесс восстановления тканей. Метод подходит для гипертрофических рубцов, противопоказан при келоидах, кожных заболеваниях.
Инъекции филлеров
Наиболее частая процедура при атрофических рубцах, имеющих вид «колодца». Под эпидермис вводятся наполнители (филлеры) – коллаген, гиалуроновая кислота или суспензия собственной жировой ткани пациента.
В результате происходит выравнивание рубца до уровня кожи, впадина исчезает. Недостаток метода в быстром рассасывании филлеров, инъекции нужно повторять ежегодно. Противопоказания – аллергия и нарушения иммунитета.
Лазерный пилинг
Самый универсальный метод, применяемый при всех видах рубцов, в том числе келоидах. Луч лазера, воздействуя на рубец, испаряет его ткань и стимулирует глубжележащие слои кожи, после чего идет активное ее восстановление.
Результат – перестройка направления коллагеновых волокон, они становятся короче и переплетаются, как в здоровой коже, плюс процесс восстановления. Противопоказанием является беременность и период лактации, расстройства нервно-психической сферы, онкологические болезни.
Дермопластика
Дермопластика приходит на помощь, когда нельзя рассчитывать на эффективность других методов. При атрофических рубцах делают подсечение (подрезание) вдоль стенок «колодца», удаляют рубцовую ткань и накладывают косметический шов.
При гипертрофических шрамах рубец полностью иссекают и накладывают скрытый погружной шов. Метод не применяется при келоидах из-за большой частоты рецидивов.
Применение народных методов
При небольших и не слишком выраженных рубцах могут помочь народные средства, их надо применять ежедневно и длительно – не менее 4-6 месяцев. При атрофических шрамах рекомендованы стимулирующие регенерацию средства: сок алоэ, мазь с прополисом.
Размягчить и уменьшить гипертрофические и келоидные рубцы помогут:
- Бадяга;
- Лимонный сок;
- Яблочный уксус;
- Питьевая сода;
- Порошок сандалового дерева;
- Кедрового ореха.
Неплохой эффект дают эфирные масла различных растений – лаванды, эвкалипта, чайного дерева, апельсина. Их смешивают с растительным маслом и втирают в рубец 2-3 раза в день. Нельзя рассчитывать на полное удаление шрама только лишь народными средствами. Они скорее являются дополнением к основному лечению, которое порекомендует врач.
Виктор Системов — эксперт сайта 1Travmpunkt
Прививка в плечо: от чего делается
В России и странах бывшего СССР основных вакцин, которые ставят в левое плечо – две. Это прививки от оспы и туберкулёза (вакцина БЦЖ). Именно после них на руке остаются рубцы. БЦЖ – прививка, оставляющая после себя шрам небольшой и незаметный (2-5 мм), а вот после вакцины от оспы отметины могут быть неправильной формы, структуры, утопленными относительно поверхности кожи и большого размера (до полутора сантиметров). Появление шрамов вызвано тем, что под кожу вводятся ослабленные, но живые, бактерии – они вызывают естественную реакцию организма в виде воспаления и образования пузырька в месте укола. Такой иммунологический ответ необходим для выработки иммунитета.
Оспа
Современным детям прививка в плечо от натуральной оспы не ставится. В СССР противооспенную вакцину вводили всем, поскольку периодически фиксировались вспышки этого заболевания. С 1978 года эта болезнь считается побеждённой, поэтому и массовую иммунизацию отменили. Однако на руках людей старшего возраста можно увидеть несколько шрамов от повторных вакцинаций. Благодаря повсеместной иммунизации болезнь, унёсшая жизни миллионов людей, полностью исчезла. Осталась лишь более лёгкая разновидность заболевания – ветряная оспа, но прививка против неё не является обязательной.
БЦЖ
Одна из первых прививок малышу в роддоме называется БЦЖ. Вакцину от туберкулёза вводят сразу же после рождения – на 3-й…7-й дни. Искусственно выращенные, ослабленные штаммы туберкулёзной палочки формируют иммунитет против этого опасного заболевания у новорожденного. Вызвать заболевание антигены в аттенуированной форме не могут, зато стимулируют выработку противотуберкулёзных антител, которые защищают человека от опасной болезни на протяжении 5-7 лет.
Ревакцинацию обычно проводят в 7 и 14 лет, после чего иммунитет сохраняется на долгие годы. Шрам от повторной вакцинации незаметен, поскольку в организме уже имеются антитела к туберкулёзным бактериям, и процесс в месте укола проходит не так интенсивно. Поэтому у людей, родившихся после 1978 года, обычно имеется только один шрам – от прививки БЦЖ при рождении в плечо.
Хотя бывают и исключения. Иногда прививка, выполненная в рамках ревакцинации, также вызывает интенсивный воспалительный процесс. После такой выраженной реакции вероятно формирование поствакцинального рубца. Поэтому у некоторых людей старше сорока на плече можно наблюдать целых три шрама.
Способы избавления от шрама после прививки
Отметины на левом плече после вакцинации имеются у многих. Но кожа разных людей различается – у одних пятна от прививок быстро заживают и имеют минимальный размер, в то время как другие мечтают избавиться от крупных и некрасивых рубцов. Сделать это сегодня позволяет пилинг – шлифовка верхнего слоя кожи. К моменту образования шрама процесс формирования иммунитета завершён, удаление рубца на него не повлияет. Избавиться от шрамов можно несколькими методами:
- механическая шлифовка поверхностных слоёв кожи;
- лазерный пилинг;
- химический пилинг с помощью кислот;
- фенольный пилинг.
Лазерный метод наиболее безопасен, не причиняет боли и практически не имеет противопоказаний. Особенно актуальна такая чистка верхних слоёв кожи у людей старшего возраста, имеющих многочисленные крупные шрамы после вакцинации против оспы.
Однако не стоит удалять следы от прививок на плече, если имеется врождённая склонность к образованию келоидных рубцов. Она проявляется формированием толстых и грубых наростов в местах глубокого травмирования кожи. При такой особенности организма мелкие рубцы не стоит трогать, чтобы избежать появления ещё более крупных шрамов на том же месте. Маскировать шрам с помощью татуировки при образовании келоидных рубцов тоже не стоит.
Как проводится вакцинация?
Перед тем, как принять окончательное решение о вакцинации АДСМ, необходимо провести медицинский осмотр пациента, а так же сдать общий анализ крови и мочи. Человек должен быть здоров, при ослабленной иммунной системе вместо пользы, будет нанесен непоправимый вред организму.
Прививка АДСМ взрослым, ставится в 26 лет и повторяется каждые 10 лет. Если вы не прививались более 20 лет, то вакцинация препаратом АДСМ проводится в два этапа, с промежутком 45 дней. Далее по графику, через 10 лет.
Инъекция вводится внутримышечно: плечо, бедро, но чаще всего под лопатку.
Детям вводят немного измененную вакцину — АКДС, в ее составе содержатся компоненты коклюша, который также является опасным и смертельным заболеванием, но только для детей. Взрослое население заболевает этой инфекцией крайне редко, при заражении переносит болезнь в легкой не угрожающей жизни форме.
По календарю прививок, происходит она в три этапа: в 3 месяца, 4,5 месяца и в 6 месяцев. Далее следует ревакцинация в 1,5 года, 6 лет и последняя в 14-16 лет уже вакциной АДСМ. Детям вводят вакцину в бедро, иногда в ягодицу.
Побочные эффекты
Препарат от гепатита В может спровоцировать появление отрицательных явлений. Их возникновение обусловлено наличием добавок. Ртуть – консервант, который негативно влияет на состояние нервных клеток. Одна доза состоит из 12,4 мкг этого компонента. Дополнительным ингредиентом является алюминий, в каждой вакцине содержится 500 мкг ингредиента.
Эти ядовитые вещества могут негативно повлиять на состояние паренхиматозного органа. Больному нужно очистить кровь и вывести токсины. Если пациент жалуется на запоры, ему необходимо пройти симптоматическую терапию. Для общего укрепления организма врач назначает гепатопротекторы, комплексы, включающие в себя микроэлементы и витамины.
Предупредительные меры позволят избежать простудных патологий, риск возникновения которых возрастает из-за ослабления иммунной системы. Среди других минусов вакцины от гепатита выделяют:
Головная боль
- повышение температуры тела;
- сильная головная боль;
- раздражительность;
- болезненные ощущения в области инъекции;
- излишняя агрессивность;
- онемение тела;
- диспепсическое расстройство;
- артралгия, миалгия, парестезия;
- слабость во всем теле;
- чрезмерная потливость;
- снижение аппетита;
- общее недомогание;
- отечность.
У совершеннолетних пациентов побочные эффекты возникают довольно редко. Они отличаются малой интенсивностью и кратковременностью. Высокий уровень защиты, который обеспечивается вакциной, компенсирует все возможные неудобства. Осложнения могут принести сильный вред, если больной проигнорирует рекомендации доктора. В этом случае анамнез часто дополняется крапивницей, узловатой эритемой, анафилактическим шоком, высыпаниями на кожных покровах.
Перед прививкой пациент подписывает разрешение на данную процедуру
Пациент может отказаться от вакцинации против гепатита В, при этом он должен учесть общее самочувствие, возможные способы передачи вируса и место работы. Свое решение он подтверждает подписью в бланке, который предоставляет доктор. Прививка от гепатита становится обязательной процедурой, если человек планирует выезд за границу. В сложившихся обстоятельствах ее нужно проводить в указанный срок. Врача необходимо уведомить об имеющихся показаниях, принимаемых медикаментах и реакции, возникшей после предыдущих прививок.
Чтобы сделать прививку от гепатита В детям и взрослым, необходимо обратиться к опытному врачу. Вакцину нужно выбирать, ориентируясь на его указания. После осуществления процедуры пациент должен в течение получаса оставаться в поликлинике. Именно в этот промежуток времени риск возникновения побочных эффектов наиболее высокий. Также пациенту следует запастись антигистаминными, обезболивающими, жаропонижающими препаратами.
Всем новорожденным и иногда взрослым необходима прививка от гепатита, которую в каждом возрасте делают по определенной схеме. Эта патология считается одним из самых опасных и непредсказуемых заболеваний печени, ведь неизвестно, как оно перенесется человеком и какие будут последствия. Многие случаи заканчиваются хроническим гепатитом и даже онкологией. Защитить малыша или взрослого помогает прививка – это эффективный метод профилактики вирусного заболевания. Новорожденным ее рекомендуют делать в первые часы жизни еще в роддоме.
Побочные эффекты у взрослых
После вакцины АДС м осложнения проявляются следующими симптомами: ломота в суставах, подъем температуры, насморк, припухлость и болезненность на месте инъекции, головная боль, сонливость. Все это считается абсолютно нормальным, и означает, что ваш организм вступил в борьбу с попавшими «вражескими» клетками.
Таким способом вырабатывается иммунитет к данным заболеваниям. К сожалению, прививка не дает гарантию, что вы никогда не заболеете столбняком и дифтерией, благодаря вакцине вы перенесете болезнь в более легкой форме, без тяжелого последствия для организма. Чаще всего дискомфорт продолжается в течение трех дней, реже увеличивается до недели.
Дети часто жалуются, что болит нога после укола и могут прихрамывать — это тоже считается нормой и не должно вызывать опасений.
У детей побочная реакция на вакцину в основном проявляется в виде сонливости, плаксивости, подъема температуры до 38-39 градусов которую необходимо сбивать с помощью жаропонижающих препаратов.
Покраснение, припухлость и болезненность в месте введения препарата может беспокоить, так же как и взрослых в течение месяца. Как показывает практика, с каждой введенной вакциной организм ребенка реагирует более остро, так как он вырабатывает иммунитет.
https://youtube.com/watch?v=UT-gx7o8LVs
Пугаться не стоит, придерживайтесь рекомендаций педиатра. Обычно перед каждой вакцинацией врач прописывает ребенку антигистаминный, жаропонижающий, обезболивающий препараты, чтобы снизить чувство недомогания и подъем температуры тела у ребенка.
Запрещено проводить водные процедуры в этот день, в дальнейшем рекомендуется заменить принятие ванны на принятие душа, во избежание повышения температуры тела. Нельзя тереть мочалкой место укола, иначе ранка может загноиться.
После проведения прививок, иммунная система ослаблена, поэтому необходимо более тщательно следить за малышом, чтобы он не переохлаждался. Желательно избегать большого скопления людей, чтобы не допустить заражения различными вирусными инфекциями.
БЦЖ
Туберкулез является распространенным инфекционным заболеванием, вызываемым различными видами микобактерий. Инфицироваться этой болезнью может любой человек, вне зависимости от условий его проживания. Туберкулез передается, как правило, воздушно-капельным путем, и заражает ткани и органы человека. Заразиться туберкулезом можно даже не имея прямого контакта с больным человеком. Именно для того, чтобы малыш не был инфицирован сразу после выписки, специалисты рекомендуют вакцинировать детей еще в больнице.
Прививают от туберкулеза новорожденных на третий день после появления на свет. Вакцина вводится под кожу на поверхности левого плеча. На месте прокола сразу возникает папула. Нормальным считается ее исчезновение через двадцать минут. По истечении двух-трех месяцев на месте вакцинации образовывается маленькое уплотнение (около одного миллиметра), которое окончательно заживает к одному году жизни ребенка.
Противопоказания
Запрещено вакцинировать от туберкулеза:
- новорожденных, у которых в семье имеются случаи врожденного или приобретенного иммунодефицита;
- если в роду у других детей были осложнения после проведения БЦЖ;
- новорожденных с недостаточностью функции фермента;
- детей с тяжелыми наследственными заболеваниями и с поражениями центральной нервной системы.
Иногда проведение БЦЖ откладывается на некоторое время. Это может быть связано со следующими состояниями:
- гемолитическая болезнь новорожденного, развивающаяся из-за несовместимости крови матери и ребенка;
- недоношенность малыша;
- развитие инфекционных процессов.
Осложнения после БЦЖ
К числу осложнений, которые могут возникнуть после проведения прививки от туберкулеза, относятся:
- инфицирование лимфоузлов;
- образование подкожного инфильтрата;
- образование келоида;
- образование безболезненной язвочки.
О том, как проявляется и какими симптомами сопровождается каждое из этих осложнений, родителям рекомендуется узнать у специалистов заранее.
Какая прививка вызывает шрам
Шов или рубец оставляют всего 2 вакцины. Одна из них уже не применяется, так как считается, что это заболевание считается уничтоженным.
Вакцины, после которых возможно образования шрама:
- Оспа – последние эпизоды вакцинации от этого заболевания проводились в конце 70 гг. прошлого века. В течение 50 лет не зафиксировано ни 1 вспышки опасной инфекции, выкашивающей в прошлом города и государства. У представителей старшего поколения на плече 2 шрама. Один из них – от прививки от оспы.
- БЦЖ – предохраняет от туберкулеза новорожденных малышей. В 70 странах является обязательной, проводится в роддоме. Ревакцинация возможна в возрасте 12 лет. После заживления пустулы остается шрам. На начальных этапах он может быть красного цвета, постепенно синеет и становится практически незаметным.
Прививка АДСМ куда делают в 14 лет. От чего делают прививку АДСМ
АДСМ позволяет стимулировать иммунитет на выработку антител от двух болезней: столбняка и дифтерии. В составе вакцины есть анатоксины — яды, выделяемые возбудителями заболеваний, которые обрабатываются в специальных иммунологических лабораториях.
Такая подготовка токсинов позволяет убрать их негативное воздействие на организм, но сохранить раздражающие агенты, которые и стимулируют работу иммунной системы.
Столбняк и дифтерия являются смертельно опасными. При отсутствии своевременной медицинской помощи в 90 % случаев пациенты умирают.
1. Столбняк.
Возбудитель данного заболевания — это палочка столбнячная, или бактерия Клостридия тетрани. Этот микроорганизм живет в кишечнике каждого человека и не оказывает негативного влияния.

Опасной считается свободная палочка, которая попадает в организм только через непосредственный ее контакт с пораженными тканями, лишенными кислорода. К таким повреждениям относятся глубокие раны или проколы.
Бактерия в бескислородной среде начинает размножаться и вырабатывать особый токсин — тетаноспазмин, который с током крови попадает в спинной и головной мозг. Он вызывает сильные спазмы и сокращения мышц шеи, спины и лица, а также периодические судороги.
Отличительная черта столбняка — спазматическое состояние длится постоянно до выздоровления или смерти пациента, вызывая сильные боли.
При этом:
- спина и шея максимально прогибаются назад;
- все конечности скручиваются, а пальцы полностью или частично сгибаются;
- возникает сильный тонус жевательных и мимических мышц;
- мышцы брюшной полости сокращаются, делая область живота «каменной».
Столбняк может вызвать остановку сердца или дыхания из-за риска развития паралича всех мышц. Полное выздоровление при оказании своевременной помощи наступает только спустя 2-3 месяца, в этот период возможно развитие следующих осложнений:
- пневмония;
- бронхит;
- переломы;
- разрывы мышц;
- отек легких;
- инфаркт;
- тромбоз крупных вен;
- тахикардия;
Почему остается шрам от прививки на плече
Шрамы
У многих с детства остался шрам на плече от прививки. Он не мешает, но рубец выглядит не эстетично. Почему появляются такие отметины и как его удалить? Какой препарат вызывает данную реакцию?
Почему остается след от прививки
Вакцинация – гениальное изобретение. Благодаря ей побеждены многие смертельно опасные заболевания. То, что остается шрам от прививки, является минимальной платой за защиту от опаснейших патологий.
В течение некоторого времени на месте инъекции образуется пустула, наполненная прозрачным содержимым.
Это является нормальной реакцией организма на возбудителя заболевания. В течение нескольких месяцев – от 2 до полугода – выбухание будет присутствовать. Может развиться воспаление. Образуется рубец. Область не чешется, не беспокоит малыша. Не следует снимать корочки, удалят жидкое содержимое, закрывать повязкой.
Какая прививка вызывает шрам
Шов или рубец оставляют всего 2 вакцины. Одна из них уже не применяется, так как считается, что это заболевание считается уничтоженным.
Вакцины, после которых возможно образования шрама:
- Оспа – последние эпизоды вакцинации от этого заболевания проводились в конце 70 гг. прошлого века. В течение 50 лет не зафиксировано ни 1 вспышки опасной инфекции, выкашивающей в прошлом города и государства. У представителей старшего поколения на плече 2 шрама. Один из них – от прививки от оспы.
- БЦЖ – предохраняет от туберкулеза новорожденных малышей. В 70 странах является обязательной, проводится в роддоме. Ревакцинация возможна в возрасте 12 лет. После заживления пустулы остается шрам. На начальных этапах он может быть красного цвета, постепенно синеет и становится практически незаметным.
Можно ли избежать образования
Образование рубцовой ткани – реакция кожи на действие ингредиентов вакцины. Избежать его появления можно в 2 случаях:
- Не делать прививку, но рискуете здоровьем малыша. Человек может быть носителем туберкулезной палочки, активно ее распространять, и не иметь внешних проявлений заболевания.
- Прививка сделана с нарушением правил введения препарата. Если препарат введен в мышечную ткань, в течение 4–6 недель развивается абсцесс. Это сопровождается воспалительным процессом, зудом, повышением температуры. Если на коже следы введения вакцины отсутствуют, а под кожей прощупывается болезненное уплотнение, то следует обратиться к хирургу и удалить новообразование.
Определенную роль играют особенности кожного покрова. Если дерма не склонна к образованию рубцовой ткани, шов будет небольшой, незаметный. Чем больше кожа склонна к рубцеванию, тем объемней шрам.
Как убрать шрам от прививки
Наличие шрама не мешает ребенку расти и нормально развиваться. Родители должны четко понимать, что до полного заживления пустулу трогать запрещено.
Удаляют рубцовую ткань только у взрослых. Используются следующие методики:
- Химические пилинги – с применением агрессивных салициловой, гликолевой, трихлоуксусных кислот. Для коррекции шрама потребуется несколько процедур.
- Механическая шлифовка – верхний слой кожи убирают при помощи насадок с мельчайшим алмазным напылением. Это позволяет выровнять рубец, сделать его практически незаметным.
- Шлифовка лазером – устранение шва проводится с поверхности кожи и в ее слоях. Процедура активизирует рост здорового эпителия на месте рубца.
- Фенольный пилинг – процедура осуществляется агрессивными веществами. Она болезненная, но эффективная.
Одним из вариантов маскировки шва от БЦЖ является нанесение татуировки.
Запрещено проводить манипуляции в следующих случаях:
- возраст до 18 лет;
- беременность;
- лактация;
- склонность к образованию келоидов;
- индивидуальная непереносимость компонентов пилингов;
- онкологические заболевания в анамнезе;
- любые патологии кожных покровов – экземы, дерматиты.
След от БЦЖ не мешает жить и работать. Причина отказа от прививки – возможное образование шрама – доктором не принимается.
Вакцина поможет вам оградить малыша от туберкулеза. Это крайне опасное заболевание. И ваш ребенок имеет конституционное право им не заболеть.
Статья проверена редакцией Ссылка на основную публикацию
статьи:
(3 5,00 из 5) Загрузка…
Не нашли подходящий совет?
Задайте вопрос экспертуили смотрите все вопросы…
От какой прививки остается шрам на левом плече
В область левого плеча по его наружной поверхности принято делать 2 вида вакцинации – против оспы и против туберкулеза (БЦЖ). Именно эти прививки, которые делают на боковой поверхности левого плеча, обычно и оставляют после себя рубцы, которые иногда являются косметическим дефектом и требуют коррекции.
Рубец от оспы
Натуральная или черная оспа – самое опасное инфекционное вирусное заболевание, уносившее миллионы жизней в разных странах с начала нашей эры и до конца XVIII века, пока не была изобретена вакцина.
После этого болезнь пошла на спад и, по данным ВОЗ,к 1977 г. была уничтожена повсеместно. В связи с полной ликвидацией болезни обязательные прививки от оспы были отменены в 1982 г., поэтому так называемую «оспину» — след от прививки можно встретить только у людей, родившихся до 1981 г.
Ее вид очень характерен: атрофический рубец размером 5-10 мм, иногда больше, расположенный ниже уровня кожи, депигментированный, лишенный волос, потовых и жировых желез. Поверхность рубца тонкая, неровная, как бы волнистая.
Шрам от БЦЖ
Туберкулезная инфекция пока еще представляет большую опасность, особенно для детей с несформировавшимся иммунитетом, поэтому вакцинация БЦЖ обязательна. Она проводится еще в роддоме всем новорожденным, не имеющим противопоказаний, на 4-6 день.
Затем выполняют ревакцинацию в возрасте 7 лет с учетом результатов Манту, которая отражает состояние иммунитета. Типичный рубец на коже плеча небольших размеров (от 3 до 7 мм), имеет гипертрофический вид, слегка возвышаясь над кожей.
Иногда после глубокого и длительного воспаления на месте прививки формируется атрофический рубец, как после оспы.
Этапы образования рубца
После введения вакцины БЦЖ – ослабленных микобактерий в коже развивается воспалительный процесс. Фактически он представляет собой небольшой поверхностный очаг кожного туберкулеза, в ответ на который и вырабатываются иммунные антитела.
Этапы образования рубца после введения вакцины БЦЖ:
- Фаза воспаления – в первые же дни на месте укола появляется уплотнение, покраснение кожи в виде «пуговки», этот инфильтрат держится от 2 до 4 недель;
- Фаза некроза – через 2-4 недели в центре инфильтрата появляется прыщик сначала с прозрачным, затем с гнойным содержимым, он вскрывается, образуется желтая корочка, из-под нее понемногу выделяется гной;
- Фаза заживления – спустя 8-9 недель от прививки выделения прекращаются, ранка начинает заживать, происходит формирование рубца из соединительной ткани.
Сначала он имеет гипертрофический вид, розовой окраски, возвышается над уровнем кожи, у большинства детей (более, чем у 60%) после года он становится нормотрофическим, сравнивается с кожей и отличается от нее только более светлой окраской.
В ряде случаев может сформироваться плотный, не рассасывающийся рубец – келоид. Это бывает при недостатке белка эластина в коже, при генетической предрасположенности ребенка к образованию келоидных рубцов.
Как должна выглядеть прививка БЦЖ в норме?
Сразу после введения вакцины образуется белого цвета «пуговка» диаметром 5-10 мм, напоминающая папулу пробы Манту. Это – обязательный этап после прививки, он является признаком правильного внутрикожного введения.
Через месяц краснота отек нарастают, появляется инфильтрат, в центре образуется гнойник. После полного очищения гнойника рана заживает, формируется рубец. Все эти явления после инъекции являются нормой и свидетельством правильного введения и подбора дозы, образования противотуберкулезных антител.
Почему нет рубца от БЦЖ у ребенка?
Когда у ребенка не сформировался шрам от БЦЖ, или он очень быстро рассасывается, это говорит о том, что активность туберкулезного процесса в месте прививки была очень низкой. Не произошло некроза кожи, характерного для туберкулеза, а значит, не выработалось достаточное количество антител.
Такие дети приравниваются к не вакцинированным и нуждаются в повторных прививках. Перед этим делают пробу манту, ее отрицательный результат подтверждает отсутствие иммунитета и является показанием к повторной прививке. Этот вопрос решает фтизиатр.
Причиной неэффективности вакцинации БЦЖ могут быть:
- Нарушения техники введения (подкожное или внутримышечное вместо внутрикожного);
- Слишком малая доза препарата;
- Неправильный уход за ребенком – обработка места прививки антисептиками, прием антибиотиков. В первом случае ослабленные микробы погибают от воздействия иммунной защиты, во втором – от противомикробных средств.
Как можно самому сделать прививку от гриппа дома
Методика введения вакцины в домашних условиях ничем не отличается от амбулаторной. Необходимо выбрать препарат самостоятельно и ввести его согласно правилам проведения инъекции. Колоть прививку от гриппа лучше в мышцу бедра, так как самостоятельно найти дельтовидную мышцу на руке довольно сложно.
Стоит сказать, что первую прививку от гриппа лучше делать в поликлинике, так как возможно развитие немедленных аллергических реакций, которые вовремя сможет заметить и эффективно купировать только медицинский персонал.
Самостоятельное введение вакцины не рекомендуется проводить маленьким детям, так как это довольно опасно. У малышей может быть снижен иммунитет в момент прививки, что приведёт к неминуемому развитию болезни. Проверить готовность ребёнка к вакцинации может только педиатр.
- Подготовить вакцину, соблюдая все маркировки производителя. Кроме этого, до введения необходимо проконтролировать, в каких условиях должен содержаться препарат, и были ли они соблюдены.
- Набрать вакцину одноразовым шприцем и выпустить воздух.
- Протереть место инъекции антисептическим раствором.
- Медленно ввести препарат в мышцу.
- Провести повторную дезинфекцию антисептическим раствором.
Куда делают прививку от гриппа? Этот вопрос возникает у каждого человека, решившегося пройти процедуру вакцинации. Существуют варианты подкожного введения, а также проведение внутримышечного укола. Подкожное введение вакцины против гриппа проводится только младенцам. Данная процедура позволяет выработать иммунитет против заболевания, что сделать организм невосприимчивым к вирусной активности, избавит от тяжелого заболевания и снизит риски развития осложнений. Как проходит процесс вакцинации, а также тонкости введения препарата пациентам разных возрастов, рассмотрим ниже.
Последствия
Прививка в руку ставится при рождении, если нет противопоказаний, но это не исключает последующих осложнений. Встречаются они редко, являются следствием нарушения техники выполнения вакцинации или использования некачественного препарата. Еще одна причина патологических реакций – неправильная оценка состояния младенца, игнорирование противопоказаний.
Таблица — Перечень возможных осложнений после БЦЖ
| Последствие | Особенности |
| Рубец келоидный | Кожная реакция на препарат. Дерма на месте рубца набухает и краснеет практически сразу |
| Язва более 10 мм | У малыша повышенная чувствительность к бацилле. Последующая ревакцинация не назначается |
| Холодный абсцесс | Виновато неправильное введение препарата (под кожу). Нагноение начинается мгновенно, серьезное осложнение проявляется через 1-1,5 месяца. Требуется оперативное вмешательство на ранних стадиях |
| Лимфаденит | Воспаление провоцирует инфекция, попавшая в организм при вакцинации. Увеличенные более 1 см лимфатические узлы в подмышечных впадинах хирургически вскрываются |
| Остеомиелит | Нагноение в месте укола провоцируется некачественным препаратом. Осложнение развивается быстро и поражает ткани рядом расположенных костей |
| Инфильтрация | При слишком глубоком введении препарата бацилла попадает в кровь, поражая систему. Требуется срочное медицинское вмешательство |
У младенца с врожденными иммунными отклонениями развивается БЦЖ-инфекция генерализованная. Но встречается такое осложнение редко – у одного из 1000 тысяч вакцинированных. У некоторых детей через пару лет проявляется туберкулез костей (остеит).
Даже нормальная реакция на прививку может перейти в затяжную фазу и захватить соседние участки предплечья. Осложнение именуют БЦЖ-итом, который лечат медикаментозно.
Основная масса тяжелых последствий возникает у детей со слабым иммунитетом. Такие проявления свидетельствуют о том, что иммунизация не удалась либо прошла частично. Исправить ситуацию уже невозможно, при этом каждое осложнение – повод не делать ревакцинацию в семилетнем возрасте.
Некоторые дети на генном уровне имеют защиту от микроорганизмов, поэтому способны противостоять болезням без прививания. Но таких младенцев единицы
Когда затрагивается вопрос, делать БЦЖ в роддоме или нет, следует взять во внимание, что палочка Коха обитает в городском парке, на детской площадке, в автобусе и других общественных местах. Ранняя вакцинация ставит барьер бацилле
Как сделать укол в плечо
Прежде чем делать укол в плечо надо определить место. В этой части руки есть 2 зоны, пригодные для инъекций. Наружная часть плеча подходит, если препарат впрыскивают под кожу.
Для внутримышечного введения используют дельтовидную мышцу. Есть несколько способов правильно определить, где она находится:
- Больного просят снять одежду до пояса и согнуть руку в локте. В этом положении ищут место сочленения лопатки и ключицы около сустава. Лекарство можно безопасно вводить на участке, который находится примерно на 2,5 см ниже.
- Руку делят на 3 равные доли поперек. Искомое место – центр средней трети.
- От верха сустава отступить на 4 пальца вниз. Укол делают в центральную часть зоны.
После того, как место укола определено, дельту плеча и прилегающую область обрабатывают антисептиком. Лучше делать это двумя разными ватками или салфетками.
Большим и указательным пальцами руки растянуть кожу в зоне укола. Шприц зажимают между указательным и средним пальцами руки. Большим пальцем фиксируют поршень.
Игла должна входить в мышцу под углом 90 градусов к коже. Погружать ее больше чем на 2-3 см нельзя.
Лекарство впрыскивают плавно, слегка увеличиваю силу нажима на поршень. После извлечения иглы к месту укола прикладывают салфетку, смоченную антисептиком.
В каком возрасте ставится прививка АДС-м? Побочные эффекты и противопоказания
Считается, что укол под лопатку наиболее больной, чем в любое другое место. Но и эффект от процедуры таким способом намного больше, так как:
- подлопаточная зона имеет слабо выраженный жировой слой;
- хорошо развит мышечный слой, за счёт чего достигается наилучший эффект;
- тонкая кожа;
- состав вакцинации содержит несколько видов вакцины;
- чтобы избежать побочных реакций.
Прививка АДС-м – это частный вариант АКДС. Но в ней нет компонента от коклюша. Сегодня АДС-м используется для ревакцинаций в целях активизации и продления иммунитета, приобретенного ранее.
Столбняк и дифтерия – опасные инфекции, которые могут поразить абсолютно всех людей, если они не привиты. Столбняком можно заразиться путем попадания возбудителя в любую открытую рану, например, во время отдыха на природе, при проведении огородных работ. Вакцина формирует иммунитет к этим заболеваниям, но со временем он слабеет
Важно не пропускать ревакцинации и, тем более, не отказываться от них

 Уплотнение и покраснение после прививки акдс: что делать и стоит ли волноваться?
Уплотнение и покраснение после прививки акдс: что делать и стоит ли волноваться?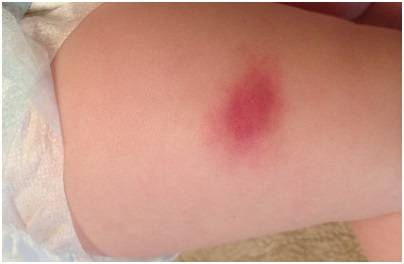 Бцж
Бцж
 След на плече от прививки до какого года
След на плече от прививки до какого года












 Болит рука от прививки от гриппа
Болит рука от прививки от гриппа Какой должен быть промежуток между прививками полиомиелита
Какой должен быть промежуток между прививками полиомиелита Полиомиелит прививка какая импортная или отечественная
Полиомиелит прививка какая импортная или отечественная Живая вакцина полиомиелита противопоказания
Живая вакцина полиомиелита противопоказания