Содержание
- 1 Методы терапии
- 2 Как лечить остеохондропатия?
- 3 Остеохондропатия позвоночника
- 4 Симптомы
- 5 Болезнь Шейермана-Мау (юношеский кифоз)
- 6 Симптомы
- 7 Остеохондропатия позвоночника шейного и грудного отдела у детей и взрослых код МКБ-10, признаки деформации апофизов, симптомы, лечение
- 8 Хондромаляция коленного сустава что это такое
- 9 Постановка диагноза
Методы терапии
Если бурсит сопряжен с заселением инфекционного агента, подключают антибактериальную терапию. До получения результатов микробиологического исследования на чувствительность возбудителя, предпочтение отдается антибиотикам широкого спектра действия. При процессе с образованием гноя подвздошно-гребешковая сумка тазобедренного сустава нуждается во вскрытии, дренировании, обработке полости антисептическими препаратами.
В тяжелых случаях практикуется инъекционное введение стероидных гормонов непосредственно в очаг воспаления. Для лечения бурсита в хронической и подострой форме прибегают к физиотерапевтическим процедурам:
- лекарственному электрофорезу;
- озокеритовым и парафиновым аппликациям;
- УВЧ;
- магнитотерапии;
- ударно-волновой терапии.
Дарья:23.03.2016 Добрый день. У меня плоскостопия второй степени. Ноги частенько болят, хотя мне 17 лет.. Но теперь наступать больно. Правда ли, что нужно носить каблучки, а платформу нельзя? И как можно вылечить??
Для конкретного ответа на Ваши вопросы требуется, как минимум, очный осмотр стоп.
Как лечить остеохондропатия?
Лечение остеохондропатии ладьевидной кости заключается в разгрузке и иммобилизации стопы сроком на 1,5-2 месяца.
Для этого может быть назначено:
- физиотерапевтические методы
- электрофорез кальцием,
- электрофорез новокаином,
- фонофорез гидрокортизоном,
- массаж,
- лечебная физкультура,
- аппликации
- шалфея,
- озокерита,
- парафина.
На ранних стадиях остеохондропатии плюсневых костей лечение консервативное. Обязательно назначают корректирующие супинаторы с изложением свода (индивидуального изготовления), что восстанавливает статику стопы.
Далее для снятия боли и отека назначают:
- электрофорез кальцием,
- электрофорез новокаином,
- фонофорез гидрокортизоном,
- магнитотерапия,
- компрессы с 30-50% раствором димексида (кладут только на кожу, смазанную гепариновой и гидрокортизоновой мазями в равных соотношениях).
Компрессы делают в течение 7-10 дней, затем через 2 недели повторяют.
Назначают также шалфейные аппликации, массаж нижних конечностей, поясничного отдела позвоночника, контрастные ванночки перед сном. После ванночек надевают шерстяные носки, больные не должны ходить до утра. На курс лечения назначают 12-14 ванночек. При поздних стадиях показано оперативное лечение — артропластика плюсно-фаланговых суставов.
Лечение остеохондропатии тела позвонка консервативно
Важно предотвратить осевую нагрузку на позвоночник — применяют реклинирующие укладки, ношение коррегирующих корсетов, корректирующую гимнастику для восстановления силы и выносливости мышц спины, массаж, плавание на спине. Показан также сон в корректирующих гипсовых кроватях
Лечение необходимо проводить с целью возрастной стабилизации позвоночника.
Остеохондропатия позвоночника
Остеохондропатия позвоночника (юношеский кифоз, асептический некроз апофизов тел позвонков, болезнь Шейермана — Мау)
Остеохондропатия позвоночника наиболее часто встречается у подростков (в возрасте 11-18 лет) и характеризуется поражением дисков и тел грудных позвонков (преимущественно с VII по X), а также замыкательных пластинок. Заболевание было описано Шейерманом (1911) и May (1921). Наиболее часто поражается грудной отдел позвоночника, возможны изменения в пояснично-грудном отделе, встречаются также распространенные формы поражения позвоночника.
Этиология болезни Шейермана — May до конца не изучена. Определенное значение имеют повышенные нагрузки на позвоночник у лиц, занимающихся спортом и тяжелым физическим трудом, травматические повреждения, гормональные расстройства (адипозогенитальная дистрофия, гипогонадизм), а также местные нарушения микроциркуляции. В литературе имеются данные о возможном наследственном характере заболевания с доминантным типом наследования.
Клиническая картина остеохондропатии позвоночника.
При тяжелом течении заболевания появляются неврологические расстройства по типу корешкового синдрома, выраженность которого зависит от уровня компрессии. Так, если при поражении поясничного отдела позвоночника больные могут и не предъявлять жалоб, то при патологии шейных позвонков наклон головы кпереди невозможен из-за появления острых болей в межлопаточной области. Ограничение движений в позвоночнике обусловлено также развивающейся контрактурой прямых мышц спины, изменением конфигурации позвоночника (сглаженность физиологического лордоза), снижением высоты межпозвоночных дисков. Окончательное определение степени деформации позвонков возможно только после остановки роста позвоночника пациента.
Диагностика остеохондропатии позвоночника.
Рентгенологически при болезни Шейермана — May определяются ротация позвонков в грудном и поясничном отделах, их клиновидная деформация, неровность, волнистость и зазубренность апофизов (передних, верхних и нижних краев позвонков), снижение высоты межпозвоночных дисков, уплощение и увеличение дорсовентрального размера позвонков на уровне кифоза с формированием единичных или множественных грыж Шморля, а также кальцификация дисков и спондилолистез.
Тяжесть заболевания определяется распространенностью патологического процесса, степенью деформации тел позвонков, наличием и количеством грыж Шморля, выраженностью болей в позвоночнике, а также степенью ограничения функции позвоночника.
Лечение болезни Шейермана — May консервативное. Целью терапии является купирование болевого синдрома, восстановление подвижности позвоночника и улучшение осанки, а также профилактика остеохондроза. Исключают интенсивные физические нагрузки, связанные с прыжками, подъемом тяжестей. Пациентам рекомендуется плавание и лечебная физкультура. При сильных болях в позвоночнике показано продольное вытяжение на наклонной плоскости, в том числе подводное, с последующим ношением корсета (пояса). Медикаментозное лечение включает применение анальгетиков (парацетамол, залдиар), НПВП (аэртал, дексалгин, нимесил, найз, целебрекс и др.), препаратов системной энзимотерапии (вобэнзим, флогэнзим), витаминов группы В, сосудистых препаратов, прозерина.
Для профилактики остеохондроза назначаются препараты, модифицирующие структуру хрящевой ткани (алфлутоп, артра, терафлекс, структум, стопартроз и др.). Активно используется физиотерапия (электрофорез новокаина, кальция, магния, прозерина), иглорефлексотерапия, массаж, лечебная гимнастика, плавание. При рано начатом лечении удается приостановить развитие заболевания и формирование деформации позвоночника. Хирургические методы лечения применяют редко и только в случае развития тяжелого фиксированного кифоза (клиновидная резекция позвонков, остеотомия позвоночника). Прогноз при данном заболевании в большинстве случаев благоприятный.
Болезни суставов В.И. Мазуров
Симптомы
Признаки при данном заболевании проявляются по-разному. Многое зависит от возраста человека и тяжести патологии. На раннем этапе заболевание не проявляется заметными признаками. Ребенок не обращается за помощью по причине отсутствия симптомов. К концу первой фазы болезни у человека начинают возникать:
- частое утомление в области спинных мышц, особенно после нагрузки,
- мышечная асимметрия в области позвоночника,
- слабые боли в спине, пропадающие после отдыха.
С активным ростом ребенка у него начинают проявляться более выраженные признаки болезни в виде:
- усиления интенсивности болевого синдрома в позвоночной области,
- заметной деформации позвоночника в связи с разрушением тканей костей,
- затрудненности при попытке выполнить наклон головы и тела вперед.
Одним из симптомов патологии у ребенка также служит периодическая болезненность в месте, где расположены остистые отростки позвонков. Они легко нащупываются у подростков с остеохондропатией позвоночника.
На позднем этапе развития болезни у ребенка происходит формирование плоской спины, грудная клетка деформируется и приобретает воронкообразную форму. Тяжелым симптомом заболевания на поздних стадиях являются неврологические нарушения. Также у больного может отмечаться деформация голеней.
Болезнь Шейермана-Мау (юношеский кифоз)
Другое название болезни Шейермана-Мау – остеохондропатия апофизов тел позвонков или юношеский кифоз.
Чаще встречается у молодых людей в период интенсивного роста (с 11 до 18 лет). Нередко бессимптомное течение болезни, поэтому выявляется далеко не всегда.
Считается, что основное звено патогенеза болезни Шейермана-Мау – врожденные дефекты развития межпозвоночных дисков и недостаточная прочность замыкательных пластинок тел позвонков.
Среди факторов риска также наличие эндокринных заболеваний, наследственная предрасположенность, функциональные перегрузки (неправильный режим, долгое сидение в согнутом положении, нарушения осанки, тяжелая физическая работа, профессиональные спортивные нагрузки). В результате всех этих процессов нарушаются нормальные процессы оссификации (т.е. окостенения) в зоне роста тел позвонков (апофизах), происходит их клиновидная деформация, формируется кифоз, часто возникают грыжи Шморля.
Симптомы болезни Шейермана-Мау
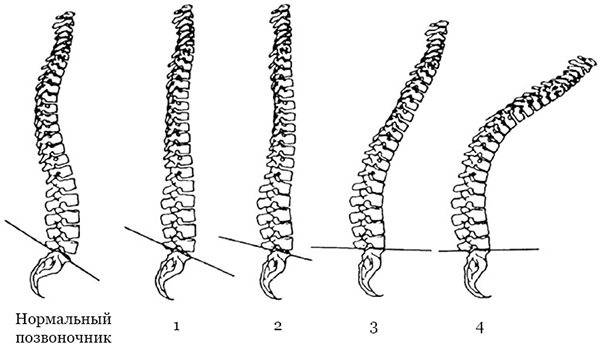
По клинической картине и рентгенологическим изменениям выделяют 3 стадии заболевания:
- 1 стадия (до оссификации тел позвонков): жалобы могут отсутствовать, характерен несколько увеличенный грудной кифоз, часто выявляется асимметрия надплечий, лопаток, линий и треугольников талии, паравертебральная асимметрия, определяются выступающие остистые отростки на уровне
патологических изменений, а при их пальпации может быть болезненность, в ряде случаев рано может наблюдаться ограничение наклона корпуса вперед, отклонение корпуса назад и в сторону; - 2 стадия (появление оссификации апофизов): боль в спине (особенно при длительной ходьбе, сидении), быстрая утомляемость и слабость мышц спины и ног (симптомы обычно исчезают после сна и отдыха, поэтому их часто приписывают обычной усталости), увеличение грудного кифоза при усилении шейного и поясничного лордозов, деформация
- становится заметной и фиксированной, в ряде случаев формируется плоская спина, появляется корешковый синдром, ограничение подвижности позвоночника;
- 3 стадия (слияние апофизов с телами позвонков — синостоз): кифоз и клиновидная деформация тел позвонков несколько уменьшаются, но фиксированный кифоз и поясничный лордоз остаются на всю жизнь, присоединяются признаки артроза позвоночника с характерным болевым синдромом.
Диагностика юношеского кифоза
- В 1 стадии заболевания достоверные признаки остеохондропатии отсутствуют, но могут иметься косвенные: проекционное сужение дисков, односторонняя ротация позвонков в грудном и поясничном отделах, легкая клиновидная деформация позвонков на уровне формирующегося патологического кифоза, уплощение тел позвонков с увеличением их дорсовентрального размера, сужение дисков в сравнении с выше и ниже расположенными.
- На 2 стадии заболевания появляются: зазубренность апофизов, клиновидная деформация тел позвонков с увеличением их передне-заднего размера, сужение межпозвонковых дисков, нарушение целостности замыкательных костных пластинок позвонков с образованием грыж Шморля, формирование патологического кифоза грудного отдела позвоночника, краевой отлом тел (чаще поясничных позвонков), кальцификация диска, ретролистез и спондилолистез.
- В 3 стадии кифоз и сколиоз несколько уменьшаются. У взрослых клиновидная деформация тел наиболее пораженных позвонков уменьшается, а платиспондилия увеличивается.
Лечение болезни Шейермана-Мау
- Общеукрепляющие процедуры.
- Витаминотерапия.
- Рациональный режим труда и отдыха.
- Общие рекомендации: жесткий матрац, выработка правильной осанки, разгрузка позвоночника, по показаниям — ношение корректора осанки.
- Исключение ряда спортивных нагрузок, связанных с физическими усилиями, прыжками, рывками, подъемом тяжестей.
- Лечебная гимнастика, плавание в бассейне, массаж мышц спины.
- Физиотерапевтические методы: ультразвук, коротковолновая диатермия, йонофорез новокаина и другие.
- Хирургическое лечение — применяется при выраженном кифозе с неврологическими проявлениями.
Симптомы
Как правило, остеохондропатия протекает длительно – до 2-3 лет.
- На первой фазе (некроз) течение болезни часто бессимптомное. Но иногда больной начинает периодически отмечать болевые ощущения. Он жалуется на быструю утомляемость. Может незначительно нарушаться функция сустава, если поражаются нижние конечности; наблюдается хромота.
- На второй фазе (компрессия) происходит перелом посредством сдавливания. Боль усиливается, и человек вынужден щадить пораженную конечность. К окончанию фазы боль может утихнуть, но функция пораженной конечности не восстанавливается.
- На третьей фазе происходит восстановление кости или развивается деформирующий артроз, вследствие чего внутри сустава разрастается соединительная ткань, нарушаются его функции. В таком случае снова начинает беспокоить постоянная боль.
Если асептический некроз развивается у детей в период активного роста, может произойти преждевременное закрытие зоны роста кости. Вследствие этого она прекращает расти.
Проявления заболевания зависят и от его разновидности.
- При остеохондропатии пяточной кости (болезни Хаглунда-Шинца) развивается боль в бугре пяточной кости. Боль, которая проявляется остро или постепенно нарастает, в основном отмечается после физических нагрузок. Над пяточным бугром, где прикрепляется ахиллово сухожилие, можно заметить припухлость. При такой патологии больной ходит, перемещая нагрузку на носок, при этом прыгать или заниматься спортом он не может.
- Если заболевание поражает позвоночник (болезнь Шейермана-Мау), то на первой ее стадии позвоночник искривляется в верхнем отделе (увеличенный грудной кифоз). На второй стадии больной ощущает боли в спине, которые больше всего беспокоят при ходьбе и в позе сидя. Для этого периода также характерна быстрая утомляемость и слабость мышц спины. Грудной кифоз при этом становится более выраженным. Для третей стадии характерно полное слияние апофизов с позвонками. Позже на фоне заболевания развивается остеохондроз, болевой синдром нарастает.
- При поражении бедренной кости (болезнь Легга-Кальве-Пертеса) изначально выраженных симптомов не отмечается. По мере развития заболевания начинают беспокоить боли в тазобедренном суставе, которые отдают в колено. В основном они наблюдаются после нагрузки, а когда ребенок отдохнет, боль проходит. Когда болезнь прогрессирует, отмечается ограничение движений тазобедренного сустава. Постепенно атрофируются мышцы, и больное бедро худеет.
- Остеохондропатия бугристости большеберцовой кости часто отмечается у подростков, которые профессионально занимаются танцами, спортом. Поражение бугристости большеберцовой кости (заболевание Шлаттера) приводит к появлению боли под надколенником. Появляется припухлость. В связи с этим больному сложно заниматься спортом, танцевать. Болевые ощущения усиливаются, когда напрягается четырехглавая бедренная мышца (во время приседания, ходьбы по лестнице и т. п.).
Остеохондропатия позвоночника шейного и грудного отдела у детей и взрослых код МКБ-10, признаки деформации апофизов, симптомы, лечение
Остеохондропатия позвоночника называется также болезнью Шейермана-Мау. Она поражает средний и нижний грудной отдел. За счет прогрессирования заболевания проявляется так называемая «круглая спина» у взрослых.
Классификация заболевания по МКБ-10
Данное заболевание получило код по МКБ М42. Патология имеет длительное течение и может развиваться годами. Клинические проявления зависят в наибольшей степени от возраста пациента.
Обычно поражает заболевание пациентов мужского пола в возрасте 10-25 лет. Причем наибольшее прогрессирование болезни приходится на периоды бурного роста.
В процессе развития патологии развивается деформация позвоночника, что внешне выглядит как круглая спина.
В качестве основных причин выдвигаются такие факторы, как:
- Генетическая предрасположенность;
- Профессиональные издержки;
- Частые травмы;
- Остеопороз;
- Быстрый и сильный рост костной ткани;
- Гормональный дисбаланс.
Учитывая эти факторы, врачи до сих пор не могут подобрать наиболее эффективный метод, позволяющий полностью восстановить нормальный анатомический изгиб в грудном отделе неоперативными методами.
Симптомы остеохондропатии позвоночника
Как уже говорилось ранее, основной возраст для развития заболевания – 10-25 лет. Проявляется состояние такими проявлениями, как:
- Асимметрия спины;
- Мышечная гипотония;
- Интенсивные боли в спине;
- Воронкообразная форма грудного отдела.
В ряде случаев боль может некоторое время отсутствовать, но при этом косметический дефект в виде нарушенной осанки все равно видно невооруженным глазом.
httpv://www.youtube.com/watch?v=embed/weGh3WCsnZc
Дети также могут жаловаться на некоторую усталость в спине, быть капризными. В силу особенностей заболевания, идет негативное воздействие на ряд систем органов, что может сказаться на физическом и умственном развитии ребенка.
Возрастные изменения в позвоночнике при остеохондропатии
Диагностика и анализы
Для диагностики данного заболевания проводят консультацию с ортопедом, травматологом или хирургом. При этом обычно назначается:
- Рентген грудной части позвоночника;
- МРТ;
- КТ.
Если уже речь идет о нарушениях в работе внутренних органов, то врачи могут дополнить обследование и другими методами.
МРТ снимок истонченного апофиза позвонка
Лечение
Лечение проводится в целом комплексное, но больший уклон идет все же не на медикаменты, а на внешнее воздействие, то есть физические нагрузки, физиотерапию и другие методы.
Медикаментозно
Если говорить о медикаментозном лечении, то список препаратов, которые могут реально помочь справиться с заболеванием, достаточно короткий. Применяются в основном:
- Обезболивающие и миорелаксанты: Дексалгин, Аэртал, Сирдалуд, Баклофен, Тизанидин и другие;
- НПВС: Диклофенак, Нурофен, Нимесил и так далее;
- Блокады (применяют смесь препаратов, одним из которых выступает либо лидокаин, либо новокаин);
- Витаминные препараты и БАДы: Сустанорм, Артра, Глюкозамин, Хондроитин и так далее.
То есть основной задачей такого лечения является устранение болей, а также недопущение прогрессирования болезни.
Физ. нагрузки
Болезнь считается достаточно тяжелой. Учитывая, что в группу риска входят те, кто часто травмируется или занимается профессиональным спортом, существуют определенные ограничения на занятия спортом.
В частности больным разрешено заниматься только ЛФК и плаванием. Но даже несмотря на безопасность воздействия, проводить тренировки нужно с опытным инструктором, который сможет правильно подобрать каждый тип движения.
На занятия физкультурой такие больные не ходят, так как им требуется особый подход в силу тяжести заболевания
Важно учитывать, что ЛФК будет эффективна на ранних стадиях. По мере привыкания ее могут дополнить также велосипедом или ходьбой. Нарушения в работе и строении внутренних систем организма (особенно в пораженном отделе):
Нарушения в работе и строении внутренних систем организма (особенно в пораженном отделе):
- Заболевания сердца и сосудов;
- Заболевания ЦНС;
- Заболевания ЖКТ;
- Заболевания дыхательной системы и так далее.
- Отставание в развитии у детей;
- Инвалидизация пациента.
Нередки случаи, когда пациенты с заболеванием с Шейермана-Мау оканчивали жизнь инсультом, инфарктом, ТЭЛА и другими подобными страшными диагнозами.
Прогнозы в целом неутешительны, так как заболевание можно только постараться притормозить, но вылечить полностью нельзя. Как правило, оно перестает развиваться к 25 годам, когда организм уже сформирован. Рано или поздно больному приходится принимать решение об операции на позвоночнике.
Особенности развития остеохондропатии позвоночника:
Хондромаляция коленного сустава что это такое
Хондромаляцией называют механические повреждения хряща, происходящие из-за травмы или трения суставных поверхностей в результате движения.
Причинами здесь могут быть:
- постоянные физические нагрузки;
- анатомические особенности костно-мышечной системы колена;
- врожденные пороки развития.
Травматическая хондромаляция коленного сустава
При повреждении хряща в результате травмы часть его сминается и отслаивается, хрящевая поверхность в отдельных местах вздувается. Питание хряща при этом нарушается, и в нем начинается дистрофия: гиалиновый слой теряет свою гладкость и блеск; хрящ становится ломким, и однажды отслоившийся участок отрывается. Когда происходит отрыв слоя, в капсуле сустава образуется свободное тело или, как называют его ортопеды, суставная мышь. Наличие такого непрошенного гостя проявляется:
- в щелканье и хрусте;
- затрудненных движениях коленного сустава;
- внезапно возникшем ограничении (блокировке).
Чаше всего из-за травмы в колене страдает:
- медиальный мыщелок бедра;
- реже — нижняя область надколенника;
- и совсем редко — латеральный мыщелок бедренной кости.
Стирание хрящевого слоя мыщелков может происходить также из-за разрыва коллатеральных связок, соединяющих бедро и берцовые кости, при попадании тканей связки между суставными поверхностями.
Хондромаляция медиального мыщелка происходит часто по вине медиального мениска, смещенного из-за травмы.
Постановка диагноза
Рентгеновский снимок тазовых костей
Первоначальный осмотр пациента проводят врачи ортопедической или травматологической практики. Для разграничения бурсита от заболеваний с похожими симптомами показаны консультации эндокринолога, гинеколога, ревматолога, хирурга. Детальному изучению клинической картины способствуют результаты лабораторных и инструментальных исследований, которые определяют как и чем лечить подвздошный гребень кости. С этой целью назначают:
- забор крови для общего анализа;
- забор венозной крови для биохимического анализа;
- забор синовиальной жидкости для бактериологического анализа;
- рентгенография;
- артрография;
- УЗИ;
- артроскопия.
 Лечение остеохондропатии
Лечение остеохондропатии Симптомы и лечение разных типов остеохондропатии
Симптомы и лечение разных типов остеохондропатии Чем и насколько опасна болезнь шейермана-мау, и как ее лечат?
Чем и насколько опасна болезнь шейермана-мау, и как ее лечат?



 Бугристость большеберцовой кости: лечение перелома, код по мкб-10, фото
Бугристость большеберцовой кости: лечение перелома, код по мкб-10, фото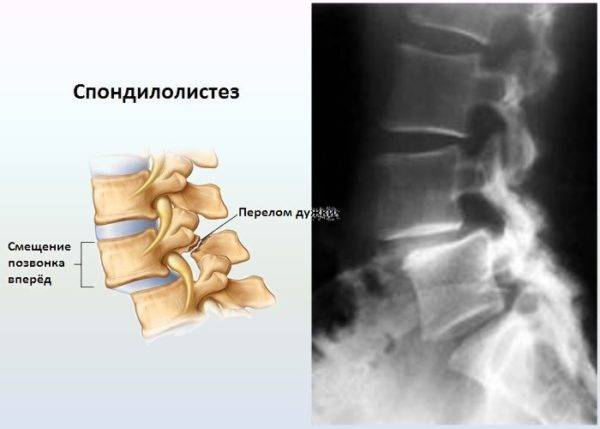 Как лечить остеохондропатию коленного сустава
Как лечить остеохондропатию коленного сустава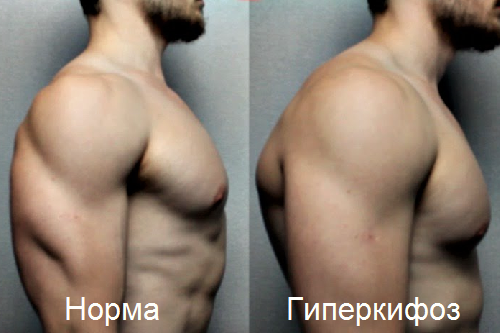 Физиологический грудной кифоз что это такое
Физиологический грудной кифоз что это такое 5 эффективных методов лечения юношеского остеохондроза
5 эффективных методов лечения юношеского остеохондроза