Содержание
Последствия
Последствия левостороннего ишемического инсульта, зависят от масштаба и расположения повреждения. При таком инсульте левая сторона остается неизменной, а правая страдает. Следовательно, при большой площади поражения, его последствия будут более тяжелые, чем при маленькой. Возможные последствия и скорость восстановления:
- Паралич правой половины тела – возникает вследствие нарушения проводимости импульса от мозга до нервных окончаний и обратно. На отдельных участках тела правой стороны теряется чувствительность. Возникают периодические онемения нижних и верхних конечностей. Появляется асимметрия лица. Восстановление чувствительности и двигательной функции правой стороны туловища, возможно при соблюдении рекомендаций врача реабилитолога.
- Нарушение пространственного восприятия – больной не может понять, где он находится. Не может адекватно воспринимать размеры своего тела, окружающие его предметов, а также их отдаленность.
- Нарушение поведения – поражение левого полушария, ведет за собой некоторые изменения в поведении. Человек становится импульсивным, расторопным, чрезмерно активным, агрессивным и вспыльчивым.
- Нарушение зрения – в основном при левостороннем инсульте, поражается только правый глаз, но возможно и оба. У человека могут проявляться один или несколько симптомов одновременно. Это расплывчатость или сужение круга обзора изображения. Быстрая фокусировка на определенном предмете или, наоборот, слишком долгая. Повышается внутриглазное давление, что может вызвать такие осложнения как: катаракта, глаукома и слепота.
- Расстройство памяти – потеря памяти бывает полная или частичная. Иногда больной не помнит не только информацию о себе и своих близких, но и забывает, как одеваться, чистить зубы и т.д.
- Угнетение умственных способностей – снижается логическое мышление. Человек плохо запоминает даты, числа и телефонные номера. Не может делать выводы, правильно выстраивать последовательность действий и принимать решения. Без соответствующего лечения, низкая мозговая активность может привести к слабоумию.
Прогноз
Прогноз для жизни зависит от местоположения и габаритов повреждения головного мозга, а также от возраста и своевременно оказанной помощи. После 80 лет шансы на восстановление минимальны. Лишь в 15% левосторонний ишемический инсульт приводит к смерти человека. Рецидив чаще приводит к смерти. Последующие приступы способны перенести единицы.
Примерно у 60% людей, выживших после приступа, остаются неврологические расстройства. Они отлично поддаются реабилитации в первые 3 месяца. Если спустя год прогресса не произошло, то в дальнейшем восстановление функций маловероятно.
Реабилитация
Всем больным, перенесшим инсульт, показана реабилитация, которая включает в себя такие периоды:
- Острый: первый месяц, который проходит в неврологическом отделении.
- Ранний восстановительный: 6 месяцев после приступа. Этот период проходит в реабилитационном отделении или центре, и направлен на восстановление двигательных функций.
- Поздний восстановительный: до 1 года. Проводится амбулаторно.
- Отдаленный: После 1 года. Проводится на дому.
https://youtube.com/watch?v=VpeE9lRsndI
Реабилитация построена на следующих принципах:
- постельный режим;
- массаж;
- лечебная физическая культура;
- дыхательная гимнастика;
- иглотерапия;
- занятия с логопедом;
- бассейн;
- психологическая поддержка.
К концу первого года остаются в живых примерно 65%. В течение 5 лет 50% и более 10 лет 25%.
Помогает ли народное лечение
Народное лечение левостороннего ишемического инсульта предполагает корректировку питания, а также лечение травами. Чтобы восстановить общие силы организма, повысить иммунитет и восполнить в организме необходимые ему витамины. В питании необходимо отдавать предпочтение молочным и растительным продуктам. Использование трав считается очень эффективным. Для приготовления настоек, используют такие продукты:
- Зрелые сосновые шишки: 6 шишек залить 35% спиртом и оставить настаиваться 3 недели. Полученную смесь процедить и добавлять в чай по 1 чайной ложке и принимать 1 раз в сутки.
- Бобы: целое растение залить водой, закрыть плотно крышкой и поставить в теплое место. Пить в любых количествах.
- Чистотел: мелко нарезать 10 грамм чистотела и залить стаканом кипятка. Оставить настаиваться 15 минут. Процедить и принимать внутрь за час до еды 3 раза в день.
- Лимон и чеснок: Смешать сок лимона, чеснок и мед. Пить по чайной ложке 3 раза в сутки.
- Марьин корень в сушенном виде: 3 чайные ложки корня залить стаканом кипятка и оставить настаиваться 5 часов. Употреблять по 2 столовые ложки в день.
Диагностика
Диагностика парезов не составляет особого труда. Определить наличие болезни можно по клинической картине, характерной для заболевания. Но не менее важным является установление точной причины развития патологического отклонения. И в этом случае помочь может только тщательная, комплексная и всесторонняя диагностика. Для этого необходимо обратиться к врачу-невропатологу.
Классическая схема обследования при парезах заключается в проведении:
Опроса. Врач должен собрать подробный анамнез, составить историю болезни
Для этого важно в точности определить имеющиеся у пациента симптомы, выяснить их давность, интенсивность и частоту проявления.
Осмотра
Особое внимание отводится оценке функционирования пораженных конечностей и особенностям выполнения пациентом движений ими.
Компьютерной томографии мозга. Данная процедура позволяет выявить мозговые опухоли, которые могли стать причиной гемипареза.
Магнитно-резонансной томографии
Это более информативная диагностическая методика, которая позволяет не только выявить опухоли головного мозга, но и определить наличие отклонений в работе кровеносных сосудов.
Электромиографии
Данный метод инструментального исследования предназначен для оценки функционирования скелетной мускулатуры, и играет значимую роль в диагностике гемипарезов.
При обследовании детей и новорожденных младенцев особое значение придают результатам УЗИ головного мозга. Проведение этой процедуры в динамике необходимо для определения скорости прогрессирования болезни (если оно наблюдается), а также для предотвращения развития неврологических осложнений.
Симптомы
Определить наличие болезни можно по следующим сопутствующим симптомам:
- расстройствам памяти;
- снижению умственной работоспособности;
- нарушению целенаправленности движений;
- проблемам с распознаванием предметов и явлений (агнозия);
- речевым расстройствам;
- снижению чувствительности пораженного участка тела;
- стойкой головной боли;
- эпилептическим приступам;
- лихорадке;
- общему ухудшению самочувствия;
- слабости и повышенной утомляемости;
- артралгии.
Если поражение затрагивает задний отдел головного мозга или другие его участки, то гемипарез будет поражать преимущественно конечности и лицевые мышцы. Выраженность всех вышеперечисленных симптомов будет зависеть от возраста больного. Но для лечения важна не только степень интенсивности клинических проявлений, но также причины заболевания.
Симптомы врожденного гемипареза
Врожденный гемипарез обычно проявляется в период, когда ребенок начинает учиться самостоятельно ходить. Вместе с ним более заметными становятся речевые и интеллектуальные расстройства.
Ранними признаками гемипареза у детей являются:
- ассиметричные движения в конечностях;
- ограничение активных движений на стороне поражения;
- ассиметричный рефлекс Моро;
- распластанность бедренных мышц с незначительной, но заметной ротацией кнаружи;
- при принятии вертикального положения ребенок не опирается на больную ножку, а в положении лежа на животе – хуже вытягивает пораженную руку, и не опирается на нее.
У детей с врожденным гемипарезом наблюдаются и многочисленные неврологические расстройства. В частности, происходит нарушение стереогноза, и развивается так называемый синдром игнорирования пораженной конечности. Это только усугубляет и без того сложную ситуацию.
Развитие эпилепсии, к сожалению, является частым сопутствующим симптомом гемипареза. Она значительно отягощает течение болезни и ухудшает прогнозы. Она может манифестировать в любом возрасте, и с учетом этого фактора варьируются также типы приступов:
- в раннем детском возрасте преобладают генерализованные тонико-клонические и парциальные припадки с вторичной генерализацией;
- в позднем возрасте на первый план выступают парциальные эпилептические приступы;
- у 80% пациентов с врожденными гемипарезами, осложненными эпилепсией, определяются простые или сложные фокальные эпиприступы, которые иногда могут иметь вторичную генерализацию.
У подавляющего количества пациентов с врожденным гемипарезом наблюдаются редкие приступы эпилепсии. Обычно их частота составляет раз в 3, 6 или 12 месяцев.
Гемипарез негативно влияет на познавательные способности головного мозга, и не только. Так, при поражении правого полушария головного мозга (при левостороннем гемипарезе) отмечается недоразвитие зрительно-пространственного анализа и синтеза, а также перцептивных обобщений.
При поражении левого полушария головного мозга, являющегося причиной правостороннего гемипареза, преобладают расстройства вербальных функций. У детей с подобным отклонением наблюдается скудность словарного запаса, снижение уровня словесных обобщений и характера суждений.
Расстройства речи фиксируются у 20-40% больных с врожденным гемипарезом. Особенно ярко такой дефект проявляется у детей. Чаще всего такие нарушения выражаются задержкой развития речи, дисфагией или дизартрией. Они наблюдаются как при правостороннем, так и при левостороннем гемипарезе.
При рассматриваемой патологии могут иметь место также зрительные отклонения. Так, частота нарушений со стороны функционирования зрительного анализатора составляет 30%. У 17-27% больных диагностируется гомонимная гемианопсия. В 8,6% случаев фиксируется частичная атрофия зрительных нервов, а у 10,5% пациентов выявляют страбизм.
Профилактика
Профилактика гемипарезов заключается в:
- своевременном и полном лечении соматических патологий;
- прохождении беременной женщиной всех скринингов, назначенных врачом;
- ведении здорового образа жизни во избежание сердечнососудистых и эндокринных болезней;
- избегании стрессовых ситуаций и нервных перенапряжений;
- сбалансированном, рациональном питании;
- адекватной физической активности.
И главное: если возникли первые признаки, говорящие о развитии гемипареза или предрасполагающих к нему болезней, необходимо сразу обратиться к врачу. Самолечение в этом случае не только неэффективно и нецелесообразно, но и опасно!
Причины возникновения
Эффективное лечение невозможно без знания причин возникновения патологии. Спровоцировать появление неврологического синдрома могут следующие факторы:
- Инсульт. Кровоизлияние в мозг является одной из наиболее распространенных причин гемипареза.
- Объемное новообразование. Обычно развивается на фоне острого нарушения мозгового кровообращения. Если в небольшое образование попала кровь при инсульте, опухоль начинает стремительно увеличиваться в объеме. Новообразование будет поражать здоровые клетки головного мозга.
- Черепно-мозговые травмы (сотрясения, ушибы, переломы). Приводят к тому, что часть клеток головного мозга перестает быть жизнеспособной.
- Энцефалит. Воспаление головного мозга может иметь инфекционную, токсическую, аллергическую природу.
- Злоупотребление алкогольными напитками. Передозировка спиртным приводит к токсическому отравлению нервной системы и накоплению продуктов обмена.
- Эпилепсия. Приступ возникает вследствие перевозбуждения определенных участков головы. Если спазмы остались, это может привести к серьезным нарушениям мозга.
- Мигрень. Характеризуется болями в правой или левой части головы. Как правило, заболевание носит наследственный характер.
- Сахарный диабет. Нарушения, вызванные этим заболеванием, могут стать причиной судорог.
- Рассеянный склероз. Это аутоиммунный процесс, при котором организм борется сам с собой. Иммунная система повреждает оболочки нервов.
- Детский церебральный паралич (ДЦП).
Отдельно стоит выделить инсульт, как провоцирующий фактор гемипареза. Специалисты именуют это заболевание острым нарушением мозгового кровообращения. При инсульте происходит отмирание клеток, которое возникает в результате тромбоза или кровоизлияния. Степень тяжести гемипареза напрямую зависит от трех основных факторов:
- Место расположения нарушений.
- Размера поврежденной мозговой ткани.
- Своевременность оказания медицинской помощи.
В результате инсульта нервная система частично нарушается. Ее работа связана со всем организмом, в том числе мышцами, суставами и внутренними органами.
В большинстве случаев гемипарез развивается на фоне инсульта
Инсульт характеризуется речевыми и языковыми отклонениями. Речь становится невнятной, больной даже перестает понимать речь других. Пациенты с трудом пишут и читают. Они забывают слова и речевые обороты.
Гемипарез может иметь врожденный и приобретенный характер. Теперь выясним причины, по которым заболевание диагностируется у детей при рождении:
- внутриутробное нарушение развития головного и спинного мозга;
- кислородное голодание (гипоксия);
- травмы головы и позвоночного столба;
- недоношенность;
- инфаркт новорожденных;
- гематома в головном мозге;
- защемление нервных окончаний.
Отдельно стоит сказать о психогенном гемипарезе. Заболевание до конца не изучено. Больной не способен напрячь мышцы туловища и пошевелить руками или ногами. При этом мышечный тонус остается неизменным. Признаки атрофии отсутствуют. Очередной приступ могут вызвать стрессовые ситуации и эмоциональные переживания. После нормализации нервно-психического состояния клинические симптомы могут внезапно исчезнуть.
После инсульта
Во-первых,
это речевые и языковые отклонения. Этот признак является первым и самым сильным показателем инсульта. У пациента наблюдаются невнятное произношение слов, нарушение артикуляции, больной перестаёт понимать речь других людей.
Во-вторых,
у больного наблюдается пропажа речевой и вербальной памяти, он с трудом пишет и читает, забывает нужные слова и речевые обороты.
В-третьих,
явным признаком является паралич правой части тела: лица, руки, ноги.
В-четвертых,
у больного наблюдается непроизвольные и рефлекторные движения парализованных конечностей.
Характерными проблемами после левостороннего инсульта являются:
- Отсутствие причинно-следственной связи, нарушение логического мышления;
- Заторможенное восприятие и анализ происходящих событий;
- Проблемы с речевой деятельности, возможна полная утрата некоторых слов;
- Больной может потерять контроль над своим телом, в этом случае возникает его полная зависимость от других людей;
- Возникновение затвердевания мышц и неподвижности суставов;
- Появление пролежней, тромбозов, пневмонии, так как больной долгое время неподвижен.
Лечением инсульта в этом случае является ЛФК, физиотерапия, восстанавливающий массаж, а также хирургическое и медикаментозное вмешательство, занятия с логопедом.
Диагностика
Точную диагностику проводят в клинических условиях и она включает в себя:
- Сбор анамнеза и визуальный осмотр пациента;
- ОАК и биохимический анализ крови;
- Анализ мочи;
- ЭКГ;
- КТ или МРТ головного мозга, шейного отдела, спинного мозга;
- ЭЭГ;
- Допплерография сосудов головного мозга;
- Электроэнцефалография;
- Анализ ликвора;
- Анализ спинномозговой жидкости;
- Проводится сравнение мышечной силы обеих сторон тела;
- Тест на мышечное сопротивление;
- Проба Барре — удержание рук на весу;
- Для детей, помимо раннего осмотра неврологом, применяют УЗИ головного мозга.
Главным образом, в лечении детей делают упор на:
- Занятия с логопедом для лечения речевой дисфункции;
- Занятия с дефектологом, при отставании в развитии;
- Лечение эписиндрома;
- Медикаментозную терапию.
Помимо этого значительно может помочь:
- Гимнастика;
- Лечебные ванны и грязи;
- Применение ортопедических кроваток, ортопедической обуви;
- Оперативное вмешательство, при необходимости;
- Отдых на курортах.
У взрослых
Для лечения гемипареза применяют, прежде всего, медикаментозное лечение для улучшения нервно-мышечной проводимости. Миорелаксанты для снятия тонуса, медикаменты для улучшения кровоснабжения, противосудорожные.
Кроме того, взрослым так же могут назначить:
- Ортопедическое лечение: обувь, накладка шин;
- Лечебную физкультуру и гимнастику;
- Массаж.
- контрастный душ;
- водная гимнастика.
Хорошие результаты при лечении левостороннего гемипареза показывает лечебный комплекс упражнений. Заниматься можно как в специализированных центрах, так и дома. Главное, чтобы занятия носили постоянные характер, а лучше даже ежедневный.
Комплексы упражнений обычно разрабатываются под каждого пациента индивидуально. Можно привести в пример такую систему упражнений как:
- Подтягивание подбородка к груди;
- Наклон головы к плечам;
- Вращательные движения кистями;
- Поднятие рук на уровень плеч;
- Вращательные движения ступней;
- Поднятие на носочки;
- Сгибание и разгибание ног в положении лежа;
- Поднятие ног в положении лежа.
Самый опасный инсульт
Кровоизлияние или закупорка сосудов в области ствола и мозжечка – самая опасная форма инсульта. Смертность наступает в 85% случаев: либо в считанные дни, либо в первые часы после удара. Если это молодой мужчина или женщина, которых вовремя доставили в клинику, где специализируются на операциях при патологиях такого типа, шанс на восстановление составляет 15–20%.
В зоне поражения находятся нервные центры, контролирующие жизненно-необходимые функции: работу сердечно-сосудистой системы и дыхание. Особые внешние признаки: нарушенное глотание, полный паралич. Симптомы этого коварного недуга:
- Предвестник: слабость и головокружение – стоять, идти и даже сидеть трудно. Возможно внезапное падение. Проявляется у 60–70% пациентов.
- Паралич: распространяется как на половину тела, так и по всему корпусу, обездвиживая человека полностью. Он это понимает, если находится в сознании.
- Дисфагия: неспособность проглотить пищу. Наблюдается у 60% пациентов.
- Дизартрия: речевые расстройства. Появляются у 30–40%.
- Птоз, глазные нарушения.
- Перекошенное лицо.
- Нарушение дыхания, брадикардия, низкое давление, высокая температура – предвестники неутешительного прогноза. Скорее всего, больной умрет.
Человек может впасть в кому, при этом глазные яблоки продолжают двигательную активность. По внешним проявлениям можно прийти к выводу, что область поражения – мозговой ствол. Точный диагноз подтверждается с помощью КТ или МРТ.
Субарахноидальное кровоизлияние
Субарахноидальное кровотечение происходит спонтанно, в 50% случаев причина – разрыв артериальной аневризмы. Высокое АД провоцирует 30% подобных приступов. Третий источник возникновения апоплексического удара – черепно-мозговая травма. В остальных случаях (7–10%) – иные факторы: опухоль, патология сосудов спинного мозга и др.
Средний возраст пораженных этим недугом – 45 лет. Встречается у взрослых в возрасте 30 — 60 лет. Болезнь поражает, по разным статистическим данным, от 6 до 16 человек из 100 тысяч. Большинство симптомов совпадает с геморрагическими проявлениями болезни. К заболеванию приводят следующие причины:
- кокаиновая зависимость;
- серповидно-клеточная анемия, как правило, страдают этим дети;
- плохая свертываемость крови;
- курение;
- алкоголизм хронический, либо одноразовый прием спиртного, но в больших объемах;
- проблемы с АД;
- лишний вес, ожирение.
Как происходит субарахноидальный инсульт головного мозга? При кровоизлиянии кровь попадает под паутинную оболочку и заполняет базальные цистерны, борозды полушарий. ОНМК бывает очаговым либо общемозговым, охватывающим все пространство. Происходит спазм сосудов, который нарастает постепенно. Больным на 3–4 сутки становиться хуже.
Это спазмолитическое последствие кровоизлияния, пик которого наступает через неделю или две. Если не сделать срочную операцию, при обширном инфаркте мозга человек погибает. У 20–25% пациентов кровоизлияние повторяется, после этого в 70% случаев смерть неизбежна.
Характерные симптомы:
- Распирающая (ощущение жжения) резкая боль в голове.
- Может произойти обморок, либо потеря сознания на несколько суток.
- Возникает свето- и шумобоязнь, ригидность мышц затылка и пр.
- Поднимается температура тела.
- Наблюдается непроизвольная двигательная активность.
Характерные симптомы
Рассматривая клинические проявления такого состояния, как гемипарез, можно определиться с локализацией патологических изменений в головном мозге и тяжестью процесса.
При центральном характере первичного заболевания наблюдается спастичность мышечного аппарата конечностей с одной стороны туловища. В таком случае повышается напряжение руки или ноги, движения скованы, частично утрачивается двигательная активность. При периферической форме патологии, развивающейся на фоне повреждения нервов, расположенных на выходе из спинномозгового отдела, снижается мышечный тонус.
При левостороннем гемипарезе можно говорить о поражении левого полушария головного мозга. В большинстве случаев такое состояние характерно для детей, тогда как у взрослых чаще выявляют правосторонние изменения. Характерная клиническая картина патологии возникает спустя несколько недель после начала развития первичного процесса и постепенно нарастает.
Если не начать при появлении первых признаков соответствующее лечение, исключить реабилитационные мероприятия, патология будет прогрессировать, что повышает риск формирования гемиплегии. Возникают выраженные негативные последствия, среди которых – стойкая контрактура суставных и мышечных структур. Как итог – присвоение группы инвалидности.
Общие клинические симптомы левостороннего гемипареза:
- головная боль, присутствующая на постоянной основе в течение 2-3 недель, имеющая различную интенсивность;
- нарушение режима труда и отдыха, вялость, быстрая усталость;
- снижение интереса к пище, заметное похудание;
- повышенная температура;
- умеренный болевой синдром со стороны мышечных и суставных структур;
- давление на диафрагму, дискомфорт в области груди (что часто сопровождает психогенный гемипарез, патологию, возникающую на фоне заболеваний щитовидной железы).
Чаще развитие левостороннего гемипареза у взрослого человека диагностируют в постинсультный и посттравматический период. Если произошло очаговое поражение тканей в головном мозге, нарушается двигательная функция, снижается чувствительность кожных покровов с левой стороны туловища.
Походка больного изменяется: левая конечность плохо сгибается, при движении (ходьбе) делает полукруг через сторону. В медицине такое состояние именуют «походкой Вернике-Манна». В данном случае патология характеризуется легким течением и имеет благоприятный прогноз. Утраченные функции можно полностью восстановить при грамотном выполнении реабилитационных мероприятий.
Если кровоизлияние в мозг (как причина развития гемипареза) имеет большую площадь, или наблюдается обширное повреждение нервных тканей, двигательные расстройства дополняются неврологическими симптомами, среди которых:
- измененная речь (при левостороннем гемипарезе диагностируют редко);
- наличие эпизодических эпилептических припадков;
- нарушение умственных способностей, сложности с восприятием;
- нарушение трудоспособности;
- эмоциональная нестабильность, расстройство личности.
Врожденная форма патологии у детей характеризуется следующими симптомами:
- ассиметричными движениями конечностей;
- слабыми пассивными и активными движениями ног и рук;
- распластанным состоянием бедер при нахождении в лежачем положении;
- сжатием кисти в кулак;
- слабостью опорной функции нижней конечности со стороны поражения мозга.
Часто врожденный левосторонний гемипарез сопровождает ДЦП и выступает одной из форм паралича.
Диагностика и лечение
Диагностика начинается с осмотра невролога
Специалист обращает внимание на состояние рефлексов, черепных нервов и мышечной силы. Для тщательной диагностики пациента могут понадобиться такие исследования:
- КТ, МРТ;
- электромиография;
- общеклинические и биохимические анализы крови;
- энцефалография;
- миелография;
- анализ гормонального статуса;
- рентгенография черепа;
- УЗИ сосудов шеи.
Лечение подбирается для каждого пациента в индивидуальном порядке. Терапия будет зависеть от множества факторов, в том числе возрастных показатели и причины возникновения.
Лечение начинается с устранения провоцирующих факторов неврологического синдрома. Хорошие результаты дают физиопроцедуры, закаливание, плавание, массаж, лекарственная терапия, лечебная гимнастика. Именно сочетание всех этих методик приведет к скорейшему выздоровлению.
Медикаментозная терапия
Выбор лекарственных препаратов во многом зависит от основного недуга. При нарушениях мозгового кровообращения не обойтись без ноотропов. Уменьшить мышечный тонус помогут миорелаксанты. Улучшить нервную проводимость помогут такие препараты, как Нейромидин или Прозерин.
При эпилепсии назначается противосудорожная терапия. Справиться с болевым синдромом помогут нестероидные противовоспалительные средства.
ЛФК
Лечебная гимнастика назначается в сочетании с массажными процедурами. Комплекс упражнений для больных с гемипарезом включает в себя следующее:
- ходьбу;
- дыхательную гимнастику;
- энергичные упражнения для здоровых частей тела;
- тренировка мелкой моторики;
- пассивные упражнения для поврежденных участков.
ЛФК при гемипарезе не ограничивается занятиями со специалистом в тренажерном зале. Неоценимую пользу приносит плавание. Оно будет улучшать согласованность и ритмичность движений. В настоящее время все большую популярность приобретает контактное общение с дельфинами.
По возможности свозите ребенка на море. Плавание в морской воде будет отлично закалять, а хождение по теплому песку – это хороший массаж для стоп.
Рассмотрим эффективный комплекс для ослабленных больных. Упражнения необходимо делать, лежа в постели. Сначала согните ногу в колене. Для этого медленно ведите ее по кровати. Если на первых порах вы не можете согнуть колено, вам может помочь человек, под присмотром которого вы будете проводить тренировку.
Для тренировки моторики сжимайте и разжимайте кулак. Для усиления эффекта воспользуйтесь резиновым мячиком или грушей.
Далее согните руку в локте и поднесите к плечу. Затем выпрямите конечность и опустите. Если вам тяжело делать это упражнение, поначалу вы можете помогать здоровой рукой.
Далее переходим к ногам. Потяните стопу на себя, а затем расслабьте ее. Натяните над кроватью резиновую ленту и уложите туда ногу. Затем выполните круговые движения стопой. В конце тяните за концы резиновой ленты, пытаясь ее растянуть.
Прогноз гемипареза в целом благоприятный. При своевременных мерах можно надеяться на полное восстановление.
Геморрагический инсульт – причины, лечение, прогноз, последствия
Несмотря на стремительное развитие медицины, внедрение новых технологий, в мире с каждым годом увеличивается количество инсультов, в результате которых гибнет большое количество людей, многие, перенёсшие приступ, остаются инвалидами.
Современные методы лечения помогают преодолеть последствия патологии мозга во многих случаях, но проблема смертности при острых нарушениях кровоснабжения остаётся нерешённой. Геморрагический инсульт головного мозга опасен своим внезапным проявлением.
По данным статистики, он возникает не так часто, как ишемический, на его долю приходится до 15% от общего числа приступов, но именно серьёзность патологии заставляет предпринимать наискорейшие меры ввиду опасности ситуации.
Какие отличительные признаки сопровождают геморрагический инсульт.
Геморрагический инсульт спровоцирован разрывом сосуда и кровоизлиянием в ткань головного мозга или его оболочку. Состояние больного ухудшается с течением каждой минуты после приступа.
При несвоевременной, неквалифицированной медицинской помощи, некачественной реабилитации вероятны летальный исход или инвалидность. Тяжесть патологии определяется локализацией повреждения и размером сосуда.
Инсульт, вызванный кровоизлиянием в мозг, к геморроидальным венам, расположенным в нижнем отделе кишечника, никакого отношения не имеет. Следовательно, правильно употреблять словосочетание «геморрагический инсульт».
Механизм становления
Чтобы понять, как развивается геморрагический инсульт, нужно оценить, что является основным патогенетическим фактором.
В 80% случаев им считается рост артериального давления. Гипертоники рискуют заполучить нарушение чаще, чем пациенты без такого диагноза. Тем более, страдающие ГБ с приличным стажем.
Стабильно повышенные показатели давления приводят к дистрофии сосудов — падению их эластичности. Косность гибких по природе структур заканчивается ломкостью, вероятность разрыва растет.
При атеросклерозе артерии дополнительно стенозируются по причине отложения холестерина на их стенках. Возможна полная блокада, тогда процесс стремительный, а обширность поражения значительная.
Анатомические дефекты сосудов головного мозга вроде аневризм, мальформацией, врожденных сужений реже встречаются в клинической практике (на их долю приходится менее 5%).
Другой механизм развития геморрагического инсульта — травматический. ЧМТ могут закончиться разрывом сосуда, обширным кровоизлиянием и формированием гематомы.
Изучение патогенеза необходимо и в рамках общей превенции на теоретическом уровне, и как методика предотвращения опасного неотложного состояния у конкретного пациента.
Геморрагический инсульт — патогенез и локализация
Геморрагический инсульт фото
Геморрагический инсульт удобнее всего классифицировать по локализации и как следствие, по поражению соответствующих сосудов, поскольку по клинической картине бывает сложно понять, какой тип инсульта произошел. ГИ бывают:
- Первичное внутримозговое кровоизлияние. Кровь изливается в вещество мозга;
- Паренхиматозно-субарахноидальное кровоизлияние. Кровь находится как в подпаутинном пространстве, так и в толще мозга;
- Паренхиматозно-вентрикулярное. Кровь из вещества мозга прорывается в желудочки;
- Первичное вентрикулярное. Кровь сразу заполняет систему желудочков;
- Субарахноидальное (САК). В данном случае крови нет ни в полостях желудочков, ни в веществе мозга. Она находится «на поверхности» мозга.
САК чаще всего возникает вследствие разрыва мешотчатой аневризмы, размер которой варьирует от 2 до 10 мм. Чаще всего причиной является врожденный дефект стенки сосуда, который обычно возникает в месте его деления на более мелкие ветви. Аневризмы склонны к постепенному росту. По этиологическому признаку в некоторых случаях также можно сделать выводы о первичных особенностях геморрагий.
Гипертензивное кровоизлияние
Если произошел геморрагический инсульт по причине артериальной гипертензии и криза, то поражаются бассейны перфорирующих артерий, и при этом локализация поражений такая:
- 50% — поражены базальные ядра;
- 30% — таламические очаги и белое вещество полушарий;
- 20% мост и мозжечок.
ГИ вследствие терапии антикоагулянтами и средствами против тромбоза
Коррекция двигательных нарушений
Лечение в случае парализации левой стороны тела после инсульта включает в себя ЛФК, массаж, физиотерапевтические процедуры. Начинать выполнять указанные мероприятия необходимо как можно раньше. Конечно, с учетом состояния пациента.
В первые дни после инсульта требуется соблюдение постельного режима
Важно выполнять мероприятия по профилактике пролежней и возникновению застойных явлений в сосудах парализованных конечностей. Пациент не должен длительно находиться в одной позе
Важно, чтобы он лежал не только на здоровой, но и на парализованной стороне. Пораженным конечностям следует придавать правильное положение. Это делается для профилактики сдавливания сосудов и нервов, а также предотвращения развития контрактур. Центральный паралич характеризуется гипертонусом мышц, который обязательно следует лечить, иначе прогноз возвращения двигательных функций будет неблагоприятным.
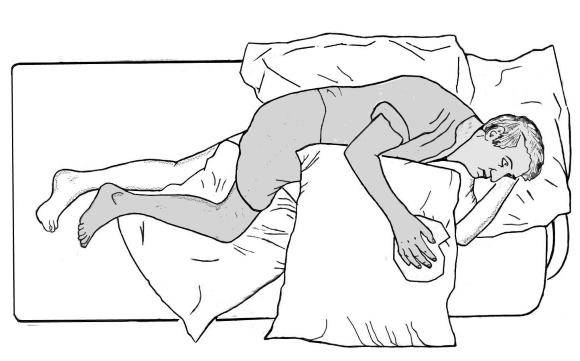
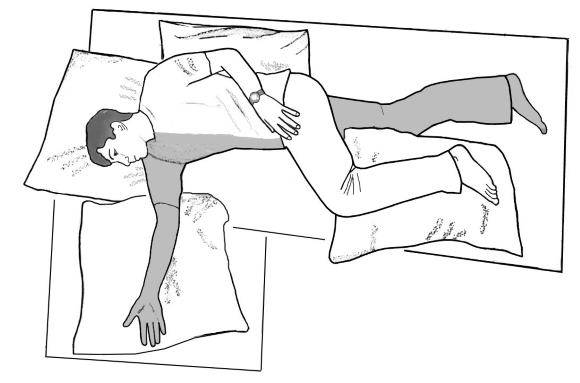
- Лежа на спине. Левую руку отводят в сторону, разгибают, разводят пальцы. Положение левой ноги иное: конечность несколько согнута в колене, стопа по отношению к голени находится под прямым углом.
- На здоровом боку. Рука согнута в локтевом и плечевом суставах, нога – в тазобедренном и коленном. Под конечности подложены подушки.
Придание больному специального положения в постели
На стороне парализации. Положение левой руки: вытянута вперед, разогнута. Левая нога несколько согнута в колене.
Правильное положение пациента в постели следует постоянно контролировать и менять каждые 2 часа
При выраженной спастичности назначается лечение миорелаксантами (Мидокалм, Сирдалуд, ботулотоксин).
Паралич левой стороны корректируется также с помощью ЛФК и массажа. Начинать следует с пассивной гимнастики, когда все движения делает не пациент, а инструктор. Позже, когда к больному вернется возможность двигаться, нужно стимулировать его к выполнению самостоятельных упражнений.
Лечение паралича левой стороны тела после инсульта подразумевает обучение пациента передвижению и навыкам самообслуживания. Начинают обычно постепенно. Сначала пациента учат садиться в кровати, потом вставать, а уже затем – ходить.
Восстановление движения конечностей левой стороны происходит неравномерно. Мелкую моторику вернуть трудно и не всегда удается добиться прежних объема и ловкости движений. После инсульта необходимо, чтобы пациент делал левой рукой специальные упражнения: собирал мозаику, пазлы; перебирал пальцами мелкие предметы.
Сенсомоторный тренажер для реабилитации после инсульта
Массаж – еще одна важная составляющая, без которой лечение последствий ОНМК будет неэффективным
Он позволяет улучшить кровоток в парализованных конечностях и снизить мышечный тонус, что очень важно для профилактики контрактур
Основными методами лечения при параличе или парезе являются ЛФК, массаж, физиотерапия (магнитотерапия, озокерит, электрофорез, электростимуляция, биомеханика).
 Гемипарез
Гемипарез Левосторонний гемипарез: почему возникает, как проявляется и как лечить?
Левосторонний гемипарез: почему возникает, как проявляется и как лечить? Что такое левосторонний гемипарез, почему он возникает, как его лечить
Что такое левосторонний гемипарез, почему он возникает, как его лечить


 Костяшки пальцев потемнели
Костяшки пальцев потемнели Совет китайского профессора при инсульте
Совет китайского профессора при инсульте Мрт сосудов головного мозга: правила проведения, подготовка
Мрт сосудов головного мозга: правила проведения, подготовка