Содержание
- 1 Осложнения и последствия перелома шеи
- 2 Задачи и основные правила реабилитации
- 3 Последствия
- 4 Лечение
- 5 Хроническая компрессия тела позвонка
- 6 Люмбоишиалгия
- 7 Реабилитация после компрессионного перелома позвоночника поясничного отдела
- 8 Причины компрессии позвонков
- 9 Степени компрессионного перелома позвоночника
- 10 Подходы к лечению
- 11 Какие прогнозы дают врачи
Осложнения и последствия перелома шеи
Прогноз на выздоровление при переломе без повреждения спинного мозга — благоприятный. Перелом заживает без каких-либо последствий.
В некоторых случаях возможны проблемы с тактильным ощущением в области перелома, но в процессе массажа проблема исчезает. Также излечение зависит от времени оказания первой помощи пострадавшему и грамотного действия врачей.
Если при травме спинной мозг оказался сдавленным, то велика вероятность появления паралича или пареза мышц ног. В процессе лечебной коррекции эти явления устраняются и чувствительность возвращается к ногам.
Важное значение имеет помощь больному во время его лечения, своевременный уход за ним с момента получения травмы. Распространенные последствия перелома шеи, которые обнаруживаются сразу после травмы:
Распространенные последствия перелома шеи, которые обнаруживаются сразу после травмы:
- рассечение или разрыв спинного мозга и сосудов;
- паралич мышц ног или рук;
- нарушение работы органов малого таза;
- повреждения связочного аппарата.
Отдаленные последствия появляются у больного спустя некоторое время после повреждения. Они проявляются по причине неправильного ухода за больным, поздней диагностики и терапии перелома.
Такие осложнения уже с трудом поддаются лечению и меняют жизнь пациента в не самую лучшую сторону.
Кроме перечисленных последствий, у пациента могут наблюдаться и другие осложнения:
- расстройства речи ( ринолалия, дизартрия и т.д.);
- появление остеохондроза;
- сколиоз;
- болевой синдром;
- абсцесс в результате пролежней;
- воспалительный процесс;
- головокружение, тошнота;
- расстройство сна;
- рассеянность.
Если до момента травмы человек страдал заболеваниями сердечно-сосудистой системы, диабетом, болезнями крови или костей (например: остеопороз, туберкулез), то вероятность летального исхода увеличивается в разы.
Чтобы оградить себя от травм позвоночника, важно вести безопасный образ жизни. Соблюдать правила дорожного движения во время езды на автомобиле, не нырять на мелководье или с высокого обрыва, быть осторожными во время спортивных тренировок повышенной опасности
Для поддержания тонуса шейных мышц регулярно проводить гимнастику для всего связочного аппарата спины, ходить на плавание.
Задачи и основные правила реабилитации
Достаточно актуален вопрос о том, как вести себя после операции на позвоночнике. Нужно быть внимательным к своему здоровью, соблюдать покой и все рекомендации лечащего врача, которые могут немного отличаться в зависимости от выбранной методики и общего состояния пациента.
Важно. После операции на позвоночнике нужно пройти полноценную реабилитацию, в противном случае повышается риск паралича, инфекций, инвалидности, а в некоторых случаях даже смерти
Цели реабилитации:
- Профилактика осложнений после хирургического вмешательства.
- Предупреждение рецидивов болезни.
- Устранение отеков, боли.
- Восстановление навыков самообслуживания.
- Нормализация функций отдела позвоночника, который оперировали.
- Укрепление мышц, связок.
- Коррекция осанки, походки.
- Восстановление функций всей костно-мышечной системы.
В послеоперационный период нужно вести здоровый образ жизни, чтобы ускорить физическое восстановление. Для этого пациент должен соблюдать такие правила:
К кому обратиться (к какому врачу), если болит спина
- В первое время больной соблюдает постельный режим, его сроки определяет лечащий врач.
- Ускорить сращение прооперированного участка позвоночника поможет специальный корсет.
- Во время реабилитации пациент должен выполнять специальные упражнения.
- Больному назначают физиотерапию и массаж.
- Купировать боль в пояснице или любом другом отделе позвоночного столба помогут анальгетики и НПВС. Кроме того, врач назначает пациенту другие медикаменты, которые помогут избежать осложнений.
- После операции нужно вести умеренно активный образ жизни, это означает, что специальная зарядка принесет больше пользы, чем чрезмерная активность (бег, прыжки, наклоны, повороты туловища, скручивания, махи конечностями, прогибы в спине). Кроме того, запрещено поднимать вещи тяжелее 3 кг и сидеть, пока врач не снимет этот запрет.
Обычно пациентов выписывают через 1 – 2 недели. Перед тем, как отправиться домой, человек должен получить консультацию врача по вопросам реабилитации, а еще лучше оформиться в специальное отделение, где он продолжит курс восстановления.
Последствия
Осложнения компрессионного перелома могут быть куда более серьезными, чем это может показаться на первый взгляд. Выделим наиболее вероятные последствия:
- остеохондроз;
- радикулит;
- паралич конечностей;
- хроническая боль;
- кифоз;
- костная мозоль;
- боковое искривление позвоночного столба;
- кровоизлияние;
- нагноение, проникновение инфекции;
- образование кисты или свища.
Даже несмотря на правильное и своевременное лечение переломы позвонков далеко не всегда проходят бесследно. Достаточно часто встречаются неврологические нарушения. Наблюдаются они преимущественно при смещении позвонка сзади. В этом случае происходит защемление нервных окончаний, спинного мозга и кровеносных сосудов.
Неврологические расстройства могут возникнуть как сразу после травмы, так и через некоторое время спустя. Проявляются они в виде болевого синдрома и утраты чувствительности в руках и ногах.
В тяжелых случаях возможно развитие сегментарной нестабильности. В этом случае позвоночный столб либо сильно «разбалтывается», либо приобретает слишком высокую подвижность. Проявляется сегментарная нестабильность в виде болезненности в нижней части спине с иррадиацией в нижние конечности. При физических нагрузках неприятные ощущения усиливаются, а в состоянии покоя, наоборот, утихают.
В случае перелома шейного отдела боль охватывает шейную и плечевую область. Повреждения в этой зоне провоцируют появление головных болей. При неправильном срастании позвонков возможно формирование кифотического искривления. При множественных переломах и значительном смещении позвонков, особенно при остеопорозе, возможно образование горба.
Кифоз сопровождается изматывающими болями. Грудная клетка уменьшается в объеме. Это приводит к изменению местоположения внутренних органов и, как следствие, появлению одышки, повышенной утомляемости, расстройств пищеварения.
После травмы больному назначается строгий постельный режим. В случае сдавливания спинного мозга этот период достаточно продолжительный. Это чревато развитием пролежней, запоров вздутия живота, застойной пневмонии.
Лечение
Лечение подразумевает ношение ортопедических бандажей и воротников при переломе дужек и самих позвонков. Воротник исключает движения головой, если человек невольно реагирует на внешние раздражители. Шейный корсет жесткой фиксации требуется при повреждении третьего, четвертого и пятого позвонков со смещением. Если поврежден шестой или седьмой позвонок, то бывает достаточно обычного корсета. Но подбор шейного каркаса осуществляется исключительно травматологом с учетом специфики травмы.
Сложные ранения лечатся с помощью новокаиновых блокад, НПВС и гормональных препаратов. Больному требуется полная иммобилизация. Если наблюдается отек спинного мозга, то назначают диуретики для улучшения оттока жидкости. При дыхательной недостаточности целесообразно использовать искусственную вентиляцию легких.
Вытяжка позвоночника осуществляется с применением петли Глиссона. При переломах врачи изредка используют гипсовые повязки. Пребывание в гипсе не может превышать 6 месяцев.
Оперативное лечение
Операция при переломе шеи подразумевает удаление костных осколков, вправление позвонков, соединение нервных окончаний. В случае компрессионного перелома шейного отдела позвоночника нередко требуется восстановление поврежденных костей с применением трансплантата.
При переломе зуба второго позвонка может развиться паралич дыхательных мышц
Именно поэтому важно провести операцию с максимальной осторожностью. Нельзя допускать смещения головы назад. При благоприятном исходе хирургического лечения больному назначают скелетное вытяжение
При благоприятном исходе хирургического лечения больному назначают скелетное вытяжение.
Сколько лечиться и носить гипс
Продолжительность лечения при переломе шейного отдела позвоночника доходит до 6 месяцев. На полное восстановление иногда уходят годы. К сожалению, не во всех случаях пострадавшему удается полностью излечиться.
Сколько лежит больной после лечения? Это зависит от тяжести повреждений. Заживление тканей занимает 12-14 недель. На этот период больного ограничивают в движениях во избежание паралича конечностей. Помимо хирурга и травматолога, больного постоянно консультирует невролог. После сращение осколков приступают к реабилитации.
Хроническая компрессия тела позвонка
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
Компрессия позвонков – это патологическое состояние, при котором на костную ткань оказывается избыточное механическое и амортизационное давление. Чаще всего в молодом возрасте провоцируется протрузией (снижением высоты) межпозвоночного диска. В старшем возрасте может быть обусловлено остеомаляцией или остеопорозом. При отсутствии своевременной медицинской помощи компрессия позвонков приводит к переломам и нарушению иннервации, зачастую с параличом той или иной части тела.
Хроническая компрессия тела позвонка является осложнением длительно протекающего остеохондроза. Для понимания патологических изменений, происходящих в результате развития данного заболевания, стоит ознакомиться с анатомией и физиологией позвоночного столба.
Позвоночник человека – это:
- полое структурное образование, внутри которого располагается спинной мозг, отвечающий за иннервацию и функционирование всего тела;
- сочленение тел позвонков и межпозвоночных хрящевых дисков, соединённых между собой с помощью унковертебральных, фасеточных и дугоотросчатых суставов;
- две продольные длинные связки и множество коротких поперечных;
- несколько физиологических изгибов, обеспечивающих равномерное распределение амортизационной нагрузки.
Между телами позвонков и межпозвоночными дисками располагаются замыкательные платины. В их толще находятся многочисленные кровеносные сосуды, обеспечивающие питание как фиброзному кольцу межпозвоночного диска, так и костным трабекулам тела позвонка.
При остеохондрозе происходят следующие патологические изменения:
- на фоне нарушения диффузного питания происходит обезвоживание фиброзного кольца межпозвоночного диска;
- его поверхность при амортизационной нагрузке растрескивается и покрывается отложениями солей кальция – утрачивается способность получать жидкость при диффузном обмене с окружающими мышечными волокнами и тканями замыкательной пластинки;
- фиброзное кольцо начинает забирать жидкость из расположенного внутри него пульпозного ядра, отвечающего за распределение амортизационной нагрузки и поддержание определённой высоты межпозвоночного диска;
- диск начинает утрачивать свою форму, он выходит за пределы тела позвонка и оказывает давление на окружающие мягкие ткани, возникает болевой синдром;
- при снижении высоты межпозвоночного диска начинается процесс травматического поражения замыкательной пластинки;
- её кровеносные сосуды подвергаются склерозированию и начинается процесс вторичной ишемической реакции;
- в котные трабекулы тела позвонка перестают в полном объеме поступать питательные вещества и минералы;
- начинается процесс деминерализации костной ткани – она утрачивает свою плотность, становится хрупкой и подверженной компрессионным переломам.
Если на этом этапе не начать проводить комплексное лечение остеохондроза, то в скором времени у пациента появятся многочисленные межпозвоночные грыжи и начнет разрушаться костная ткань позвоночника. При любой, даже незначительной, травме возрастает риск компрессионного перелома тела позвонка. Эта травма в ряде случаев приводит к обездвиженности тела человека и стойкой инвалидности, требующей длительного периода реабилитации.
Люмбоишиалгия
Причиной люмбоишиалгии могут являться артропатические нарушения (дисфункция дугоотростчатых суставов и крестцово-подвздошных сочленений), а также мышечно-тонический и МФБС большой и средней ягодичной, грушевидной, подвздошно реберной мышцы и подвздошно- поясничной мышцы. Артропатический синдром. Дугоотростчатые (фасеточные, апофизеальные) суставы могут являться источником как локальной, так и отраженной боли в спине. Частота патологии дугоотростчатых суставов у пациентов с болями в пояснично -крестцовой области составляет от 15 до 40%. Патогномоничных симптомов их поражения не существует. Боль, обусловленная патологией дугоотростчатых суставов, может иррадиировать в паховую область, по задней и наружной поверхности бедра, в копчик. Клиническими особенностями, имеющими диагностическое значение, являются боль в поясничном отделе, усиливающаяся при экстензии и ротации с локализованной болезненностью в проекции дутоотростчатого сустава, а также положительный эффект блокад с местными анестетиками в проекцию сустава [16|. Большую роль в формировании болевых синдромов пояснично — крестцовой локализации играет дисфункция крестцово-подвздошных сочленений. Она часто является единственной причиной болевого синдрома у пациентов с выявленными поданным МРТ грыжами межпозвоночных дисков. Боль из крестцово подвздошного сочленения может иррадиировать в пах, в зону дерматома SI. Ее интенсивность, как правило, уменьшается после ходьбы. Боль обычно интенсивнее в первой половине дня и уменьшаются к вечеру. Учитывая отсутствие патогномоничной клинической картины, «золотым стандартом» диагностики признается положительный эффект диагностических блокад с местными анестетиками, при этом лишь уменьшение боли более чем на 90% признается достаточным для установления связи болевого синдрома с патологией крестцово -подвздошного сочленения [9,20|.МФБС грушевидной мышцы характеризуется болью в ягодице, крестце, проекции тазобедренного сустава и по задней поверхности бедра по ходу седалищного нерва. При напряжении грушевидной мышцы между ней и крестцово- остистой связкой могут быть сдавлены седалищный нерв и нижняя ягодичная артерия. Нередко отмечаются зябкость и парестезии в ноге, усиливающиеся при повороте бедра кнутри, запрокидывании ноги на ногу. Положительна проба Бонне. Объем движений в поясничном отделе позвоночника не изменен. Поднимание прямой ноги ограничено. ТТ в грушевидной мышце наиболее часто активируются при движениях, связанных с форсированной ротацией на одной ноге, падениях, при длительном отведении ног в тазобедренных и сгибании в коленных суставах во время акушерских и урологических манипуляций. Необходимо отметить, что боль в поясничном отделе позвоночника без иррадиации в конечности у пациента моложе 50 лет, при отсутствии злокачественного новообразования в анамнезе, клинических признаков системного заболевания и неврологического дефицита с вероятностью > 0.99 обусловлена доброкачественными скелетно- мышечными нарушениями [10, 18|
Тем не менее уже при первом обследовании пациента важно выявить симптомы, указывающие на то, что боль в спине может являться симптомом более серьезной соматической патологии
Так следует обращать внимание на наличие лихорадки, локальной болезненности и повышения местной температуры в паравертебральной области, которые характерны для инфекционного поражения позвоночника. Его риск также повышен у пациентов, получавших иммуносупрессивную терапию, в/в пи-фузии, у страдающих ВИЧ-инфекцией и наркоманией, О наличии опухоли (первичной или метастатической) может свидетельствовать беспричинное снижение веса, злокачественное новообразование любой локализации в анамнезе, сохранение боли в покое и ночью, а также возраст пациента старше 50 лет
Компрессионный перелом позвоночника чаще отмечается в случаях травм, при применении кортикостероидов и у пациентов старше 50 лет. Всем пациентам, входящим в «группу риска», необходимо уже при первом обследовании провести рентгенографию поясничного и крестцового отделов позвоночника в прямой и боковой проекции, общий анализ крови и мочи, а при подозрении на злокачественное новообразование ….. соответствующее дообследование (например, определение уровня PSA)
Реабилитация после компрессионного перелома позвоночника поясничного отдела
Реабилитация после перелома поясничного отдела позволяет вернуть пациента к полноценной активной жизни. Качественная реабилитация после перелома позвоночника поясничного отдела в обязательном порядке включает в себя проработку тех потенциальных причин и факторов риска, которые могли спровоцировать нарушение целостности костной ткани даже при минимальном травматическом воздействии. В обязательном порядке проводится работа с избыточной массой тела пациента, отказом от вредных привычек. Разрабатываются мышцы спины и поясницы. Хорошо укрепленный мышечный каркас спины обеспечивает надежную защиту от повреждений позвоночника в будущем.
Реабилитация компрессионного перелома позвоночника поясничный отдел может включать в себя следующие виды воздействия:
- лечебная гимнастика и кинезиотерапия – позволяют разработать мышцы, вернуть гибкость телу, усилить кровоснабжение поврежденных зон, исключить риск парализации нижних конечностей;
- лазерная терапия – ускоряет процесс восстановления целостности поврежденной костной ткани;
- массаж и остеопатия улучшают процессы микроциркуляции крови и лимфатической жидкости, повышают эластичность всех мягких тканей;
- рефлексотерапия способна запускать эффективную регенерацию тканей за счет использования скрытых резервов человеческого организма.
Рекомендуем проводить реабилитацию после компрессионного перелома позвоночника поясничного отдела в клинику мануальной терапии по месту жительства. Как правило, там работают специалисты, обладающие опытом в этой сфере.
Имеются противопоказания, необходима консультация специалиста.
Причины компрессии позвонков
Основная причина компрессии позвонков описана выше – это остеохондроз, в результате длительного развития которого полностью нарушается питание костной ткани и она начинает разрушаться. Но это не единственный фактор негативного влияния. Существует еще много потенциальных причин, приводящих к подобной проблеме со здоровьем опорно-двигательного аппарата.
Рассмотрим самые распространенные причины:
- обездвиженность тела или ведение малоподвижного образа жизни при котором начинают подвергаться дистрофии и атрофии хрящевые ткан межпозвоночных дисков;
- дистрофия и снижение тонуса мышечного каркас спины, поддерживающего позвоночный столб в вертикальном положении и защищающий его частично от травматического компрессионного воздействия;
- курение и употребление алкогольных напитков на регулярной основе – влечет за собой изменение тонуса мелких кровеносных сосудов, что негативно сказывается на питании всех тканей позвоночного столба;
- искривление позвоночника и нарушение осанки с усилением или сглаживанием естественных изгибов – нарушает весь процесс распределения амортизационной и механической нагрузки на тела позвонков в процессе совершения движений телом человека;
- неправильная постановка стопы при ходьбе и беге в виде плоскостопия или косолапости;
- неправильный выбор обуви для повседневной носки и занятий спортом;
- расхождение или перекос костей таза;
- синдром короткой конечности и разрушение крупных суставов (тазобедренного, коленного или голеностопного);
- травматические поражения;
- подъем экстремальных тяжестей;
- падение с высоты или ДТП.
Очень часто компрессия тел позвонков связана с остеопорозом или остеомаляцией. Это системные патологические изменения в организме человека, которые связаны с нарушением усвоения кальция и магния. В результате эти минералы начинают вымываться из костной ткани, ослабляя её и делая подверженной травматическому нарушению целостности. Остеопороз может начинаться довольно поздно – в период после наступления климакса, в 60 – 70 лет. Также известны случаи остеопороза в молодом возрасте. Они в основном связаны с неудачной беременностью у женщин, дефицитом солнечных лучей и недостаточностью витамина D в крови человека, нарушением процесса всасывания кальция и магния в кишечнике.
Еще одна распространённая проблема, в большинстве случаев приводящая к компрессии тел позвонков – болезнь Бехтерева или англизирующий спондилит. При этом ревматоидном процессе происходит утрата позвоночным столбом гибкости. Позвонки жёстко фиксируются в одном положении и подвергаются колоссальным амортизационным и физическим нагрузкам.
Степени компрессионного перелома позвоночника
Связочно-мышечный аппарат и костная ткань позвоночного столба выдерживают вполне сильные нагрузки, поэтому компрессионный перелом возможен при сильном травмировании или при патологических изменениях тела позвонка, например, остеопорозе, достаточно будет и небольшой нагрузки.
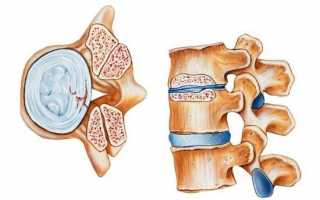
Клиновидная деформация позвонка выявляется в профильной проекции, а уменьшение высоты позвонка наблюдать можно в переднее-задней и в зависимости от характера деформации можно выделить три основные степени компрессионного перелома позвоночника:
- I степень – высота тела позвонка стает меньше менее чем на треть;
- II степень – высота тела позвонка стает менее чем на половину меньше;
- III степень – высота тела позвонка стает более чем на половину меньше.
Если перелом I степени или II, то наличие смещения отломков не наблюдается, если же компрессионный перелом III степени, тогда можно увидеть смещение отломков.
Переломы I степени стабильные, в то время как переломы II и III степени являются нестабильными – позвоночный столб нестабилен.
Если присутствуют осколки позвонка после травмы и сопутствует степень смещения – вероятно повреждение спинного мозга. Наиболее вероятно это при разрушении позвоночной задней стенки при взрывных переломах.
Компрессионный перелом I степени смещения в позвоночнике – это самый наименее опасный вид повреждения, поэтому лечится достаточно легко и быстро. Такой перелом считается неосложненным, что сопровождается всего лишь болевым синдромом. Самое главное вовремя обратиться к специалисту.
Лечение компрессионного перелома позвоночника
В период диагностики перелома, опытный остеопат методом пальпации может установить компрессионный перелом позвоночника и предложит самый безопасный и оптимальный вариант лечения.
Иногда бывает достаточным устранить боль и применить режим охраны.
То есть в режим входит:
- Физиотерапия;
- Устранение болевых ощущений медикаментами;
- Постельный режим и обязательное ограничение двигательной активности.
В период консервативного лечения необходима полная разгрузка позвоночника пострадавшего, для устранения вероятности компрессии тела позвонка в дальнейшем.
Для устранения боли могут провести местную анестезию поврежденной зоны. Пострадавшего кладут на твердую кровать с приподнятой верхней частью и применяют методы вытяжения, которые зависят от уровня поражения.
Вместе с вытяжением проводят реклинацию. То есть под область деформации клиновидной формы подкладывают валик, периодически регулируя его высоту или с помощью других методов для реклинации.
Это действие выполняется для восстановления физиологического лордоза, натяжения связки продольной передней и растяжению позвонков веерообразно. Реклинацию осуществляют при переломах I и II степени компрессии. Начинать данную процедуру с 2-3 недели будет уже неэффективно.
Наряду с реклинацией и вытяжением при компрессионном переломе позвоночника I и II степени компрессии добавляют функциональное лечение.
Основной принцип данного метода – создание природного корсета из мышц с помощью специальных упражнений, массажа мышц живота и спины. Актуально и незаменимо в наше время применение методики ЛФК, которую разделяют на три периода.
Лица, занимающиеся незначительным физическим трудом, сохраняют нетрудоспособность примерно до полугода при компрессионных переломах первых двух степеней.
Уже спустя год пациент после травм I и II степени может вернуться к тяжелой физической нагрузке.
В течение всего лечения врач осуществляет контроль:
- Проверку неврологическую рефлексов;
- Регулярные осмотры;
- Периодическое проведение исследований (рентгенография, КТ, МРТ)
При стабильных компрессионных переломах III степени (когда присутствует заметная клиновидная деформация позвонка) производят одномоментную репозицию – делают разгибание позвоночника максимально форсированным.
Такой метод противопоказан людям в возрасте, страдающим тяжелыми заболеваниями и при экстензионных переломах, при переломах суставных отростков, дуг, травматических спондилолистезах.
После 8-10 дней после получения травмы делают репозицию под местной или общей анестезией. Только потом уже применяют функциональный способ лечения и накладывают корсет из гипса.
Подходы к лечению
Переломы в детском возрасте срастаются быстрее, так как костная ткань активно кровоснабжается. Если перелом не осложнен повреждением нервных структур, лечение носит консервативный характер. Больному показана полная разгрузка позвоночного столба с первого дня заболевания.
Дальнейшее сдавление и деформацию позвонков предупреждают с помощью ортопедических изделий. При травмах шейного отдела используют петлю Глиссона, а при повреждении грудных костей — кольца Дельбе. У больных используют валики для реклинации, позволяющие уменьшить нагрузку на поврежденные позвонки.
Лечение заболевания комплексное
Негативные последствия для здоровья детей наступают при осложненных переломах. В этих случаях проводят хирургические вмешательства. Они заключаются в правильном сопоставлении костей и высвобождению нервных структур. Кифо- и вертебропластика — малоинвазивные вмешательства, заключающиеся во внутрипозвонковом введении цемента. Это обеспечивает восстановление их прочности и фиксацию.
Какие прогнозы дают врачи
Прогнозировать что-либо очень сложно, здесь решающим фактором выступает то состояние, в котором находится больной. Если в момент обращения за помощью к медикам он в силах самостоятельно передвигаться, то у него большие шансы избежать паралича, в среднем от 70 до 90%. Факты, когда возвращаются все утраченные функции, оцениваются в процентном соотношении 20−40%. Когда парализация уже наступила надежды на то, что он будет ходить после проведенного лечения практически нет. Пациенты, имеющие нарушения мочеполовой системы имеют шансы на ее восстановление не более 40%.Главное не затягивать с посещением специалиста при первых признаках миелопатии и проводить профилактические мероприятия.
В таком случае надежда на благополучный исход остается, но многие недооценивают всю опасность недуга и относятся не с полной серьезностью к нему, этого делать нельзя. Здоровье каждого человека бесценно, им следует дорожить и не забывать о профилактике.
 Компрессионный перелом поясничного отдела позвоночника
Компрессионный перелом поясничного отдела позвоночника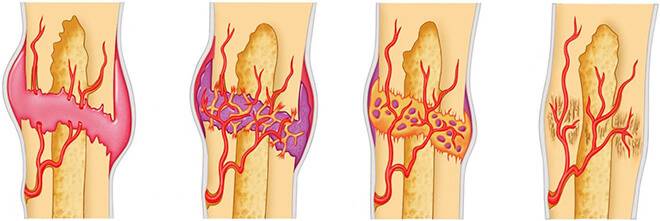 Компрессионный консолидированный перелом позвоночника что это такое
Компрессионный консолидированный перелом позвоночника что это такое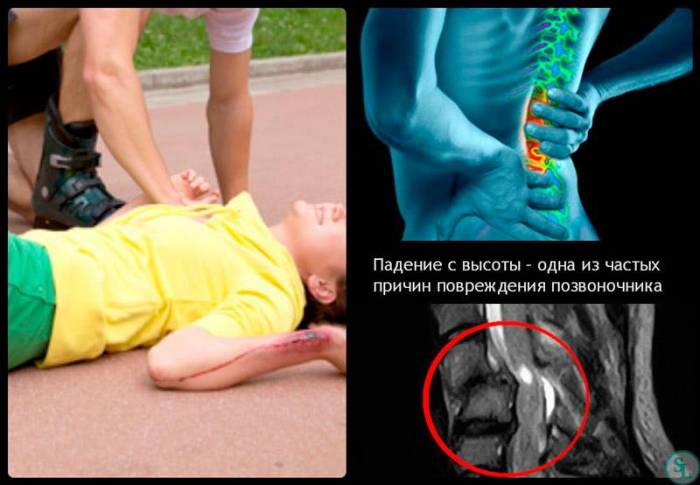 Что такое компрессионный перелом позвоночника у детей?
Что такое компрессионный перелом позвоночника у детей?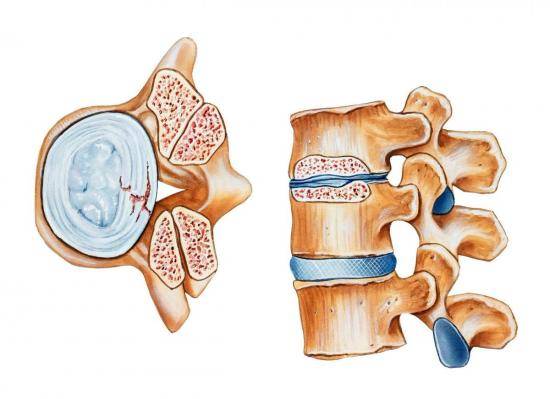


 Костяшки пальцев потемнели
Костяшки пальцев потемнели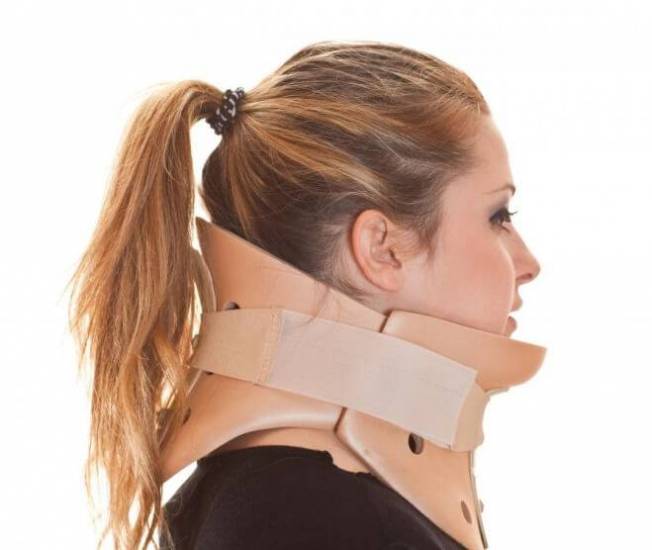 Перелом дужки позвонка
Перелом дужки позвонка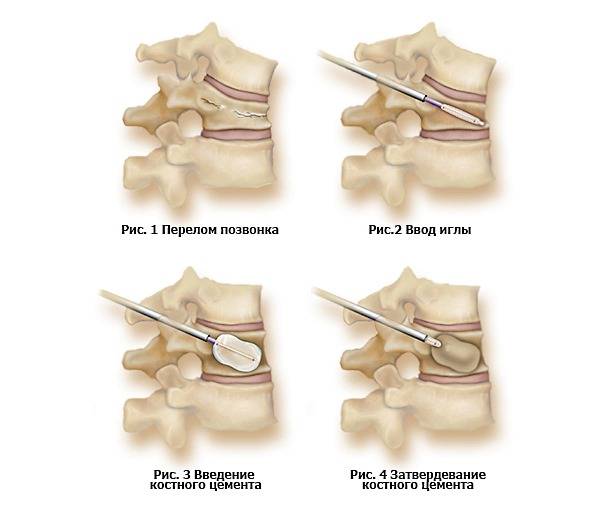 Компрессионный перелом грудного отдела позвоночника
Компрессионный перелом грудного отдела позвоночника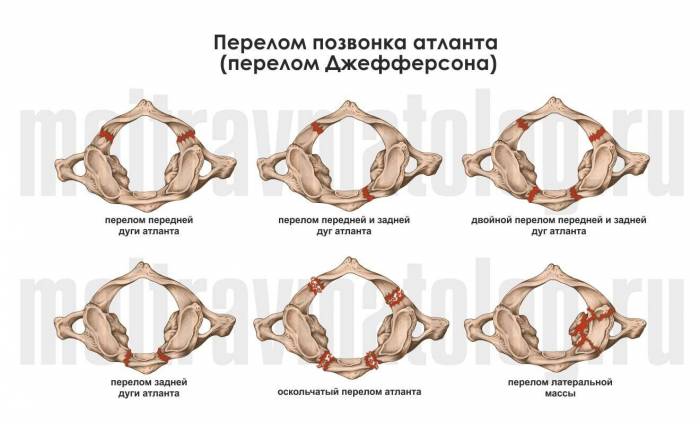 Компрессионный перелом шейного позвонка
Компрессионный перелом шейного позвонка